影響子癇前期患者合并骨質疏松的危險因素
黎文敏,譚玉巧,藍海陽
(江門市婦幼保健院產(chǎn)科,廣東 江門 529030)
子癇前期是一種多系統(tǒng)進展性疾病,為產(chǎn)科常見疾病之一,其臨床癥狀主要有血壓升高、蛋白尿等,并伴有水腫、頭痛、視力模糊,嚴重時患者可發(fā)生抽搐或昏迷等癥狀,威脅患者生命安全。在妊娠期由于胎兒生長發(fā)育需要補充大量的鈣元素,易導致患者出現(xiàn)缺鈣現(xiàn)象,骨密度降低,從而引發(fā)骨質疏松,而子癇前期患者若發(fā)生骨質疏松,極易引發(fā)骨折,將會大大降低患者的生活質量,甚至有可能引發(fā)子癇前期患者長期殘疾,所以提前做好防御措施至關重要[1]。但目前關于子癇前期患者合并骨質疏松的危險因素研究較少。基于此,本研究旨在探討子癇前期患者合并骨質疏松的危險因素及其防治策略,為臨床治療提供更有價值的依據(jù),現(xiàn)報道如下。
1 資料與方法
1.1 一般資料 回顧性分析2018年4月至2020年3月江門市婦幼保健院收治的167例子癇前期患者的臨床資料,所有患者均進行骨密度檢測,根據(jù)檢測結果將其分為合并骨質疏松組(32例)和未合并骨質疏松組(135例)。納入標準:均符合《臨床診療指南:婦產(chǎn)科學分冊》[2]中關于子癇前期的診斷標準者;合并骨質疏松組患者同時符合《實用骨科學》[3]中關于骨質疏松的診斷標準者;孕周≥20 周者;舒張壓>90 mmHg(1 mmHg=0.133 kPa)、收縮壓>140 mmHg者等。排除標準:智力低下并患有精神疾病者;合并骨質軟化、骨質硬化等其他骨代謝異常疾病者;長期服用激素、維生素D、降鈣素等影響骨代謝的藥物者;患有惡性腫瘤疾病者;雙胎及以上者等。本研究經(jīng)江門市婦幼保健院醫(yī)學倫理委員會批準。
1.2 檢測方法 所有患者均采用超聲檢測骨密度,選用Omnisense多部位超聲骨強度儀(以色列陽光醫(yī)療有限公司,型號:7 000 S),在患者橈骨近端1/3處進行測量,探頭中心頻率設置為1.25~10.00 MHz,測驗超聲波傳播速率,進而自動在超聲骨密度儀計算出T值。正常骨質T值范圍:T>-1,骨量減少 T 值范圍:-2.5<T ≤?-1,骨質疏松 T 值范圍:T ≤?-2.5。
1.3 觀察指標 ①對兩組患者的臨床資料進行單因素分析。包括年齡、體質量指數(shù)(BMI)、生育次數(shù)、懷孕次數(shù)、孕周、舒張壓、收縮壓、是否合并糖尿病、是否合并心臟病、是否合并肝腎疾病、是否合并骨折史、是否有骨質疏松家族史、是否貧血、是否鍛煉、是否補鈣等。②通過多因素Logistic回歸分析篩選影響子癇前期患者合并骨質疏松的危險因素。
1.4 統(tǒng)計學方法 應用SPSS 24.0統(tǒng)計軟件分析數(shù)據(jù),計數(shù)資料以[例(%)]表示,行χ2檢驗,影響因素篩選采用多因素Logistic回歸分析。以P<0.05表示差異有統(tǒng)計學意義。
2 結果
2.1 單因素分析 單因素分析結果顯示,骨質疏松組年齡≥35歲、BMI<18.5 kg/m2、有骨折史、未鍛煉、未補鈣的患者占比均高于未合并骨質疏松組,差異均有統(tǒng)計學意義(均P<0.05),見表 1。
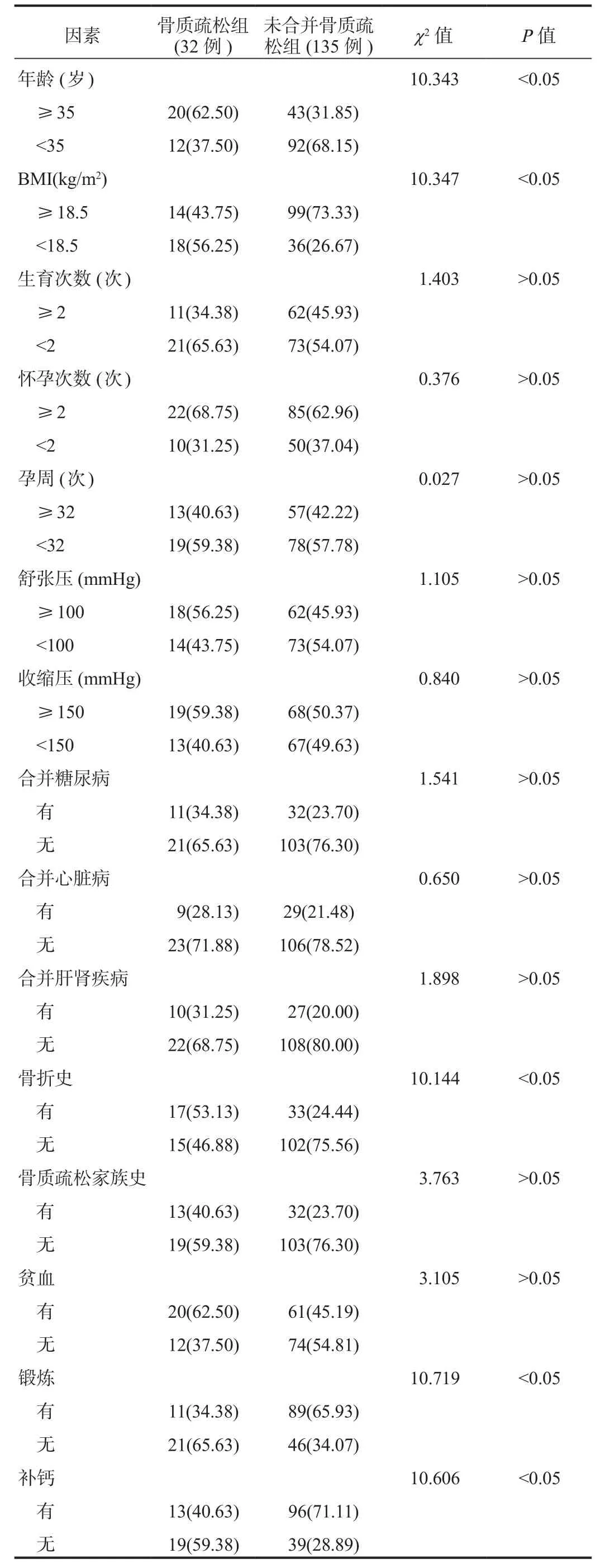
表1 影響子癇前期患者合并骨質疏松的單因素分析[例(%)]
2.2 多因素Logistic回歸分析 以影響子癇前期患者合并骨質疏松作為因變量,將單因素分析中差異有統(tǒng)計學意義的因素為自變量,進行多因素Logistic回歸分析,結果顯示,年齡≥35歲、BMI<18.5 kg/m2、有骨折史、未鍛煉、未補鈣均為影響子癇前期患者合并骨質疏松的危險因素,差異均有統(tǒng)計學意義(OR=4.155、6.104、3.792、4.166、6.160,均P<0.05),見表 2。

表2 影響子癇前期患者合并骨質疏松的多因素Logistic回歸分析
3 討論
目前關于子癇前期的具體發(fā)病原因和發(fā)病機制尚無統(tǒng)一定論,鑒于子癇前期患者較為特殊,與正常患者相比,體內激素水平會異常升高,動脈壓過大,心臟負擔加重,提高耗氧量等,若干預方法無效,則應選擇終止妊娠[4]。在妊娠過程由于胎兒需要吸收大量的鈣,會導致孕婦機體內鈣穩(wěn)態(tài)的失衡,尤其是髖部與脊椎骨密度的丟失,極易引發(fā)骨質疏松。而當子嫻前期患者合并骨質疏松時,會造成患者椎體骨折,骨密度含量急劇下降,對患者產(chǎn)生較為嚴重的不良結局[5]。因此針對子癇前期患者要及早對骨質疏松的發(fā)生進行預防,避免后期骨折、功能下降等不良反應的發(fā)生。
本研究結果顯示,年齡≥35歲、BMI<18.5 kg/m2、有骨折史、未鍛煉、未補鈣均是影響子癇前期患者合并骨質疏松的獨立危險因素。分析其原因在于,骨質疏松與年齡息息相關,年齡較大孕婦在營養(yǎng)吸收能力方面較弱,營養(yǎng)不足會導致機體內缺乏維生素D和鈣離子,造成骨質與骨量的降低。相關研究顯示,年齡≥35歲已屬于高齡孕婦,身體各項機能會存在不同程度的下降,鈣含量流失比年輕孕婦大,而且促甲狀腺激素水平正常波動會對ward三角區(qū)、全髖及股骨頸的骨密度產(chǎn)生的影響較大,易造成骨質疏松的發(fā)生[6]。因此高齡患者發(fā)生骨質疏松的概率較高。子癇前期患者應多進行婦產(chǎn)科檢查和營養(yǎng)支持,必要時通過對患者及其家屬進行健康教育,來提高對疾病的掌握程度,增加治療依從性[7]。BMI可反映子癇前期患者體質量對于健康的影響,當正常女性BMI ≤?18.5 kg/m2時說明身體比較瘦弱,胡莉等[8]研究發(fā)現(xiàn)BMI是脆性骨折發(fā)生和骨密度的重要危險因素,當BMI過低和過高時,易發(fā)生骨質疏松等疾病。而子癇前期患者由于骨量下降,其BMI較低,破壞了骨組織微結構,故易發(fā)生骨質疏松。因此在妊娠期間,可對子癇前期患者進行飲食護理干預,讓患者在飲食方面保持均衡,充分攝取體內所需營養(yǎng),增強骨密度,從而對骨質疏松有所預防,可維持患者正常機能。王開陽等[9]研究表明,骨折后由于骨頭愈合比較緩慢,若處理不當更容易再次發(fā)生骨折。而當子癇前期患者發(fā)生骨折時,多行動不便,機體抵抗力下降,骨密度降低,因此易發(fā)生骨質疏松。故妊娠期間患者一定要多加小心,出行時需有家屬的陪伴,多在平穩(wěn)的道路上行走,避免發(fā)生骨折。子癇前期患者妊娠期間會相對減少戶外活動,身體缺乏運動導致對骨骼的運動刺激降低,造成骨細胞生成減少,致使骨密度降低。研究表明,抗阻訓練和有氧運動能夠改善骨密度的吸收,因此,可對子癇前期患者進行運動訓練,可幫助患者維持正常肢體功能和骨密度,減少骨質疏松的發(fā)生[10]。習亮等[11]研究表明,因新生兒生長發(fā)育所需,哺乳期患者對鈣的需求量很高,倘若患者長時間缺鈣或鈣的儲存量很少,骨量則會降低,從而促使骨代謝失常,引發(fā)骨質疏松。故子癇前期患者應及時補鈣,使患者增加鈣吸收,預防骨質疏松的發(fā)生。
綜上,年齡≥35歲、BMI<18.5 kg/m2、有骨折史、未鍛煉、未補鈣均是子癇前期患者合并骨質疏松的獨立危險因素。臨床應對其產(chǎn)生重視,結合危險因素制定相應的治療方案和護理方法,降低骨質疏松形成的風險,提高其治愈效果。但有關相關報道不多,還需進一步深入研究,為臨床提供更有價值的的依據(jù)。

