整合視域下衛生服務“以人為本”的語義解構、建構與實踐指引
——基于Python爬蟲搜索的文本分析
張 皓 吳夢潔 陳星宇 楊玉輝 胡婉慈 張 萌 施 越 龍思穎 曹 鈺 黃仙紅
1.杭州師范大學公共衛生學院 浙江杭州 311121
2.北京協和醫學院衛生健康管理政策學院 北京 100730
3.浙江大學信息技術中心 浙江杭州 310058
4.浙江大學計算機科學與技術學院 浙江杭州 310058
“以人為本”是我國社會主義國家建設的本質內涵與價值旨歸,推進“健康中國”建設必須堅持以人民為中心的發展思想[1],因而,把握“以人為本”這一鮮明的理論品格,具有重大的理論意義和實踐價值。《“健康中國2030”規劃綱要》等政策文本明確了以人民健康為中心的根本目標和人民共建共享的實施路徑,即回答了“為了人”和“依靠人”兩個“以人為本”的核心哲學問題,然而,“以人為本”概念的具象化、情境化理解尚存在較大難度。隨著疾病譜的演化和需求的多樣化,“以人為本”的內涵持續演進,因此,極有必要對“以人為本”的語義進行時代性的詮釋。在世界衛生組織倡導整合衛生服務的趨勢下[2],多元主體、多個要素、多個維度的整合成為“以人文本”衛生服務的新時代特征。因此,本研究在Python爬蟲獲取“以人為本”相關語義文本的基礎上,基于宏觀、中觀、微觀整合角度建構“以人為本”衛生服務的概念,闡釋本質、需求、服務、治理和環境五個層次的語義,并提出實踐指引和政策建議,以期為立體化地理解和踐行“以人為本”精神提供參考。
1 資料與方法
1.1 資料來源
本研究采用Python爬蟲工具檢索“以人為本”衛生服務(后稱人本衛生服務)概念相關文本并構建語義分析文本庫。實驗環境為python版本3.6.5,IDE為Spyder,基于selenium庫進行編寫。按預先給定的關鍵詞進行文本抓取,關鍵詞參考全球具有影響力的組織機構、會議、學者對“以人為本”的常見表達,包括《以人為本的醫療保健框架指南》[3],《深化中國醫藥衛生體制改革建設基于價值的優質衛生服務提供體系政策總論》報告[4],2008—2021年日內瓦舉行“以人為本”會議相關報告等[5-11]。關鍵詞主要包括“以人為本”“以人為中心”“人本”“人本位”“people-centered”“people-oriented”“people first”“care for people”等。考慮部分網站的反爬蟲技術,采用人工搜索予以補充。考慮到資料來源的全面性、概念發展的動態性,檢索時間為1900—2022年。完成抓取下載后,引入jieba詞庫進行分詞和詞頻統計操作。
1.2 納入排除標準
設置納入和排除標準、清洗文本庫,包括:(1)全面性原則,納入清晰、完整闡述“以人為本”的文本,排除含糊、簡略、籠統的表述;(2)權威性原則,選擇公開發表的期刊、會議、書籍以及規范發布的政策、指南等文本,排除非正式的公告、聲明、報告等;(3)代表性原則,選取影響力大、引用率高、被學界和決策層普遍認可的文本,排除具有爭議、歧義或少見的文本。
1.3 研究方法
采用內容分析法挖掘衛生服務“以人為本”語義要素,借鑒多位學者改良的研究方法與具體步驟[12-15],并進行優化。最終通過Rost Content Mining軟件5.8版進行文本挖掘,具體步驟為:(1)內容抽樣,應用聚類分析分解和提取樣本中“以人為本”概念相關的內容;(2)類目制定,確定分析單元的歸類標準或分析指標,遵循互斥和窮盡兩大原則,保證類目之間的獨立性[16];(3)信度檢驗,在154個樣本中系統抽取序號是5的倍數的概念,由3位編碼員分別進行歸類統計分析和編碼,利用霍爾斯提公式求得相互同意度(式1、式2);(4)挖掘“以人為本”釋義內容,梳理語義發展脈絡,分層建構“以人為本”衛生服務的概念,并進行實踐敘事。
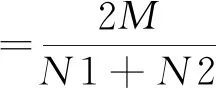
式(1)
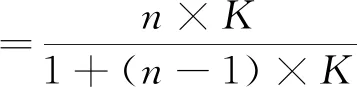
式(2)
式(1)中,M為三位編碼員之間一致同意編碼數;N1、N2為兩個不同評判者編碼分析的類目數;式(2)中,n為編碼人員數,K是平均相互同意度。
2 研究結果
2.1 語義分析文本庫構成
Python搜索及人工補充搜索共獲得文本資料3 269份,經過人工清洗去重,最終獲得文本154篇,其中英文學術文獻24篇、英文政策文件38份、中文學術文獻63篇、中文政策文件29份。
2.2 核心詞提取與語義解構
經關鍵字提取和歸納,共識別出67個類目,覆蓋5個層次的人本衛生服務內涵。其中人本需求包括需方主體和需求特征兩個子范疇,人本服務包括服務提供和服務特征兩個子范疇,人本治理包括治理主體和價值共創兩個子范疇(表1)。

表1 衛生服務“以人為本”概念類目系統
語義網絡圖進一步反映類目之間的邏輯關系:第一核心,“以人為本”處于所有類目中心位置,緊密連接的詞匯來自核心目標和人本需求兩個維度。其中,“以患者為中心”“價值”“發展”“目標”等表征了“以人為本”的目標,而“健康”“精神”“需求”等詞表征了服務需求。第二中心,“健康”處于類目中心,緊密連接的詞匯來自服務提供維度,其通過“健康”與第一核心發生聯結,“治療”“護理”“預防”“健康促進”等詞表征了人本服務的特質。第三核心,治理維度的多個詞匯聚集,“患者”“家庭”“社區”“醫療衛生服務機構”等表征多元主體之間的價值共創。此外,“能力”“文化”“管理”等與第三核心聯系密切,提示了健康保障的重要支撐作用(圖1)。
2.3 概念演進分析
捕捉衛生服務“以人為本”概念演進的關鍵節點,基于文本庫中的154條文本,補充13條“以人為本”哲學思想文本,梳理出起源期、形成期、發展期和成熟期四個概念發展階段(表2)。

表2 “以人為本”概念發展歷史階段
起源期(傳統醫學時期):經過了東方傳統醫學思想[17-18]、古希臘自然哲學思想[19]、思想啟蒙運動、馬克思人本哲學思想等階段的發展,尊重人的價值等“以人為本”理念成為醫學職業精神的內核。
形成期(20世紀50年代—20世紀80年代):以“疾病為中心”的生物醫學模式的弊端顯現,衛生服務商品化、碎片化嚴重,人的整體性、主體性和價值性被瓦解。Balint提出的“以患者為中心”的人本醫學策略逐漸扭轉了醫學異化的趨勢,而Watson、Wilkey等學者提出的人性化照護措施促進了“以人為本”理念在臨床的實踐。[20]
發展期(20世紀80年代—2008年):生物—心理—社會醫學模式推動了醫學界對“以人為本”的進一步反思,“以患者為中心”的醫學策略向“以人為中心”拓展,整合發展的人本衛生服務進入了公眾視野。其一,服務需求不再局限于機體康健,而拓展到對醫學高價值的期待,如Levinson、Kirmayer等學者、WHO等強調了患者價值對認同、環境改善、情感表達等的需求。[21-23]其二,服務范圍拓展至生理、心理、社會等多種決定因素的干預,如Watson等學者[24]均倡導將臨床、護理、預防和健康促進等服務相結合。其三,治理主體拓展至患者、家庭、社區等多元參與者,如Wilson、Rogers等學者、美國精神衛生協會等組織均強調發揮患者和社區的動力價值。[25,26]
成熟期(2008年至今):2008年,第一屆“以人為本”全球會議召開(后稱日內瓦會議),以整合為路徑的人本衛生服務理念在多個國家和地區得到認可和推廣。[19]其一,更多利益相關者的福祉得到關注,如第十三屆日內瓦會議倡議關注新冠流行中醫療衛生人員、社區工作人員等的心理健康、安全歸屬和職業認同。其二,服務要素進一步整合,強調衛生服務可及性、連續性、協調性和綜合性的提升,如第五屆日內瓦會議探討了癌癥患者的全周期照護的可及性和協調性。其三,多元治理主體賦權增能,促進全社會廣泛參與形成共治格局,如拉丁美洲國家醫學協會強調了醫學教師對人本衛生服務的長期影響。其四,廣泛的健康保障得到重視,包括醫學教育體系、醫療保障制度、藥品生產供應體系等成為人本衛生服務的支撐要素。
2.4 衛生服務“以人為本”的語義建構
2.4.1 “以人為本”語義建構框架
圍繞“健康中國戰略”對“以人為本”精神的立體呈現,從“以人為本”的核心目的、核心需求、服務特征、健康治理和健康保障五個層次進行語義建構。整合成為新時代人本衛生服務的特征,因此,按照世界衛生組織提出的整合模型框架[27],從以下視角進行表征。(1)宏觀制度整合維度:側重于增強制度間的有機聯系,增進醫療衛生與其他健康保障體系間的協調,主要體現在人本服務和健康保障層面(表1)。(2)中觀組織整合維度:側重于協作平臺的構筑,通過組織同構和管理趨同促進醫療、公共衛生、社區等子系統的資源共享、信息互聯,主要體現在人本服務和人本治理層面。(3)中觀專業整合維度:側重跨專業合作的開展,促進衛生人員與患者、居民、家屬、社區等多元主體互動協作,主要體現在人本服務和人本治理層面。(4)微觀服務整合維度:強調以生理—心理—社會醫學模式為指導,為服務對象提供全方位服務,主要體現在人本服務層面。(5)支撐要素功能整合維度:通過非專業技術性的功能支撐衛生體系的運作,包括籌資、設備、管理、信息等整合,主要體現在健康保障層面。(6)支撐要素維度的規范整合:圍繞“以人為本”的思想構建文化愿景、價值觀、服務理念、醫學人文精神、目標戰略等,體現在核心目標、人本需求、人本服務和人本治理層面。
2.4.2 整合視域下衛生服務“以人為本”的語義建構
圍繞“健康中國戰略”的時代發展背景,以整合為特征建構衛生服務“以人為本”語義如下(圖2):
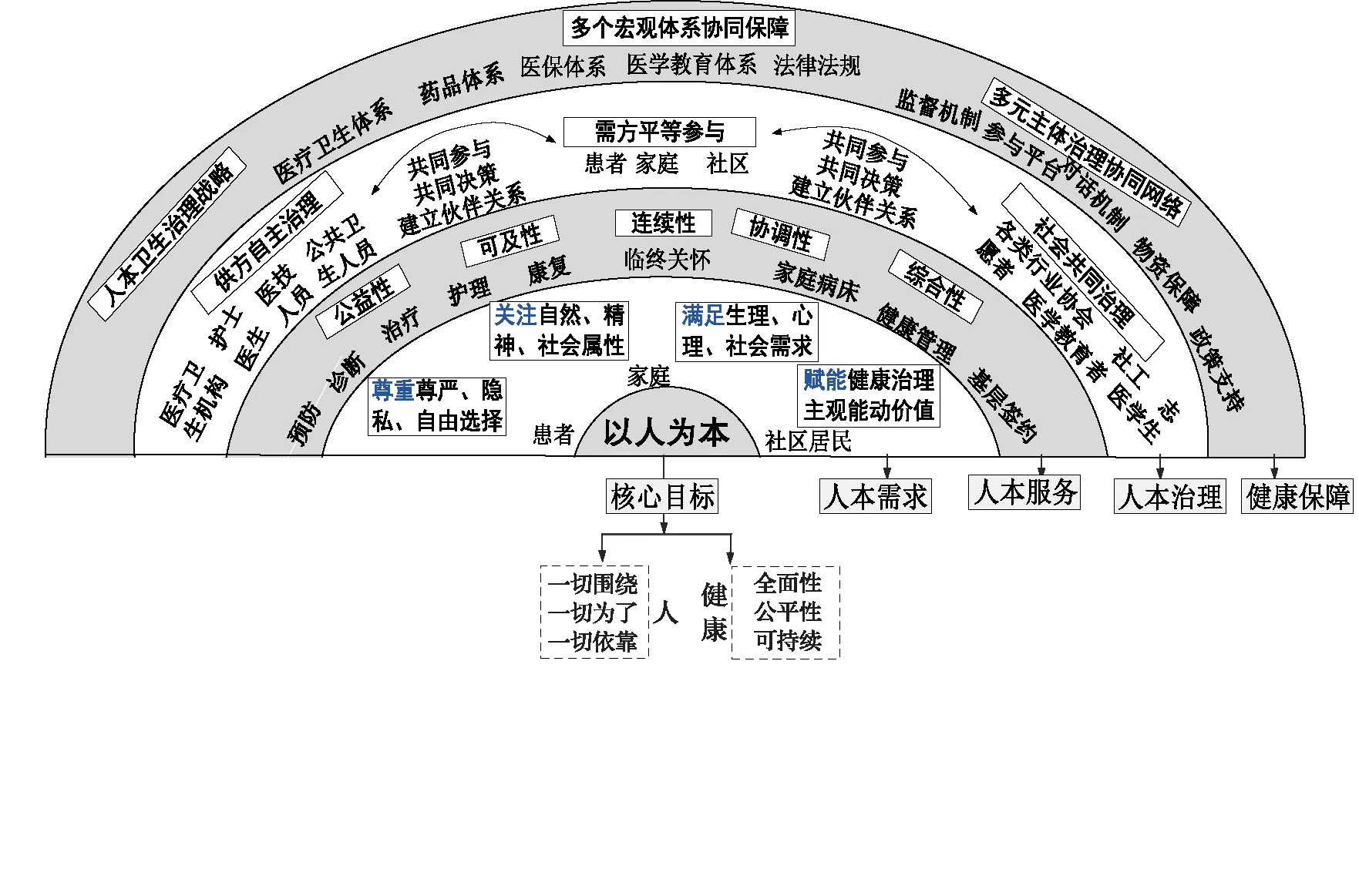
圖2 衛生服務“以人為本”邏輯關系圖
核心目標:回應新時代人們對衛生服務的全面期待,一切圍繞人、為了人、依靠人,促進健康的全面性、公平性和可持續性。
人本需求:人的需求居于衛生服務的核心,全民都是衛生服務的對象,其分類分層的衛生服務期待均應該得到重視,包括關注、尊重、滿足和賦能四個層次,即:關注人的自然、精神、社會屬性;尊重服務對象的尊嚴、隱私和自由選擇;滿足人的生理、心理、社會需求;賦能健康治理主觀能動價值。[28]
人本服務:促進疾病診療向高價值的全人群健康整合干預前移,促進服務的可及性、連續性、協調性和綜合性。保障衛生服務公益性,給予人的健康權以基本保障,逐步縮小城鄉、地區、人群間差異性,促進人人享有基本醫療衛生保健。[29-30]可及性要求關注全民獲取服務的能力及其影響因素,包括地理、文化、時間、經濟、服務方式等,賦予服務對象獲取和選擇衛生服務的機會。連續性要求實現服務的全程性和無縫連接,促進服務對象體驗到的服務連貫程度,包括人際、機構、信息、管理等方面。協調性要求各類衛生服務要素和資源的協調,包括醫療衛生機構、醫療衛生人員、衛生資源、衛生信息等之間的配合、連貫。綜合性要求衛生服務關注疾病的發展、轉歸全過程,融疾病診療、預防、康復、社區照護、臨終關懷、心理咨詢等服務為一體,滿足患者、家庭、社區等多元主體的多樣需求。
人本治理:尊重、賦能和激勵多個利益相關者,促進價值共創,重視多元主體的治理。其一,促進服務提供者的自主治理,尊重醫療衛生機構發展的需求,激勵其開展人本衛生服務管理,包括人才梯隊的培育、特色專科的建設與人文環境的建設等。[31]尊重醫務人員的個體需求,激勵其提供人本衛生服務。其二,促進服務使用者的主動參與,發揮患者、居民和家庭在自我監督、自我管理、自我保健中的作用[32],通過促進健康信息共享、建立平等參與渠道等方式進行賦權。其三,促進社會共同治理,激勵志愿者、醫學教育者、社會力量等主體共同參與健康治理,明確多元主體責任并構建協同治理網絡,優化共同參與和平等對話機制,發揮好政府的外部監督者職能。[33]
健康保障:政府應主導“以人為本”衛生體系治理戰略方向,提供人本衛生服務的體系保障。其一,通過法律法規、政策指南等建立人本衛生服務的戰略指引[34],通過醫學教育塑造人文醫學職業精神,通過服務環境塑造人性化服務文化。其二,促進醫療衛生服務體系、藥品流通體系、醫療保障體系的整合,完善健康信息化服務體系建設、科技創新的規范體系建設等全面保障。
綜上所述,整合視域下“以人為本”的衛生服務的語義可概括為:衛生服務應當以人為中心,促進健康的全面性、公平性和可持續性。多元服務利用者包括患者、社區居民和家庭等的全面需求和期待均應該得到關注、尊重、滿足和賦能。促進人性化的全人群、全周期衛生服務提供,實現高價值衛生服務,促進健康干預前移,促進服務的公益性、可及性、連續性、協調性和綜合性。尊重多元利益相關者的需求,建立協作伙伴關系,激發內在驅動力,實現價值共創。明確“以人為本”衛生體系治理的戰略方向,通過跨系統的協調整合實現對健康的全面保障。
3 “以人為本”對衛生服務的實踐指引和政策建議
以整合為特征的“以人為本”精神對衛生服務的實踐具有重要的指引作用,建議從以下方面進行政策的優化和實踐探索。
3.1 識別和關注全人群、全生命周期健康需求
全人群和全生命周期是全民健康的兩個著力點,分類分層識別患者需求是人本衛生服務的起點[35],關注家庭和社區的需求是人本衛生服務的延伸[4,28]。其一,關注居民的群體規劃性需求,要捕捉疾病譜、技術發展和群體價值的變化,科學地評估和預測城鎮化、老齡化等帶來的健康需求的變化,要求重視服務反應性方面的功能、情感和社會綜合價值滿足。其二,滿足居民的差異化需求,要求精準捕捉個性化的表達性和感受性需要[36-37],然而,密切連接個體、實現有效溝通協作的實踐工具極為缺乏,人文醫學可能提供了機遇,敘事醫學技能通過傾聽、再現、歸屬等搭建起醫患共情的橋梁,平行病歷通過記錄非技術性病理特征捕捉心理、社會需求。[38-39]其三,關注家庭和社區的需求,關注照護者及家庭成員的身心健康和社會功能的完整[40],如開展照護者和家庭成員的評估,安排喘息式照護為照護者減負[41]、提供心理輔導以促進家庭心理創傷療愈[42]。
3.2 提供多維度整合的高價值醫療衛生服務
優質高效的人本衛生服務是滿足人民健康需求的重要載體。其一,促進價值醫療的實現,建議對衛生服務進行標桿分析,建立以價值為導向的工作當量標化路徑,對成本控制、治療效果、反應性需求進行精準測量。[43]如利用疾病診斷相關分組(Diagnosis Related Groups, DRG)、按病種分值付費(Diagnosis-Intervention Packet,DIP)對病種成本單價、病種成本結構精細化管理。[44]其二,促進醫防融合服務,破除重醫輕防,促進健康干預前移,探索組織同構管理趨同、利益共享、責任共擔等有效機制,如依托醫聯體建設、醫院與公共衛生機構合并、專病防治聯盟等開展腫瘤、傳染病、慢性病醫防融合衛生服務。[45]其三,推進衛生服務的可及性、連續性、綜合性和協調性,評估、總結、推廣創新衛生項目,如開展遠程醫療、云藥房等促進服務可及性[46],醫院延伸服務促進出院后的治療連續性[47],MDT服務、慢病聯合門診等提升服務綜合性[48],醫聯體社群機制促進服務協作性等。
3.3 激勵衛生服務提供方的健康治理
尊重衛生服務提供者的需求是保障衛生服務有溫度、可持續的的動力來源。[1]其一,關注醫療衛生機構發展的多元需求,探索可持續的補償激勵機制和機構間協作模式,克服行政命令約束下的動力不足,如關注衛生資源下沉帶來的醫院利益受損和人員調配困難,防止醫院變相對基層的利益虹吸。激勵其開展人本衛生服務的管理,如通過人文景觀、“急診醫療街”等建設優化診區設施布局[49],建立和諧的組織文化以促進醫患和醫際關系的成長[50]。其二,關注醫療衛生人員的福祉,既要關注常規職業因素如工作環境、職業發展等帶來的影響[51-52],也要關注新醫改帶來的新型職業壓力,包括考核機制變革、收入結構調整、工作體量增加、團隊協作的人際壓力[53]等。有針對性的干預措施尚需探索如:設計激勵相容的薪酬機制[54]、開展醫學職業精神教育[55]、促進團隊歸屬和凝聚、減少低價值任務、增加管理賦權、平衡工作—家庭關系等。
3.4 促進需方共同參與、發揮自我健康管理作用
需方的充分賦權和能動激勵是實現人民共建共享健康的重要抓手。其一,落實個人健康責任實現自我健康治理價值[56],促進個體在慢病防治、老年人群保健、傳染病防控等健康生活方式干預中的共同參與。如通過重塑正確衰老觀、疾病觀,促進老年人在疾病預防、健康飲食、規律運動之中發揮自我價值。[57]其二,重視家庭和社區在衛生服務中的能動作用,尤其是在供需聯動的院外衛生服務延展中體現家庭的期待、價值和能力。目前已經開展的實踐在洞察和識別健康需求、促進機體恢復、提高社會再適應能力中已發揮了重要作用,例如:以家庭為基礎的ICU后綜合癥患者跨專業康復干預[58]、外科康復聯合家庭護理干預[59]、以家庭為中心的特需兒童康復服務[60]、老年照護社區平臺服務[61]等。
3.5 激勵社會力量在人本衛生服務中的治理作用
發動社會力量的積極性和創造性,形成多層次、多元化的社會共治格局。其一,激勵社會力量成為人本衛生服務的參與主體,鼓勵其積極參與公立衛生機構無法良好覆蓋的服務如家庭病床、安寧療護等,探索產業間的協作模式實現經濟可持續運行如醫養結合、殯葬產業聯動等。其二,探索社會力量參與的衛生服務質量提升路徑,推動各類衛生服務質量、價值的循證論證和監督,促進各類自治委員會、行業協會等發揮在行業共識和標準形成中的作用。[62]其三,發揮政府元治理職能,針對社會組織之間存在的利益分歧、職能交叉、溝通障礙等問題,推動建立多元對話機制,推動大數據、人工智能等技術提升社會治理的效能。如探索第三方人民調解與醫療責任保險相結合的醫療風險社會化分擔機制,推動多方協作治理,保障患者和服務提供方的共同利益。[63]
3.6 全面建立多維度的人本衛生服務保障
制度的完善和成熟將為人本衛生服務的可持續發展構建強大保障,包括醫保和藥品體系的完善、健康人力資源建設、醫學新技術的發展等。其一,推動以健康為導向的醫保體系改革,將割裂的財政資金配置轉變為整合統籌的資金安排,促進經費補償向預防和公共衛生服務傾斜,推動經濟杠桿向健康干預前移和整合衛生服務傾斜。[64]其二,創新人才培養體系、優化人才結構,加強人文素養教育和整合衛生服務能力培育。醫防復合型人才的培養是實現以治病為中心向以健康為中心轉變的關鍵因素之一,因此,需要進一步培育現代醫院管理師[65]、心理治療師[66]和醫務社會工作師[67]等以提供全面、專業的智力支持。其三,促進醫學科技進步,推動科技倫理治理。近年來,我國密集出臺了科技倫理治理的法律法規[68],但治理的落實存在難度。建議進行反思性倫理元治理[69],建立倫理反思程序賦予醫學新技術被探索、討論、反思的自由,促進醫務人員、科研機構等多元主體協同參與倫理審查制度建設、倫理教育科普等工作,推動醫學科技向“以人文本”的人類健康福祉方向發展。
作者聲明本文無實際或潛在的利益沖突。

