盆底超聲評價全子宮切除術后盆底功能障礙的臨床價值
謝麗玲,陳燕玲,陳清連,黃祖信,屈小英,李麗麗
(1.珠海市第五人民醫院超聲科,廣東 珠海 519000;2.珠海市第五人民醫院婦產科,廣東 珠海 519000)
全子宮切除術是宮頸癌、子宮內膜癌等常見的治療方法,其治療效果十分顯著,但在切除子宮的過程中,極易對患者正常盆底結構造成破壞,導致盆底自主神經受損,從而出現壓力性尿失禁或器官脫垂的狀況,影響患者的康復速度及其生活質量[1]。臨床若想盡早加快盆底功能障礙患者的康復速度,改善其生活質量,需盡早采取有效的措施明確其盆底功能障礙程度,并采取針對性的措施對其進行治療,方能促進其恢復[2]。盆底超聲是一種能夠實時檢查盆腔內臟器活動情況的檢查方法,近幾年在臨床中的應用十分廣泛[3]。據相關研究[4]顯示,利用盆底超聲對全子宮切除術后盆底功能障礙的患者進行檢查,在明確患者盆底障礙嚴重程度方面可發揮出較為良好的作用。鑒于此,本文就盆底超聲評價全子宮切除術后盆底功能障礙的臨床價值進行研究,現報告如下。
1 資料與方法
1.1一般資料:通過回顧性分析的方式,選取2018年11月~2020年11月全子宮切除術后有盆底功能障礙的65例患者作為觀察組,其中年齡30~68歲,平均(56.25±2.14)歲,產次1~4次,體重42~76 kg,平均(54.64±3.21)kg,將30例全子宮切除術后器官脫垂的患者作為觀察A組,將35例全子宮切除術后壓力性尿失禁的患者作為觀察B組;另選取同期手術的全子宮切除后盆底功能無障礙的30例患者作為對照組,其中年齡30~70歲,平均(54.32±2.12)歲,產次1~3次,體重41~74 kg,平均(52.58±3.25)kg。觀察組與對照組基礎資料比較,差異無統計學意義(P>0.05),具有可比性。研究已經醫院倫理委員會同意。
1.2方法:檢查前囑咐患者將大便排空,確保膀胱殘余尿<50 ml;檢查時,讓患者采取膀胱截石位,采用邁瑞DC-80彩色多普勒超聲診斷儀對患者進行檢查,DE11-3E經陰道三維容積探頭,探頭頻率設置為4~8 MHz。將無菌保護膜貼于探頭外部,并將殺菌耦合劑涂抹于保護膜上,隨后在患者的陰道口及會陰尿道外口進行掃描,獲得正中矢狀位平面后,將探頭掃描角度調整好,確保恥骨聯合、膀胱頸、尿道、陰道線及直腸肛管連接部位能夠清晰顯示出來,再對患者進行容積掃描,分別在縮肛、靜息及Valsalva狀態下獲取患者盆底容積圖像并凍結。
1.3觀察指標:分別在縮肛、靜息以及Valsalva狀態下對三組盆底形態改變情況進行對比,主要包括肛提肌裂孔前后徑、肛提肌裂孔左右徑及肛提肌裂孔面積等。
1.4統計學分析:采用SPSS22.0統計學軟件進行t及χ2檢驗。
2 結果
2.1三組縮肛狀態下盆底形態改變情況:觀察A組、觀察B組的肛提肌裂孔前后徑、肛提肌裂孔左右徑及肛提肌裂孔面積明顯大于對照組,差異有統計學意義(P<0.05)。見表1。
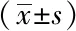
表1 三組縮肛狀態下的盆底形態改變情況
2.2三組靜息狀態下盆底形態改變情況:觀察A組、觀察B組的肛提肌裂孔前后徑、肛提肌裂孔左右徑及肛提肌裂孔面積明顯大于對照組,差異有統計學意義(P<0.05)。見表2。
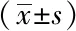
表2 三組靜息狀態下的盆底形態改變情況
2.3Valsalva狀態下盆底形態改變情況:觀察A組、觀察B組的肛提肌裂孔前后徑、肛提肌裂孔左右徑及肛提肌裂孔面積明顯大于對照組,差異有統計學意義(P<0.05)。見表3。
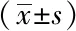
表3 三組患者Valsalva狀態下盆底形態改變情況
3 討論
盆底功能障礙屬于臨床常見病,其病變原因主要與機體盆底結構及功能異常有關,病變類型多以壓力性尿失禁及盆底器官脫垂為主[5]。以往臨床對于盆底功能障礙的患者,多是采用磁共振對其進行檢查,該檢查方式具有較高的分辨率,但價格較為昂貴,且不能重復檢查,無法動態監測患者的盆腔功能,局限性較大[6]。近年,隨著我國醫療水平的不斷提升,影像學技術也在不斷完善,盆底超聲逐漸在臨床中廣泛應用。相較于磁共振檢查而言,盆底超聲檢查的優勢主要有以下幾點:①該檢查方式具有無創性、無輻射的特點,檢查過程中不會對患者的身體造成傷害[7];②在檢查過程中可通過二維模式及三維模式的轉換,在不同狀態下對患者的盆腔功能進行動態監測,以便臨床醫師能夠及時明確患者不同狀態下的盆底形態[8]。本研究結果顯示,縮肛、靜息以及Valsalva狀態下,觀察A組、觀察B組的肛提肌裂孔前后徑、肛提肌裂孔左右徑及肛提肌裂孔面積均大于對照組。由此可見,對全子宮切除術后盆底功能障礙的患者進行盆底超聲檢查,可評估患者的病情嚴重程度,以便臨床醫師為患者制定針對性的治療方法。綜上所述,針對實行全子宮切除術后盆底功能障礙的患者,采用盆底超聲對其進行檢查,可將不同狀態下的盆底功能結構清晰顯示出來,以便臨床醫師判斷患者的盆底功能障礙程度,為后續治療提供良好的依據。

