烏司他丁聯合胸腺肽α1治療膿毒癥休克的效果及對心肌功能的影響
彭 寅,鄧麗萍,劉 倩,李亞軍
(南華大學附屬第二醫院重癥醫學科,湖南 衡陽 421000)
膿毒癥休克(SS)是由于膿毒癥導致的組織灌注不足而引起的休克,SS可導致循環障礙及器官功能不全,病死率較高,其中死于難治性心力衰竭的SS患者高達15%[1]。目前對SS發病機制的闡明并不完全,主要以免疫炎性反應為主流,臨床上對于SS的治療多以抗感染、液體復蘇等對癥治療為主,但并不能有效控制患者體內的炎性介質及免疫反應,療效不佳[2]。烏司他丁具有抑制炎性介質釋放、改善循環狀態的作用,胸腺肽α1具有增強全身免疫系統反應的作用[3],烏司他丁聯合胸腺肽α1在SS的治療或許能夠起到更好的效果。為此本研究對其治療效果及對心肌功能的影響進行了相關研究,現報告如下。
1 資料與方法
1.1一般資料:選擇2019年5月~2020年11月我院收治的SS患者86例隨機分為對照組和研究組各43例。對照組男24例,女19例;年齡40~62歲,平均(54.87±2.37)歲;平均急性生理與慢性健康(APACHE)Ⅱ評分(18.96±2.99)分;燒傷3例,多發傷9例,彌漫性腹膜炎2例,重癥肺炎14例,急性重癥胰腺炎13例,急性梗阻壞死性膽管炎2例。研究組中男23例,女20例;年齡40~62歲,平均(54.65±2.43)歲;平均APACHEⅡ評分(18.94±3.04)分;燒傷4例,多發傷11例,彌漫性腹膜炎2例,重癥肺炎13例,急性重癥胰腺炎12例,急性梗阻壞死性膽管炎1例。兩組患者一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究已獲得醫學倫理委員會的批準,所有患者均簽署知情同意書。納入標準:①符合中國膿毒癥/膿毒性休克急診治療指南(2018)中SS診斷標準者[4];②收縮壓<90 mm Hg(1 mm Hg=0.133 3 kPa),舒張壓<70 mm Hg,氧合指數<300者;③出現意識障礙、昏迷、嗜睡等狀態。排除標準:①合并有心臟、免疫系統疾病者;②對本研究中的藥物過敏者。
1.2方法:對照組患者使用早期目標復蘇、機械通氣、激素、抗生素控制感染、控制血糖、營養支持、糾正水電解質紊亂等常規治療。研究組患者在對照組的基礎上使用烏司他丁聯合胸腺肽α1治療,將注射用烏司他丁(廣東天普生化醫藥股份有限公司,國藥準字H19990133,5萬單位)30萬單位與0.9% NaCl注射液(100 ml)混合后靜脈滴注,1 h/次,2次/d;皮下注射胸腺肽α1(成都地奧九泓制藥廠,國藥準字H20020545)1.6 mg,2次/d。兩組均連續治療10 d。
1.3觀察指標和評價標準:觀察兩組患者臨床治療效果、炎性因子水平、免疫功能指標、心肌功能指標。
臨床治療效果分為顯效:患者恢復意識、清醒,1 h尿量≥30 ml,收縮壓≥90 mm Hg,血氧飽和度(上腔靜脈)≥0.7;有效:患者恢復意識、清醒,1 h尿量、收縮壓、血氧飽和度明顯改善;無效:未達上述標準。總有效率=(顯效例數+有效例數)/總例數×100%。
炎性因子水平分別于治療前、治療后使用酶聯免疫吸附法檢測患者空腹血中的腫瘤壞死因子(TNF)-α、C-反應蛋白(CRP),使用免疫比濁法檢測降鈣素(PCT)水平。
免疫功能指標為NK細胞、免疫細胞亞群(CD3+、CD4+),分別與治療前、治療后使用流式細胞儀進行檢測。心肌功能指標為腦鈉肽(BNP)、肌酸激酶同工酶(CK-MB)、乳酸脫氫酶(LDH),分別與治療前、治療后使用半定量回相免疫測定法進行檢測。

2 結果
2.1兩組患者臨床治療效果對比:研究組患者治療總有效率95.34%高于對照組患者的76.74%,差異有統計學意義(P<0.05)。見表1。

表1 兩組患者臨床治療效果對比[n(%),n=43]
2.2兩組患者治療前、治療后炎性因子水平對比:治療前兩組患者TNF-α、PCT、CRP比較差異無統計學意義(P>0.05);治療后研究組患者TNF-α、PCT、CRP水平低于對照組患者,差異有統計學意義(P<0.05)。見表2。
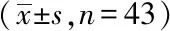
表2 兩組患者治療前、治療后炎性因子水平對比
2.3兩組患者治療前、后免疫功能指標對比:治療前兩組患者NK細胞、CD3+、CD4+比較差異無統計學意義(P>0.05);治療后研究組NK細胞低于對照組,CD3+、CD4+高于對照組,差異均有統計學意義(P<0.05)。見表3。

表3 兩組患者治療前、治療后免疫功能指標對比
2.4兩組患者治療前、治療后心肌功能指標對比:治療前兩組患者BNP、CK-MB、LDH比較差異無統計學意義(P>0.05);治療后研究組患者BNP、CK-MB、LDH低于對照組患者,差異有統計學意義(P<0.05)。見表4。
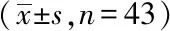
表4 兩組患者治療前、后心肌功能指標對比
3 討論
SS是臨床上常見的危急重癥疾病,由于外界刺激和體內大量的炎性因子生產釋放導致組織細胞缺血缺氧,炎性反應失控后的有效循環血量大大降低,在大量的液體復蘇后仍無法糾正,全身組織器官灌注不足而產生大量的炎性介質、內毒素等,同時血管內皮細胞的損傷影響了微血管的收縮功能,進而引發SS。SS的患者由于并發多器官衰竭的病死率高達40%~60%,其中死于難治性心力衰竭的SS患者高達15%。常規的抗感染、抗生素、液體復蘇等治療措施并不能有效控制患者體內的毒副作用及炎性介質作用,治療效果不夠理想,SS患者的死亡率高居不下。近年來隨著對SS的研究深入,發現炎性反應及免疫因子等因素在SS中具有重要的影響。烏司他丁和胸腺肽α1在肺炎、免疫等疾病中具有較好的療效,能夠發揮抗炎和調節免疫的作用,對于SS的治療或許能夠起到更好的效果。
烏司他丁是從尿液中提取的一種具有抑制纖溶酶、胰蛋白酶等多種蛋白水解酶活力的蛋白酶抑制劑,能夠抑制溶酶體酶的釋放,提高溶酶體的穩定性,起到抑制炎性介質釋放及清除氧自由基的作用[5]。胸腺肽α1是一種小分子生活性多肽,通過促進胸腺細胞的分化來增加胸腺內的骨髓干細胞向T淋巴細胞的轉變,同時還能夠激活機體內的細胞傳導通路,增強T細胞的功能,從而起到免疫調節的作用[6]。
本研究結果顯示,研究組治療總有效率95.34%高于對照組76.74%,該結果與許偉偉等人的研究[7]結果一致,說明烏司他丁聯合胸腺肽α1治療SS的療效顯著。可能原因:烏司他丁能夠抑制炎性介質的釋放,降低血管的通透性,起到控制炎性反應、改善微循環、提高組織器官灌注的作用,同時聯合胸腺肽α1使患者的免疫系統反應性得到增強,改善免疫抑制,從而起到提高療效的作用[8]。
TNF-α、PCT、CRP是臨床上常用的炎性因子指標,能夠反應機體的炎性介質情況。本研究中,治療后研究組的TNF-α、PCT、CRP低于對照組,說明烏司他丁聯合胸腺肽α1治療能夠減輕SS患者的炎性反應。分析原因:烏司他丁能夠與參與炎性反應、造成細胞組織損傷的毒性蛋白酶相結合,降低蛋白酶的活性,降低血漿中TNF-α、PCT、CRP的水平,減輕炎性反應對組織器官的損害,同時聯合胸腺肽α1提高患者的免疫功能,抑制體內炎性介質的產生,從而起到減輕炎性反應的作用[9]。
NK細胞是一種自然殺傷細胞,具有免疫調節的作用,CD3+、CD4+是T淋巴細胞亞群,能夠反映機體的免疫功能。本研究中,治療后研究組的NK細胞低于對照組,CD3+、CD4+高于對照組,說明烏司他丁聯合胸腺肽α1治療能夠調節SS患者的免疫功能。分析原因為烏司他丁通過抑制炎性介質的釋放來減輕炎性反應對臟器的損傷,同時還能抑制內皮細胞黏附分子的表達保護組織器官,胸腺肽α1通過促進胸腺細胞的成熟來增強T細胞的功能,從而起到調節免疫功能的作用[10]。
提高心肌供氧、增加心臟灌注、改善心肌功能是SS早期治療的關鍵,能夠保護患者的臟器功能,BNP、CK-MB、LDH是臨床上反應心肌功能的常用指標[11]。本研究中,治療后研究組的BNP、CK-MB、LDH低于對照組,說明烏司他丁聯合胸腺肽α1治療能夠保護SS患者的心肌功能。可能原因為烏司他丁通過抑制炎性介質的釋放來減輕對患者心肌細胞的損害,同時還能夠改善機體的微循環、抑制心肌抑制因子的產生,從而起到保護心肌功能的作用[12]。
綜上所述,烏司他丁聯合胸腺肽α1治療SS的效果顯著,能夠減輕炎性反應,調節患者的免疫功能,保護心肌功能,值得推廣應用。

