人卵巢顆粒細胞體外分離培養后連續傳代的觀察
袁濤,劉文杰,辛志敏,宋蕊,王麗,李薇,王曉杰,高秀霞,王樹玉,劉英
(首都醫科大學附屬北京婦產醫院生殖醫學科,北京 100026)
人卵巢顆粒細胞(granulosa cells,GCs)圍繞于卵母細胞周圍,其在不同階段產生類固醇激素和生長因子,以旁分泌的方式調節卵泡生長發育[1]。除此之外,卵巢GCs凋亡與卵泡閉鎖密切相關[2]。隨著不孕患者日益增多,在輔助生殖治療中,提高獲取卵子的質量成為重點和難點。對卵巢GCs進行體外培養,進而對其增殖、凋亡等特點進行分析,可以為臨床診療中提高卵子質量提供新的思路。目前人們對人卵巢GCs體外培養的研究較少,GCs在體外能否進行連續傳代、傳代后是否保持其特性等仍不確定,有待進一步的研究探討。因此,本研究采用密度梯度離心法和紅細胞裂解法分離人卵巢GCs,并進行體外培養及連續傳代,觀察GCs的生長特性。
材料和方法
一、研究對象
人卵巢GCs、人卵泡液來源于首都醫科大學附屬北京婦產醫院生殖醫學科行輔助生殖技術治療的不孕患者(共30例)。
納入標準:年齡20~40歲;體質量指數(BMI)18~30 kg/m2。排除標準:子宮內膜異位癥、子宮肌瘤;多囊卵巢綜合征(PCOS);卵巢惡性腫瘤;卵巢功能低下或者卵巢早衰;患有慢性疾病、遺傳病;患有梅毒、乙肝、HIV等傳染性疾病。
本研究經首都醫科大學附屬北京婦產醫院醫學倫理委員會審核批準,同時獲得患者的知情同意。
二、主要試劑
DMEM培養液和PBS緩沖液(Gibco,美國);胎牛血清(FBS,Hyclone,美國);0.25% EDTA-胰蛋白酶(Sigma,美國);淋巴細胞分離液(天津灝洋生物);紅細胞裂解液(北京索萊寶科技);卵泡刺激素受體(FSHR)抗體(Proteintech,美國)。
三、研究方法
1.卵泡液的收集及GCs原代培養:收集行控制性促排卵患者經陰道穿刺取卵時的卵泡液,1 500 r/min離心5 min,上清液(即卵泡液)收集儲存在-20℃備用,沉淀物即為GCs、紅細胞和白細胞的混合物。將含有少量卵泡液的沉淀物吹打混勻后,平均分成兩組,分別采用以下兩種方法從沉淀物中分離GCs:(1)密度梯度離心法:將沉淀物緩慢加于3倍體積淋巴細胞分離液液面上,3 000 r/min離心10 min,離心后吸取上層白色層(即GCs層),PBS洗滌2次。(2)紅細胞裂解法:沉淀物上加入3倍體積紅細胞裂解液,放于37℃中裂解5 min,1 500 r/min離心5 min,棄上清后加入PBS洗滌2次。
用GCs完全培養液(DMEM+10% FBS)重懸細胞,調整細胞濃度為2×105個/ml,接種于培養皿中。置于37℃、5% CO2的孵箱中培養,隔天更換培養液。
2.GCs的傳代和擴增:GCs密度達到80%~90%時,棄上清,PBS洗滌2次,加入0.25% EDTA-胰蛋白酶,37℃消化3 min。用等體積培養液終止消化后,1 500 r/min離心5 min,PBS洗滌兩次。棄上清后用培養液重懸細胞,按1∶3比例接種于培養皿,鏡下觀察細胞密度,隔天更換培養液。連續傳代培養至第8代。
3.原代及傳代后GCs生長曲線繪制:將兩種方法分離得到的GCs以1.5×105/孔的密度均勻接種于24孔板,每3天換液。分別于培養的第1、3、5、7、9、11天(D1、D3、D5、D7、D9、D11)同一時間取3孔細胞,用0.25% EDTA-胰蛋白酶消化后計數,取平均值。以培養天數為橫軸,細胞量為縱軸描繪生長曲線。
4.GCs的鑒定:采用免疫熒光染色檢測FSHR的表達。GCs均勻接種于爬片,72 h后用PBS緩沖液洗3 min×3次;4%多聚甲醛固定30 min,PBS緩沖液3 min×3次;0.1% Triton處理20 min,PBS緩沖液3 min×3次;3% FBS孵育30 min;FSHR兔多克隆抗體(1∶200)孵育,4℃過夜;PBS緩沖液洗3 min×3次,熒光標記的二抗(1∶200)常溫避光孵育1 h;PBS緩沖液洗3 min×3次,用含有DAPI的抗熒光淬滅封片劑封片,熒光顯微鏡下觀察。
用PBS代替一抗作為陰性對照。
三、統計學分析
采用SPSS 21.0統計軟件進行分析。組間比較采用獨立樣本t檢驗;P<0.05為差異有統計學意義。
結 果
一、兩種分離方法所獲細胞量比較
密度梯度離心法獲得的細胞數為(3.1±1.1)×106/ml,紅細胞裂解法為(5.8±1.2)×106/ml。紅細胞裂解法可獲得較密度梯度離心法更多的GCs(P<0.05)。
二、兩種分離方法所獲GCs原代培養生長形態比較
1.密度梯度離心法:用密度梯度離心法分離的GCs在接種后24 h顯微鏡下觀察貼壁率約達70%,細胞呈單層貼壁生長,形狀為多角形,伸出偽足相互連接,聚集成片;細胞折光性好,核大且圓,細胞質的顆粒均勻且豐富;在培養的第7天,細胞出現短梭形改變。當細胞生長至10 d以后,顯微鏡下觀察并測量發現細胞和細胞核變小,細胞變為橢圓形/圓形,折光性降低,細胞間隙增寬,部分細胞開始脫壁死亡,懸浮于培養液內(圖1A)。
2.紅細胞裂解法:用紅細胞裂解法分離的GCs在接種后24 h顯微鏡下觀察細胞貼壁率約達50%,形狀與密度梯度離心法分離的GCs相似,但用此方法分離的細胞多為單個細胞或少量細胞聚集,成片生長的情況較少。與密度梯度離心法相似,細胞在10 d左右發生退化(圖1B)。
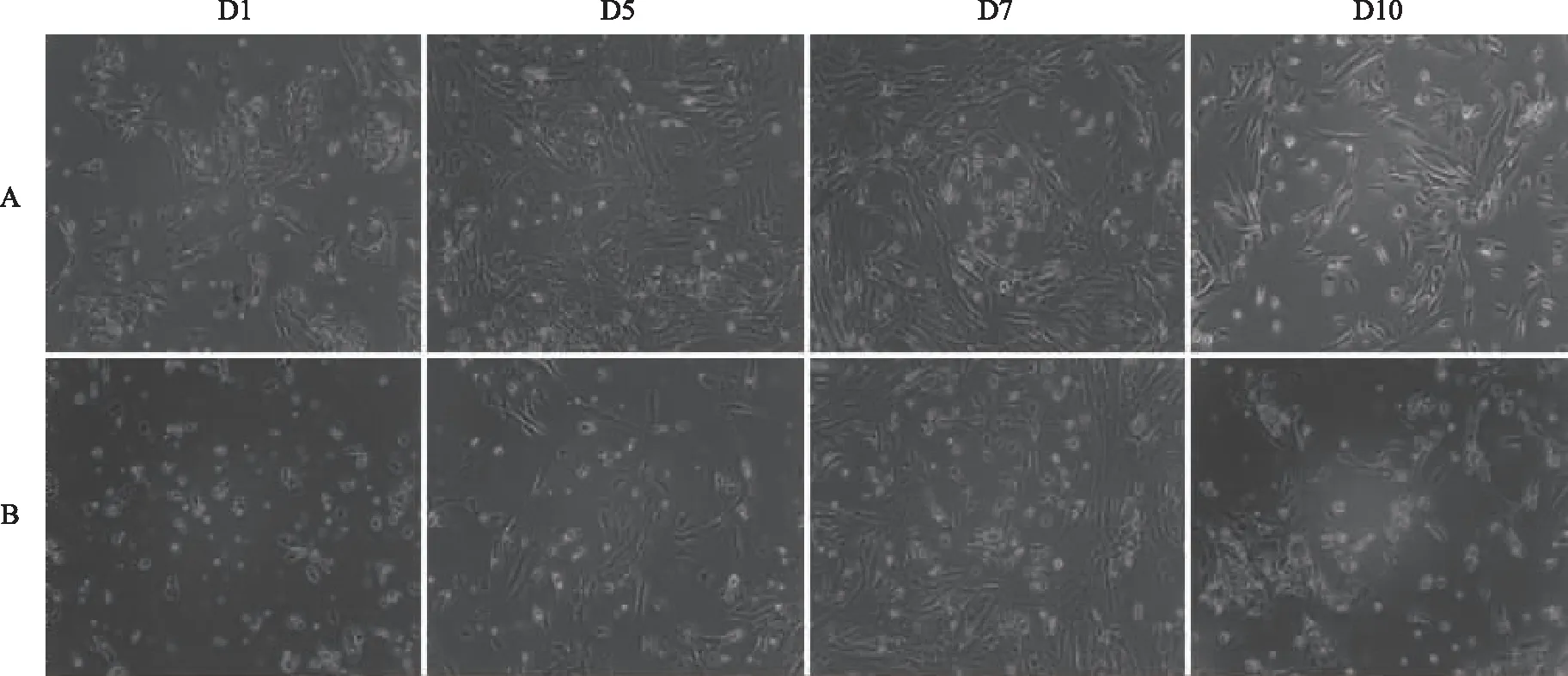
A:密度梯度離心法;B:紅細胞裂解法。
三、兩種分離方法所獲GCs原代及第1代傳代(Passage 1,P1)培養增殖情況比較
兩種方法分離的原代GCs在第3~5天為快速增殖期,第7天細胞增殖達到頂峰,之后因接觸抑制細胞生長進入平臺期,第10天左右細胞開始衰老、退化,活細胞量下降。每個時間點密度梯度離心法處理的細胞量均顯著高于紅細胞裂解法(P<0.05)(圖2A)。
兩種方法分離的GCs第1代傳代培養(P1 GCs)在第1~5天為快速增殖期,第7天細胞增殖達到頂峰,之后進入平臺期。與原代細胞相似,P1 GCs也在10 d左右發生衰老和退化,細胞量減少。密度梯度離心法組P1 GCs細胞量在每個時間點均略高于紅細胞裂解法組,但差異尚無統計學意義(P>0.05)(圖2B)。
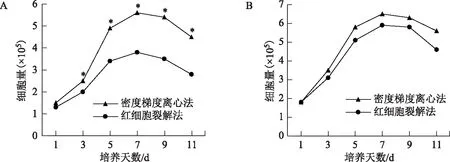
A:原代培養;B:P1培養。與紅細胞裂解法組相同時間點比較,*P<0.05。
四、兩種分離方法所獲GCs連續傳代情況比較
兩種方法分離的GCs均可進行連續傳代,鏡下觀察兩組細胞形態無明顯差異,均逐漸由上皮樣向成纖維樣轉變。P1 GCs呈典型的上皮樣形態,細胞緊密相連,形態不規則或呈多角形,中間有圓形核;P2 GCs仍以上皮樣形態為主,但出現成纖維狀的細胞,呈短梭形或三角形,胞質向外伸出凸起;P3 GCs以成纖維狀為主,并在之后傳代的過程中(P4、P5),細胞保持成纖維狀(圖3)。

A:密度梯度離心法;B:紅細胞裂解法;P0:原代培養;P1~5:傳代培養第1~5代。
五、GCs的免疫熒光鑒定結果
免疫熒光檢測GCs的FSHR表達情況。結果顯示FSHR在P0、P1、P6 GCs胞質內均陽性表達,胞質呈紅染;胞核呈藍染(圖4)。

P0:原代GCs;P1、P6:第1、6代傳代GCs;FSHR:FSH受體;DAPI:細胞核4,6-二脒基-2-苯基吲哚染色;Merge:合并;Control:陰性對照;比例尺50 μm。
討 論
GCs緊密排列在卵母細胞的周圍,通過間隙連接與卵母細胞相互作用。GCs向卵母細胞提供營養成分,為卵母細胞提供適宜的微生態環境[3]。同時,GCs通過間隙連接向卵母細胞傳遞信息,在卵母細胞發育及成熟過程中起重要作用[4]。另外,卵母細胞分泌的因子也可通過旁分泌和自分泌作用促進GCs增殖和分化[3]。
有文獻報道,干細胞誘導形成的GCs與卵母細胞共培養,會包圍在卵母細胞周圍,形成一體[5]。GCs表面有FSHR、黃體生成素(LH)受體和雌激素受體等。FSH結合GCs上的受體后,促進卵泡募集、卵母細胞生長、發育及成熟[6]。LH在排卵前達到峰值,結合GCs上的受體后,促進卵丘的膨脹以及與卵泡GCs的分離,從而誘發排卵。膽固醇可轉化為孕烯醇酮,孕烯醇酮是雌、孕、雄激素的前身。卵泡期,GCs分泌孕酮的能力非常有限;排卵后,卵泡內血管增生,GCs可獲得大量膽固醇,合成大量孕激素。雌激素的生成需要卵泡膜細胞和GCs共同參與[7]。LH可促進膜細胞生成睪酮,然后經基底膜傳遞至GCs,在FSH的促進下,經芳香化酶催化成雌激素[4]。在體外分離培養的GCs,如果培養液內未添加雄激素,則只能停留在孕酮生成的階段,而分泌極少量的雌激素。GCs的功能障礙可導致人類卵巢功能紊亂,如PCOS、卵巢早衰或卵巢功能不全等[8]。GCs在女性生殖系統中發揮重要作用,對其進行體外培養擴增可用于潛在功能研究和臨床應用。
在取卵過程中獲得的卵泡液中除單個的和塊狀的GCs外還含有紅細胞和白細胞,選擇合理有效的方法將GCs從細胞混合物中分離出來,可為GCs相關研究提供幫助。本研究中,我們比較了采用密度梯度離心法及紅細胞裂解法兩種方法分離GCs所得的細胞量、貼壁時間、原代及傳代后細胞的生長曲線及連續傳代的情況。由于在離心法過程中,部分GCs會與紅細胞聚集成團沉在離心管底,因此用密度梯度離心法分離的細胞量小于紅細胞裂解法,此結果與之前的研究[9]一致。而在貼壁情況及原代細胞生長情況的比較中,密度梯度離心法均優于紅細胞裂解法,可能是由于裂解液對GCs有傷害且裂解后的細胞碎片影響GCs貼壁及生長[9]。傳代后在每個時間點紅細胞裂解法分離的GCs細胞量均小于密度梯度離心法,但差異尚無統計學意義,考慮是因為在換液和傳代的過程中去除了細胞碎片的影響。在細胞的連續傳代中,兩種方法分離的GCs形態上未表現出明顯差異,均在P2出現成纖維狀形態的細胞,在后續的傳代過程中成纖維狀細胞逐漸成為主要的細胞群。提示雖然密度梯度離心法獲得的細胞量較少,但細胞的生長情況優于紅細胞裂解法,可作為GCs首選的分離方法。
黃素化的GCs被認為是終末分化狀態,在排卵幾天后就不可避免地發生凋亡[10],無法長時間在體外培養,導致對GCs的研究受阻。在本研究中,原代培養的GCs在2~5 d快速增殖,7 d左右達頂峰,10 d左右發生退化現象,與劉玉霞等[11]的研究結果相似。
有研究表明在培養基中添加白細胞抑制因子可使GCs在體外長時間培養,但其主要特征如FSHR和p450-芳香化酶的表達逐漸消失[12]。目前對人卵巢GCs傳代的研究很少,在周小丹等[9]的研究中,傳代后的GCs貼壁數目少、細胞狀態差,不適合體外細胞實驗。而在我們的實驗中,連續傳代的GCs貼壁率高、增殖快、細胞狀態佳,并且我們對傳代后的GCs進行了鑒定,發現細胞傳至第6代時FSHR仍陽性表達,這可能與我們的處理方法有關系。選擇合適的處理方法對建立一個有效而穩定的GCs培養模型非常重要,在分離培養GCs的過程中,本實驗室的經驗總結如下:(1)取材:穿刺取卵時卵泡注意不要碰到卵泡外膜和卵巢表面血管,避免卵泡液中含有太多紅細胞以及相關并發癥的發生;取材后要及時培養GCs,如不能及時處理應及時放于4℃冰箱,并且最長不超過24 h。長時間放于4℃冰箱的細胞不貼壁,且時間越久越容易造成污染。(2)分離:與用淋巴細胞分離液梯度離心法相比,紅細胞裂解法能更好地去除紅細胞,但同時會對GCs造成傷害,裂解后的殘渣可能影響GCs貼壁;使用淋巴細胞分離液離心后,許多紅細胞與GCs聚集成團一起浮于GCs表面,較大的團則向下沉淀,故應在加入淋巴細胞分離液之前將細胞充分吹打分離;分離時淋巴細胞分離液與細胞懸液至少達到3∶1,否則離心后細胞仍懸浮于卵泡液中,離心效果差;離心時,轉速要達到或稍低于3 000 r/min,轉速太低則GCs與紅細胞無法分離,導致二者一同沉降在離心管底,而轉速太高會損害細胞,接種時細胞碎片多,影響貼壁。(3)傳代:傳代前1日換液可使細胞在傳代時保持良好狀態;傳代時,胰酶消化時間不宜過長,應保持在3 min左右,看到大片細胞飄起則應及時終止消化。
GCs是女性卵巢內唯一可表達FSHR的細胞,在胞膜和胞漿內均表達,所以FSHR是鑒定GCs的主要標志物之一。FSHR對于卵巢中的卵泡生長和排卵至關重要。GCs中的FSHR以卵泡生長階段依賴性方式表達。FSHR在GCs中的表達隨著健康卵泡的增長而增加,而在閉鎖卵泡中則下降[10]。FSHR最初在原始或初級卵泡中檢測不到,而在后期小竇卵泡中可觀察到,且之后持續增加至排卵前階段。FSHR在GCs中的表達被精確調節以誘導正常卵泡形成[13]。只有少數選定的卵泡獲得FSHR表達后呈促性腺激素依賴性生長,而大多數卵泡保持靜止。在卵巢中,FSHR的表達受FSH和激活素誘導的轉錄及轉錄后機制的直接調控,卵泡抑素則通過其對激活素的影響間接調控FSHR[14]。FSH與GCs上的FSHR特異性結合,進而上調GCs的FSHR mRNA的水平,促進GCs上的FSHR的表達,增加GCs的增殖和各類激素的分泌,最終促進卵泡的生長以及卵母細胞的發育成熟[15]。FSHR的表達決定了FSH作用的靶點和程度,最終決定了GCs對激素的反應情況。FSH信號隨時間變化,從而調節卵泡生長和卵母細胞成熟過程中細胞增殖和分化所需的轉錄及代謝活動。FSHR突變可導致卵巢早衰、卵巢過度刺激綜合征和不育癥[8]。有研究報道在不育女性中有許多自然發生的FSHR基因失活突變。FSHR的低表達可能是卵巢對促性腺激素刺激反應差的原因,提示FSHR在卵巢反應中起著關鍵作用[16]。在本研究中,原代和傳代的GCs均可表達FSHR,從某種程度上說明傳代后其功能特性并未發生較大改變,故本方法培養的GCs可用于其相關的體外研究。
綜上,運用合理的分離培養方法,人卵巢GCs不僅可在體外進行培養,還可成功進行連續傳代,且傳代后仍可保持GCs形態、增殖能力和功能特性。

