外周神經阻滯聯合全麻對老年股骨頸骨折手術患者應激反應及預后的影響
趙剛
(寧夏第五人民醫院麻醉科,寧夏 石嘴山 753000)
髖關節置換術是治療老年股骨頸骨折的主要方式,但因老年人常合并多種基礎疾病,導致術中麻醉耐受性較差,極易引起機體應激反應,影響預后。全身麻醉是常用的麻醉方式,操作簡單,但因需靜脈給藥,用藥時間過長可引起不良反應,如靜脈血栓及出血[1-2]。外周神經阻滯麻醉是將局麻藥注射到外周神經干周圍組織,麻醉神經所支配的區域,起到阻滯的效果[3-4]。基于此,本研究旨在分析外周神經阻滯聯合全麻對老年股骨頸骨折手術患者應激反應及預后的影響,現報道如下。
1 資料與方法
1.1 臨床資料 選取2018年8月至2020年1月本院收治的95例老年股骨頸骨折手術患者,按照隨機數字表法分為觀察組(n=49)和對照組(n=46)。觀察組男26例,女23例;年齡61~84歲,平均年齡(76.65±2.34)歲;骨折送至醫院時間2~8 h,平均(4.25±1.05)h。對照組男24例,女22例;年齡62~82歲,平均年齡(74.59±2.29)歲;骨折送至醫院時間2~9 h,平均(4.14±1.01)h。兩組臨床資料比較差異無統計學意義,具有可比性。本研究通過醫學倫理委員會審核批準。
1.2 納入及排除標準 納入標準:經影像學確診為股骨頸骨折,均符合手術治療相關適應證;美國麻醉師協會分級(ASA)I~Ⅱ級;患者及家屬均簽署知情同意書。排除標準:合并凝血、免疫及代謝功能障礙者;合并心、肝、腎等器官功能障礙者;認知或精神障礙者。
1.3 方法
1.3.1 對照組 對照組給予全身麻醉。具體操作:入手術室后,給予心電監護儀(philips Intelli-VueMX550)監測患者DBP、SBP、HR及氧飽和度(SPO2)等各項生命體征。麻醉誘導:開通靜脈通路,依次靜脈注射0.2 mg芬太尼、2.0~2.5 mg/kg丙泊酚、0.2 mg/kg順阿曲庫銨進行靜脈注射。給予喉罩機械通氣,設置潮氣量8~10 ml/kg,設置通氣頻率10~12次/min,設置呼吸比為1∶2,維持術中PETCO2為30~40 mmHg,給予每小時0.3~0.6 mg/kg的羅庫溴銨維持麻醉,直至手術結束。
1.3.2 觀察組 觀察組給予外周神經阻滯聯合全身麻醉。靜脈注射舒芬太尼5~10μg、咪達唑侖1~2 mg,患者呈健側臥位,且保證健側的膝關節以及髖關節伸直。腰叢神經阻滯:自髂后上棘平行于脊柱中線且向頭側處做延長線,穿刺點為延長線和髂嵴連線的交點,穿刺時使用電神經刺激器輔助定位,設置電流為0.3~0.5 mA,如患者仍出現股四頭肌收縮情況,于回抽無血時,可注射30 ml 0.4%羅哌卡因;坐骨神經麻醉:髂后上棘至股骨大轉子連線的中垂線和股骨大轉子至骶裂孔連線的交叉點處為穿刺點,穿刺手法如上,如患者仍出現大腿后群肌肉收縮或足跖屈情況,回抽無血時可注射30 ml 0.4%羅哌卡因。全身麻醉均同對照組。
1.4 觀察指標 ①應激水平。取患者術前、手術40 min和麻醉蘇醒時靜脈血3 ml,3 000 r/min離心5 min,取上層血清,使用沈陽萬泰醫療設備有限責任公司提供的OTA-400全自動生化分析儀,采用熒光法檢測腎上腺素(AD)水平,采用放射免疫法檢測內皮素(ET)水平。②不良預后。將患者術后近期發生的不良并發癥作為評價預后的指標,總發生率=(深靜脈血栓+低氧血癥+肺部感染)/總例數×100%。
1.5 統計學方法 采用SPSS 23.0統計學軟件進行數據處理,計量資料以“±s”表示,多時點采用重復度量F分析,計數資料以百分比(%)表示,采用χ2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 兩組應激反應指標比較 入室時,兩組AD、ET水平比較差異無統計學意義;手術40 min、麻醉蘇醒時,兩組AD、ET水平高于入室時,但觀察組低于對照組(P<0.05),見表1。
表1 兩組應激反應指標比較(±s)Table 1 Comparison of stress response indicators between the two groups(±s)
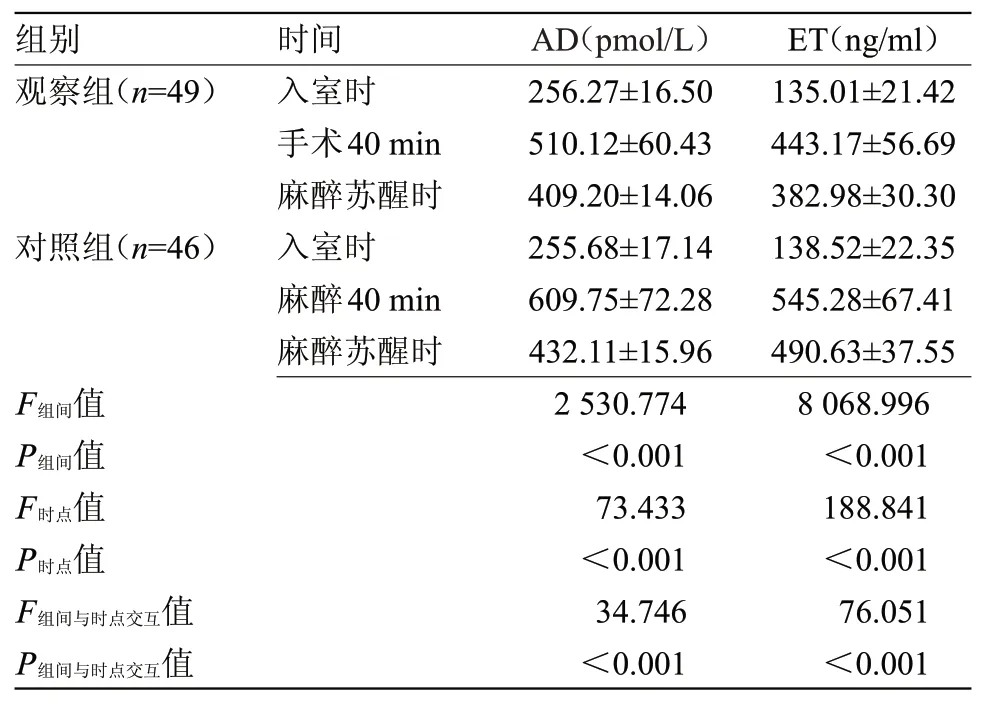
表1 兩組應激反應指標比較(±s)Table 1 Comparison of stress response indicators between the two groups(±s)
注:AD,腎上腺素;ET,內皮素
?
2.2 兩組不良預后比較 觀察組不良預后發生率略低于對照組,但差異無統計學意義,見表2。
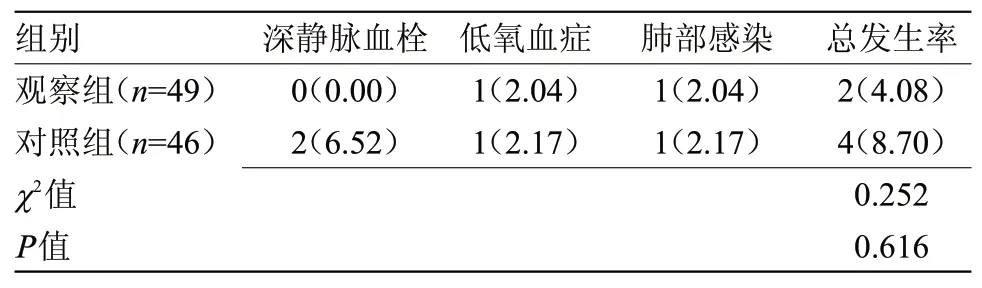
表2 兩組不良預后比較[n(%)]Table 2 Comparison of poor prognosis between the two groups[n(%)]
3 討論
髖關節置換術可促進患者髖關節快速恢復正常生理形態,但老年群體常受基礎合并癥及自身機能衰退的影響,加之手術的創傷性,導致患者術后不耐受,發生應激反應,增加手術風險,影響患者預后[4-5]。因此,應重視老年患者髖關節置換術中麻醉藥物的使用及方式的選擇。
過度應激反應可引起機體代謝功能障礙,影響患者術后機體恢復。內激素內分泌失衡是誘發術后應激反應的主要病理基礎,可經下丘腦-垂體-腎上腺皮質軸和交感-腎上腺隋質系統促進兒茶酚胺、AD激素的釋放,繼而誘發一系列應激反應[6-7]。AT是一種收縮血管的多肽,可刺激過氧化物的產生,增加氧化應激水平。本研究結果顯示,手術40 min、麻醉蘇醒時,兩組AD、ET水平高于入室時,但觀察組低于對照組(P<0.05),此外,觀察組術后預后不良發生率略低于對照組,表明老年股骨頸患者在髖關節置換術中應用外周神經阻滯聯合全麻的麻醉方式,可降低應激反應,改善預后。分析原因為,全身麻醉主要作用機理是抑制下丘腦或大腦皮層邊緣系統對患者大腦皮層的投射系統,從而減弱對疼痛的感知,但該麻醉方式,對傷害性刺激傳導的阻滯效果較差,刺激源可能會刺激中樞神經,從而引起應激反應,影響術中血流動力學的穩定及手術效果[8-9]。而外周神經阻滯麻醉則直接阻滯傷害性刺激傳導進,可減少術中創傷疼痛及刺激信號的進一步傳導,繼而在術中發揮良好的鎮痛及減少應激反應的作用,減少對機體的損傷[10]。而外周神經阻滯麻醉聯合全麻,協同作用,可增加臨床麻醉效果,降低患者疼痛程度及減少機體應激反應,利于患者術后機體快速恢復,促進患者術后盡早下床活動,可降低術后深靜脈血栓發生風險,故聯合麻醉患者預后較好[11-12]。
綜上所述,老年股骨頸骨折患者給予外周神經阻滯聯合全麻,可降低患者術中機體應激反應,改善預后。

