宮腔鏡下電刀切除術在子宮內膜息肉患者中的臨床應用觀察
趙海珍

摘要:目的:觀察宮腔鏡下電刀切除術在臨床上對子宮內膜息肉患者的應用效果。方法:將83例子宮內膜息肉手術治療患者按照隨機數字表法劃分為觀察組與對照組。觀察組43例患者接受宮腔鏡電切術治療,對照組40例患者接受傳統刮宮術治療。對比患者間的臨床指標、治療效果與術后并發癥發生情況。結果:觀察組患者的手術用時與術后住院天數均短于對照組,術中出血量也少于對照組(P<0.05);觀察組患者的臨床治療有效率較對照組更高(P<0.05);觀察組患者的術后并發癥總發生率低于對照組(P<0.05)。結論:對子宮內膜息肉患者在宮腔鏡下實施電刀切除術能有效促進治療康復效果提升,為患者帶來更加安全、可靠的臨床療效,在臨床上對子宮內膜息肉患者具有較高的推廣應用價值。
關鍵詞:宮腔鏡;電刀切除術;子宮內膜息肉
【中圖分類號】R711.32 【文獻標識碼】A 【文章編號】1673-9026(2022)03--01
子宮內膜息肉是婦科臨床上常見的一種疾病,其多發于育齡期婦女當中,主要病因在于子宮內膜的過度增生所致。子宮內膜息肉患者在臨床上的主要表現為白帶異常與陰道不規則出血,若是患者病情沒能及時得到有效控制,將極易引發生殖系統炎癥或不孕問題,對患者的日常生活帶來嚴重影響[1]。此外,子宮內膜息肉還會增加患者子宮內膜癌變風險,對患者的生命健康造成威脅,因此要及時對子宮內膜息肉患者采取有效的治療方式進行救治。臨床上以手術治療為子宮內膜息肉患者的主要治療方式,患者通過手術治療能有效切除息肉,從而實現治愈效果[2]。臨床上常用的手術治療方式有傳統刮宮術、宮腔鏡手術等。本研究就宮腔鏡下的電刀切除術對子宮內膜息肉患者的臨床應用效果展開探究,現將研究結果總結報道如下。
1 資料與方法
1.1 一般資料
本次研究從我院子宮內膜息肉手術治療患者中選取83例納為研究對象,患者選取時間為2019年7月至2020年12月。將43例研究對象劃分為觀察組,40例研究對象劃分為對照組,分組依據隨機數字表法實行。觀察組患者年齡最大53歲,最小27歲,平均(41.86±3.75)歲,其中單發息肉患者22例,多發息肉患者21例,育齡期患者共計有35例,絕經期患者共計有8例;對照組患者年齡最大54歲,最小29歲,平均(42.07±3.69)歲,其中單發息肉患者21例,多發息肉患者19例,育齡期患者共計有31例,絕經期患者共計有9例。兩組患者的一般資料無統計學意義(P>0.05)。
納入標準:①患者會經臨床檢查后確診為子宮內膜息肉;②患者的臨床資料完整;③患者不具有手術禁忌癥;④患者對本研究內容知情同意。
排除標準[3]:①患者合并有惡心子宮病變;②患者存在嚴重的原發性臟器器官疾病;③患者的手術耐受性表現較差;④患者近3個月內具有激素類藥物服用經歷;⑤患者處于妊娠期或哺乳期。
1.2 方法
對照組患者接受傳統刮宮術治療。患者在醫護人員的引導下取截石位,行局部麻醉。麻醉生效后采用窺陰器對患者的陰道進行擴張,使宮頸充分暴露,并對宮頸實施消毒。麻痹宮頸管后采用棒狀宮頸擴張器進行擴張,用子宮刮匙刮除子宮內膜息肉,刮除干凈后將刮除下的息肉組織送檢,并對患者實施常規消毒,術畢。
觀察組患者接受宮腔鏡電切術治療。患者取截石位,行非插管全身麻醉,待麻醉生效后用窺陰器擴張患者的陰道并暴露宮頸,對患者的宮頸與陰道實施消毒,將宮腔鏡置入患者宮頸管內,使宮腔鏡深入到患者宮腔內部,通過宮腔鏡觀察患者子宮內膜息肉的大小與位置,采用電切環在宮腔鏡的輔助下將子宮內膜息肉沿根部切除,并將切除的子宮內膜息肉從宮腔內取出送檢。采用電切環對患者子宮內膜的創面實施電凝止血治療,確認患者止血完畢且無異常反應后,將宮腔鏡逐漸撤出并實行常規消毒,術畢。
1.3 觀察指標
將患者手術治療時間、術中出血量與術后住院天數納為患者的臨床指標,觀察并記錄患者的各項臨床指標。根據患者術后1周的癥狀表現改善情況對臨床治療效果展開評價。顯效患者的臨床癥狀改善明顯,且患者經宮腔鏡檢查無息肉殘留情況;有效患者的臨床癥狀有所好轉,患者的宮腔鏡檢查結果可見少量息肉殘留;無效患者的臨床癥狀無改善跡象,宮腔鏡檢查結果可見大量息肉殘留。觀察并記錄患者術后的不良反應發生情況,子宮內膜息肉患者手術治療后常見的不良反應有感染、尿潴留、子宮穿孔、宮頸粘連等。
1.4 統計學方法
經SSPS23.0統計學軟件對研究數據展開分析,計量資料采用t檢驗,以(x±s)表示,計數資料以(n,%)表示,采用x2檢驗。P<0.05表示差異有統計學意義。
2 結果
2.1 臨床指標對比
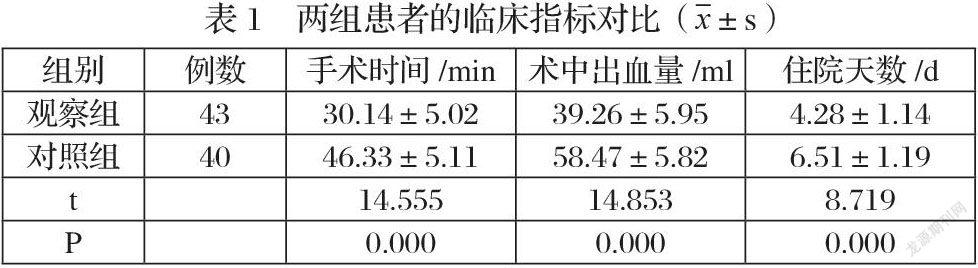
對比結果顯示,觀察組患者的手術時間與住院天數均短于對照組,術中出血量少于對照組(P<0.05),如表1所示。
2.2 臨床治療效果對比
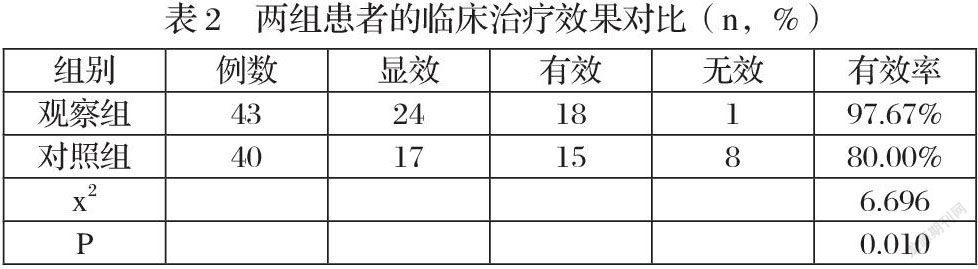
對比結果顯示,觀察組患者的治療有效率高于對照組(P<0.05),如表2所示。
2.3 術后并發癥發生情況對比
對比結果顯示,觀察組患者各類并發癥總發生率低于對照組(P<0.05),如表3所示。
3 討論
子宮內膜息肉是一種常見的婦科疾病,其與內分泌紊亂、局部炎癥、宮腔感染等因素具有密切關聯。子宮內膜息肉能對患者的身體健康造成重大損害,據有關調查研究顯示,臨床上子宮內膜息肉的發病率在8%-35%之間,其主要病發人群為35歲左右的育齡期婦女,患者在子宮內膜息肉的影響下,會出現經期延長、經量增加等表現,嚴重者更會產生不規則出血與不孕等問題[4-5]。及時接受臨床治療診斷對子宮內膜息肉患者的治療康復具有積極意義。通過傳統刮宮術治療能有效清除患者宮頸內的息肉組織,為患者帶來良好的治療效果表現,但同時也具有較高的并發癥發生風險,難以對患者達成根治效果[6]。電切術通過被動式雙極電對患者病灶處實施環切,從根部將息肉組織完全切除,能夠充分發揮出電切術切除速度快、對患者造成創傷小的特點,有效預防患者子宮內膜息肉的反復發作[7]。電切術而在宮腔鏡技術的輔助下,電切術能夠取得更大的視野范圍,精準確定患者宮頸內息肉組織的大小、位置等信息,為手術操作帶來了極大便利[8]。
在本次研究中,觀察組患者的各項臨床指標表現均好于對照組,患者的手術治療用時、術中出血量與術后住院天數均少于對照組(P<0.05),這說明在宮腔鏡電切術的影響下,患者用更少的治療時間與治療出血量便能取得理想的手術治療效果,能有效減輕患者的經濟負擔壓力。觀察組患者的臨床治療有效率(97.67%)高于對照組(80.00%),兩組患者在臨床治療效果上存在明顯差異(P<0.05),說明同傳統刮宮術相比,宮腔鏡電切術對子宮內膜息肉的治療效果更加可靠、穩定。在感染、尿潴留、子宮穿孔、宮頸粘連等術后并發癥的發生情況上,觀察組患者的術后并發癥總發生率低于對照組(P<0.05),說明宮腔鏡電切術防治術后并發癥的發生具有顯著效果,在子宮內膜息肉患者的臨床治療中具有更好的安全性表現。
綜上所述,宮腔鏡下電刀切除術在子宮內膜息肉患者臨床治療中的運用,能有效提升患者的臨床治療效果,為患者更加徹底地根除子宮內膜息肉,并幫助患者更好地預防各類術后并發癥的發生,具有良好的安全性表現,值得在臨床治療中推廣運用。
參考文獻:
[1]常軼華,呂敏,陳琦,等.宮腔鏡切除術應用于子宮內膜息肉(EMP)的臨床效果[J].浙江創傷外科,2020,25(04):738-739.
[2]尤俊霞,鄧鬧,謝志岳,等.宮腔鏡下多種手術方式治療子宮內膜息肉的臨床研究[J].中國實用醫藥,2020,15(36):17-20.
[3]鄭博,琚曉麗,胡書麗.宮腔鏡下行電切除術治療子宮內膜息肉不孕的效果觀察[J].哈爾濱醫藥,2020,40(03):219-220.
[4]池苗.子宮內膜息肉宮腔鏡電切圍手術期護理[J].心理月刊,2019,14(21):132.
[5]劉晶,于凌翔.分析宮腔鏡電切術治療子宮內膜息肉的臨床效果[J].實用婦科內分泌電子雜志,2019,6(29):54.
[6]張晶.探討子宮內膜電切術聯合刮宮術治療多發性子宮內膜息肉的應用價值[J].中國冶金工業醫學雜志,2019,36(05):608-609.
[7]李玉明.探討宮腔鏡電切術治療子宮內膜息肉的臨床療效及安全性[J].中國農村衛生,2020,12(17):80+79.
[8]歐陽文,劉鳳萍.宮腔鏡電切術與宮腔鏡下診刮術治療子宮內膜息肉患者的臨床效果比較[J].中國當代醫藥,2020,27(19):145-148.
3808500589272

