分期配穴針刺治療中風(fēng)后吞咽障礙80例*
黃廣鵬
許昌市中醫(yī)院,河南 許昌 461000
中風(fēng)也稱為腦卒中或腦血管意外,吞咽障礙是中風(fēng)后常見的一種并發(fā)癥,是指因舌、咽喉、食管等器官結(jié)構(gòu)或功能受損,無法安全有效地輸送食物至胃內(nèi)的過程[1]。中風(fēng)后吞咽障礙可引發(fā)肺炎、脫水、呼吸道堵塞等并發(fā)癥,不僅對患者的生活質(zhì)量造成極大影響,情況嚴(yán)重者甚至?xí)?dǎo)致死亡。近年來,現(xiàn)代醫(yī)學(xué)制定了以藥物治療、代償性治療、吞咽康復(fù)訓(xùn)練為主的治療方案,并取得一定療效[2-3]。但吞咽障礙治療方案的人力消耗和經(jīng)濟(jì)消耗較大,對于康復(fù)時(shí)間較長的中風(fēng)后患者而言,接受度不高,易錯(cuò)過最佳的恢復(fù)時(shí)機(jī)。鑒于此,本研究對中風(fēng)后吞咽障礙患者采用分期配穴針刺治療[4-5],即將吞咽障礙分為口腔期、咽期和食管期,并在不同時(shí)期給予不同的配穴針刺治療,效果滿意,現(xiàn)報(bào)道如下。
1 資料與方法
1.1 一般資料選取許昌市中醫(yī)院2018年6月至2019年6月診治的中風(fēng)后吞咽障礙患者160例,按照隨機(jī)數(shù)字表法分為對照組和試驗(yàn)組,每組80例。對照組中,男53例,女27例;年齡35~75(57.12±10.13)歲;病程30~95(42.23±9.98) d;美國國立衛(wèi)生研究院卒中量表(national institute of health stroke scale,NIHSS)評(píng)分分級(jí):輕度42例、中度35例、中-重度3例。試驗(yàn)組中,男56例,女24例;年齡35~75(58.32±10.22)歲;病程25~90(43.01±10.03) d;NIHSS評(píng)分分級(jí):輕度47例、中度31例、中-重度2例。兩組患者一般資料比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05),具有可比性。
1.2 診斷標(biāo)準(zhǔn)中醫(yī)診斷標(biāo)準(zhǔn)參照中風(fēng)病診斷與療效評(píng)定標(biāo)準(zhǔn)[6]。西醫(yī)診斷標(biāo)準(zhǔn)參照2017年中國吞咽障礙評(píng)估與治療專家共識(shí)[7]、2014年中國腦出血診治指南[8]和中國急性缺血性腦卒中診治指南[9]。
1.3 病例納入標(biāo)準(zhǔn)中風(fēng)病處于恢復(fù)期(發(fā)病2周~6個(gè)月)、經(jīng)影像學(xué)等檢查確定中風(fēng)后吞咽障礙、病情平穩(wěn)、生命體征正常、病程<12個(gè)月、年齡35~75歲、意識(shí)清醒、知情同意并自愿參與研究。
1.4 病例排除標(biāo)準(zhǔn)經(jīng)顱CT檢查顯示廣泛及大面積梗死或再次出血、認(rèn)知障礙、接受溶栓治療、妊娠或哺乳期婦女、合并其他嚴(yán)重疾患、傳染病、精神病、咽部感染等不能針刺治療、因恐針暈針等不配合治療或自動(dòng)退出者。
1.5 治療方法兩組均給予高血壓等基礎(chǔ)疾病治療、中風(fēng)病常規(guī)辨證治療及功能恢復(fù)訓(xùn)練(包括偏癱肢體功能訓(xùn)練和吞咽功能障礙訓(xùn)練等)。
對照組給予常規(guī)取穴針刺治療[6],主穴取廉泉穴、啞門穴、風(fēng)池穴(雙側(cè))和翳風(fēng)穴。口角歪斜加地倉穴,偏癱加曲池穴、合谷穴、足三里穴和三陰交穴。操作方法:患者保持仰臥位,使用1.5寸毫針向咽喉方向刺入風(fēng)池穴和翳風(fēng)穴,針刺深度為1.0~1.5寸,向舌根方向斜刺入廉泉穴,針刺深度為 1.0~1.5寸。所有穴位針刺得氣后捻轉(zhuǎn)10~15 s,以局部酸麻脹感為度,留針30 min。連續(xù)治療6 d為1個(gè)療程,每個(gè)療程間隔1 d,共治療4個(gè)療程。
試驗(yàn)組給予分期配穴針刺治療,首先,對患者進(jìn)行電視透視吞咽功能檢查,按照鋇劑殘留的部位,確定患者所處的吞咽障礙分期。其次,在不同的吞咽障礙分期,給予不同的配穴針刺治療,連續(xù)治療6 d為1個(gè)療程,每個(gè)療程間隔1 d,共治療4個(gè)療程。①中風(fēng)后吞咽障礙口腔期:配穴為地倉穴、頰車穴、大迎穴、承漿穴、金津穴和玉液穴。操作方法:患者保持仰臥位,各配穴給予碘伏消毒。使用1.5寸毫針斜刺入地倉穴、頰車穴、大迎穴,針刺深度為 0.5~0.8寸,散刺舌尖部位至出血1~2 mL。使用1.5寸毫針斜刺承漿穴,針刺深度為0.3~0.5寸。使用三棱針點(diǎn)刺金津穴、玉液穴,針刺深度至出血。所有配穴針刺得氣后,留針30 min。②中風(fēng)后吞咽障礙咽期:配穴為翳風(fēng)穴、廉泉穴、風(fēng)池穴和天突穴。操作方法:患者保持仰臥位,各配穴給予碘伏消毒。使用1.5寸毫針向同側(cè)鼻旁平直刺入風(fēng)池穴,刺入深度為1寸。使用1.5寸毫針從后外向前內(nèi)下方刺入翳風(fēng)穴,刺入深度為0.5寸。使用1.5寸毫針直刺再沿氣管前緣向下刺入天突穴,直刺深度為0.2寸,向下刺深度為1寸。各配穴均留針20~30 min。③中風(fēng)后吞咽障礙食管期:配穴為曲池穴、列缺穴、內(nèi)關(guān)穴、谷合穴、氣海穴、關(guān)元穴、血海穴、足三里穴、三陰交穴、太沖穴。使用1.5寸毫針平刺或者斜刺列缺穴,刺入深度為0.5~1寸。其余配穴使用1.5寸毫針直刺,刺入深度為0.5~1寸,快速提插至有酸脹感。各配穴均留針20~30 min。
1.6 觀察指標(biāo)觀察兩組患者吞咽療效[10]、洼田飲水試驗(yàn)[11]、標(biāo)準(zhǔn)吞咽功能評(píng)定量表(Standardized Swallowing Assessment,SSA)[12]評(píng)分和改良Barthel指數(shù)(Barthel index,BI)[13]變化情況。
吞咽療效判定標(biāo)準(zhǔn):評(píng)分范圍1~10分,評(píng)分≥7分且吞咽障礙基本消失為治愈;治療后評(píng)分提高 3~5分但<7分為顯效;治療后評(píng)分提高1~2分 但<7分為有效;吞咽障礙基本無改變?yōu)闊o效。
有效率=(治愈+顯效+有效)/n×100%
洼田飲水試驗(yàn):端坐飲溫開水30 mL,觀察飲水時(shí)間及嗆咳情況。1次、5 s以內(nèi)順利咽下飲水為正常。1次、5 s以上或分2次以上、無嗆咳的咽下飲水為可疑。1次但有嗆咳咽下飲水、或分2次以上但有嗆咳的咽下飲水、頻繁嗆咳且不能全部咽下飲水為異常。
標(biāo)準(zhǔn)吞咽功能評(píng)定量表共3個(gè)維度,19個(gè)條目。臨床檢查維度評(píng)分范圍8~23分。喉功能情況維度評(píng)分范圍5~11分。吞咽情況維度評(píng)分范圍 5~12分。總分范圍18~46分,評(píng)分越低表示吞咽功能越好。BI:共10個(gè)條目,分為完全依賴、需極大幫助、需部分幫助和完全獨(dú)立,具體標(biāo)準(zhǔn)見參考文獻(xiàn)[13]。
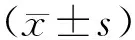
2 結(jié)果
2.1 兩組中風(fēng)后吞咽障礙患者吞咽療效比較具體結(jié)果見表1。

表1 兩組中風(fēng)后吞咽障礙患者吞咽療效比較 例(%)
2.2 兩組中風(fēng)后吞咽障礙患者治療前后洼田飲水試驗(yàn)結(jié)果比較具體結(jié)果見表2。

表2 兩組中風(fēng)后吞咽障礙患者治療前后洼田飲水試驗(yàn)結(jié)果比較 例(%)
2.3 兩組中風(fēng)后吞咽障礙患者治療前后SSA評(píng)分比較具體結(jié)果見表3。
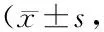
表3 兩組中風(fēng)后吞咽障礙患者治療前后SSA評(píng)分比較 分)
2.4 兩組中風(fēng)后吞咽障礙患者治療前后BI比較具體結(jié)果見表4。

表4 兩組中風(fēng)后吞咽障礙患者治療前后BI比較 例(%)
3 討論
中風(fēng)是臨床常見病,而吞咽困難是中風(fēng)后患者最常見的一種后遺癥[14]。目前,常規(guī)藥物治療結(jié)合吞咽康復(fù)訓(xùn)練的治療方案已取得一定成效,但該方案的治療時(shí)間較長,且多數(shù)家庭經(jīng)濟(jì)負(fù)擔(dān)較重,這就導(dǎo)致許多中風(fēng)后吞咽障礙患者未得到及時(shí)有效的治療,不利于吞咽障礙的恢復(fù),因此,尋求一種高效的治療方案就十分必要。本研究結(jié)果顯示,試驗(yàn)組吞咽療效有效率高于對照組(P<0.05),兩組治療前的洼田飲水試驗(yàn)結(jié)果和SSA評(píng)分無明顯差異(P>0.05),試驗(yàn)組治療后洼田飲水試驗(yàn)結(jié)果正常率高于對照組、SSA評(píng)分低于對照組(P<0.05)。說明相較于常規(guī)取穴針刺治療,分期配穴針刺治療的療效更佳,可顯著改善患者吞咽功能及進(jìn)食能力。這與相關(guān)研究結(jié)果[15-17]一致。此外,本研究結(jié)果顯示,試驗(yàn)組治療后BI完全獨(dú)立率較對照組升高(P<0.05)。說明,相較于常規(guī)取穴針刺治療,分期配穴針刺治療提升中風(fēng)后吞咽障礙患者生活質(zhì)量的效果更明顯,這與相關(guān)報(bào)道一致[18]。
中風(fēng)后吞咽障礙歸屬于中風(fēng)后遺癥范疇,按照主要臨床表現(xiàn)可歸為中醫(yī)學(xué)“中風(fēng)”“喉痹”“類噎膈”等范疇,病位主要在腦并累及太陽經(jīng)、少陰經(jīng)、太陰經(jīng)等經(jīng)絡(luò),病因歸為臟腑功能失調(diào)、飲食內(nèi)傷、情志不暢等,病機(jī)為本虛標(biāo)實(shí)及多經(jīng)并病,治療以通經(jīng)活絡(luò)及活血調(diào)氣為主。針刺穴位治療主要是通過針刺刺激產(chǎn)生興奮性,通過傳入神經(jīng)元達(dá)大腦皮質(zhì),經(jīng)綜合分析發(fā)出一系列沖動(dòng)、效應(yīng)器發(fā)生反應(yīng)或者加強(qiáng)固有反應(yīng),支配相應(yīng)肌肉并使大腦皮質(zhì)腦干束得到正常調(diào)節(jié),恢復(fù)運(yùn)動(dòng)神經(jīng)元功能并重建咽部神經(jīng),從而促進(jìn)吞咽功能恢復(fù)。本研究結(jié)果表明,常規(guī)取穴針刺治療雖然具有一定療效,但往往只對吞咽障礙的某一分期有較好效果,其他吞咽障礙分期的療效欠佳。分期配穴針刺主要是選取病變相應(yīng)腧穴進(jìn)行針刺治療,可起到通絡(luò)啟閉及導(dǎo)氣利竅的功效,進(jìn)而改善中風(fēng)后吞咽障礙癥狀。中風(fēng)后吞咽障礙口腔期主要受到舌、喉嚨和胃部的影響。本研究在此分期以地倉穴、頰車穴、大迎穴為針刺治療的配穴,這三個(gè)穴位屬足陽明胃經(jīng),該經(jīng)絡(luò)的循行部位經(jīng)喉嚨,經(jīng)脈所過,主治所及,因此選取胃經(jīng)上的穴位進(jìn)行針刺治療,可改善患者吞咽功能。中風(fēng)后吞咽障礙咽期通常表現(xiàn)為食物進(jìn)至咽部,啟動(dòng)吞咽的動(dòng)作并將食物送至食管,此過程不受意識(shí)控制產(chǎn)生非自主性活動(dòng),需要建立較為完好的咽喉保護(hù)機(jī)制。本研究在此分期以翳風(fēng)穴、廉泉穴、風(fēng)池穴和天突穴為針刺治療的配穴,脈絡(luò)的循行部位經(jīng)椎動(dòng)脈、椎靜脈及頸內(nèi)動(dòng)脈,可較好地供給腦組織血流量,使頸項(xiàng)部的血液循環(huán)得到改善,增加腦組織血流量,降低頸部軟組織的緊張度,最終促使吞咽障礙的病灶部分得到恢復(fù),改善中風(fēng)后吞咽障礙癥狀。中風(fēng)后吞咽障礙食管期主要表現(xiàn)為食物經(jīng)食管蠕動(dòng)至胃部的時(shí)間較長,依靠食管肌肉循序收縮實(shí)現(xiàn)吞咽。本研究在此分期以曲池穴、列缺穴、內(nèi)關(guān)穴、谷合穴、氣海穴、關(guān)元穴、血海穴、足三里穴、三陰交穴、太沖穴為針刺治療的配穴,不僅可使食管肌肉的收縮運(yùn)動(dòng)恢復(fù)正常或恢復(fù)協(xié)調(diào),改善食物不能順利經(jīng)咽部輸送至胃內(nèi)的病理狀態(tài),具有健脾益氣、疏肝理氣、活血化瘀及消風(fēng)祛痰等功效,有益于患者體質(zhì)改善,提高患者生活質(zhì)量。
綜上所述,吞咽障礙是中風(fēng)患者常見的后遺癥之一,如未及時(shí)治療,日久可因飲食困難引發(fā)脫水、營養(yǎng)不良,甚至抑郁等。分期配穴針刺治療針對吞咽障礙不同分期,采取相應(yīng)的配穴進(jìn)行針刺治療,主要是通過循經(jīng)而治的作用,使人體內(nèi)環(huán)境在針刺刺激下得到多層次、多系統(tǒng)及多方位的恢復(fù),進(jìn)而顯著改善患者吞咽功能及飲食能力,提高患者生活質(zhì)量。

