急性心肌梗死PCI術后患者認知的影響因素
陳忠銳


【摘要】 目的:分析急性心肌梗死經皮冠狀動脈介入治療(PCI)術后患者認知的影響因素。方法:選取2017年2月-2019年12月在本溪市中心醫院接受PCI術的急性ST段抬高型心肌梗死(ST-segment elevated myocardial infarction,STEMI)患者160例,依據認知功能電話問卷修訂版(telephone interview for cognitive status-modified,TICS-m)面對面認知功能評估結果將患者分為正常認知組(n=84)、輕度認知障礙組(n=45)、中重度認知障礙組(n=31)。比較三組一般資料、病情、PCI手術情況、實驗室指標、血流動力學相關指標和用藥情況,分析急性心肌梗死PCI術后患者認知的影響因素。結果:三組性別、年齡、受教育年限、吸煙史、高血壓比例、PCI術前Killip分級、機械通氣、發病至閉塞血管開通時間、累計主動脈內球囊反搏(intra-aortic balloon pump,IABP)時間比較,差異均有統計學意義(P<0.05)。年齡、發病至閉塞血管開通時間、肌紅蛋白均是急性心肌梗死PCI術后患者認知功能損害的獨立危險因素(P<0.05),受教育年限、累計IABP時間是急性心肌梗死PCI術后患者認知功能的保護因素(P<0.05)。結論:急性心肌梗死PCI術后患者認知的影響因素繁雜,臨床應重視相關影響因素,加強PCI術后認知隨訪,加強對可控因素的干預,從而降低急性心肌梗死PCI術后認知障礙風險。
【關鍵詞】 急性心肌梗死 經皮冠狀動脈介入 術后認知
Influencing Factors of Cognition in Patients with Acute Myocardial Infarction after PCI/CHEN Zhongrui. //Medical innovation of China, 2022, 19(01): 0-016
[Abstract] Objective: To analyze the cognitive influencing factors of patients with acute myocardial infarction after percutaneous coronary intervention (PCI). Method: A total of 160 patients with ST-segment elevated myocardial infarction (STEMI) who underwent PCI in Benxi Central Hospital from February 2017 to December 2019 were selected. According to the telephone interview for cognitive status-modified, TICS-m) face-to-face cognitive function assessment results they were divided into cognitive normal group (n=84), mild cognitive impairment group (n=45), moderate and severe cognitive impairment group (n=31). The general information, condition, PCI operation, laboratory indicators, hemodynamic related indicators and medication of the three groups were compared, and the influencing factors of cognition of patients with acute myocardial infarction after PCI were analyzed. Result: There were significant differences in gender, age, years of education, smoking history, proportion of hypertension, Killip grade before PCI, mechanical ventilation, time from onset to occlusion, cumulative time of intra aortic balloon pump (IABP) among the three groups (P<0.05). Age, time from onset to occlusion and myoglobin were independent risk factors for cognitive impairment after PCI (P<0.05), while years of education and cumulative IABP time were protective factors for cognitive impairment after PCI (P<0.05). Conclusion: Factors influencing cognition of patients with acute myocardial infarction after PCI are complicated. Clinically, attention should be paid to related influencing factors and strengthening cognitive follow-up after PCI as well as intervention of controllable factors, so as to reduce the risk of cognitive impairment in patients with acute myocardial infarction after PCI.
[Key words] Acute myocardial infarction Percutaneous coronary intervention Postoperative cognition
First-author’s address: Benxi Central Hospital, Liaoning Province, Benxi 117000, China
doi:10.3969/j.issn.1674-4985.2022.01.003
急性心肌梗死是動脈粥樣硬化斑塊破裂、潰瘍、夾層等引起一支或多只冠脈血栓形成或持續痙攣所導致的心肌血流減少,并伴心肌壞死[1]。經皮冠狀動脈介入治療(percutaneous coronary intervention,PCI)是治療急性心肌梗死的金標準,極大程度上降低了急性心肌梗死死亡率及致殘率[2]。認知功能損害則是急性心肌梗死PCI術后產檢并發癥之一,其發生不僅導致患者軀體功能衰退,也增加醫療支出,且于預后不利[3]。因此探究急性心肌梗死PCI術后患者認知的影響因素十分必要。基于當前罕見分析急性心肌梗死PCI術后患者認知相關影響因素的研究報道,本研究采集資料并著重探究急性心肌梗死PCI術后患者認知的影響因素,并針對影響因素提出應對策略,以期為急性心肌梗死PCI術后認知障礙的臨床防治提供參考依據,現報道如下。
1 資料與方法
1.1 一般資料 選取2017年2月-2019年12月在本溪市中心醫院接受PCI術的急性ST段抬高型心肌梗死(ST-segment elevated myocardial infarction,STEMI)患者160例。納入標準:符合文獻[4]中STEMI診斷標準;臨床資料完整能滿足本次研究需求;言語功能正常;既往無腦血管疾病病史。排除標準:住院期間死亡;聽力障礙;既往有認知障礙或精神功能疾病診斷史。依據認知功能電話問卷修訂版(telephone interview for cognitive status-modified,TICS-m)面對面認知功能評估結果將患者分正常認知組(n=84)、輕度認知障礙組(n=45)、中重度認知障礙組(n=31)。
1.2 方法
1.2.1 認知功能評分 采用TICS-m進行面對面認知功能評分,評價時間為PCI后6個月,評估時確保周圍環境安靜,避免他人幫助及打擾;依據被評估者學歷校正分數,受教育年限<8年最終分數+5分,8~20年+2分,10~16年無增減,>16年-2分,以校正分數為最終評分結果。TICS-m校正分數≥32分為正常認知;>25分且<32分為輕度認知障礙;≤25分為中重度認知障礙[5]。
1.2.2 資料采集 查閱電子病歷、住院記錄等統計以下指標:(1)一般資料,包括性別、年齡、受教育年限、吸煙史、胸痛癥狀、高血壓、糖尿病、高血脂、腎功能不全、腦梗死病史、消化道出血、冠心病史、房顫病史,一般資料均以入院病歷記錄為準;(2)病情和PCI術情況,包括PCI術前Killip分級(Ⅰ、Ⅱ期,Ⅱ、Ⅳ期)、機械通氣、血氧飽和度(SaO2)(<95%,≥95%)、電除顫(無,1次,≥2次)、發病至閉塞血管開通時間(<6 h,≥6 h)、PCI術耗時(<1 h,≥1 h)、PCI術入口(股動脈、橈動脈)、罪犯血管支數(1支,≥2支)、術后聯合鎮痛、累計主動脈內球囊反搏(intra-aortic balloon pump,IABP)時間(無,<72 h,≥72 h)、室壁節段運動異常、PCI術(急診手術,擇期手術),以病歷記錄為準;(3)實驗室指標和血流動力學參數,實驗室和血流動力學指標檢測時間均為PCI術后3~5 d,包括糖化血紅蛋白(HbA1c)、甘油三酯(TG)、血清總膽固醇(TC)、高密度脂蛋白(HDL-C)、低密度脂蛋白(LDL-C)、N-末端B型尿鈉肽(NT-proBNP)、肌酸激酶同工酶-MB(CK-MB)、心肌肌鈣蛋白I(cTnI)、肌紅蛋白(MYO)、纖維蛋白原(FIB)、臟指數(CI)、血管外肺水指數(extravascular lung water index,EVWI)、全心射血分數(global ejection fraction,GEF)、每搏輸出量指數(stroke volume index,SVI);(4)用藥情況,入院24 h內及出院醫囑用藥,藥品包括阿司匹林、氯吡格雷、替格瑞洛、他汀類藥物、β受體阻滯劑、血管緊張素轉換酶抑制劑(ACEI)/血管緊張素Ⅱ受體拮抗劑(ARB)、質子泵抑制劑(PPI)。
1.3 統計學處理 采用SPSS 22.0軟件對所得數據進行統計分析,計量數據均經過正態分析及方差齊性檢驗,符合正態分布且方差齊的計量資料用(x±s)表示,不符合正態分布則轉化呈正態分布數據,三組間比較采用單因素方差分析,兩兩比較采用LSD-t檢驗;計數資料以率(%)表示,比較采用χ檢驗,如有五分之一以上的單元格理論頻數小于5,或者有任意一個格子理論頻數小于1,則采用Fisher確切概率法;急性心肌梗死PCI術后患者認知的影響因素采用logistic回歸分析。以P<0.05為差異有統計學意義。
2 結果
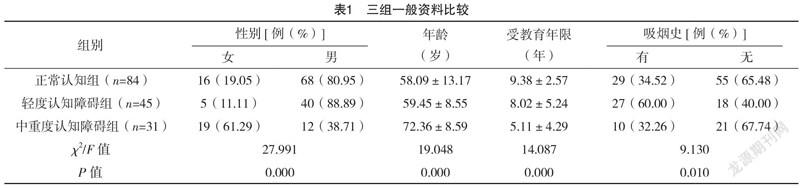
2.1 三組一般資料比較 三組胸痛癥狀、糖尿病、高脂血癥、腎功能不全、消化道出血、冠心病史、心肌梗死病史、PCI史、房顫病史比較,差異均無統計學意義(P>0.05);三組性別、年齡、受教育年限、吸煙史、高血壓比例比較,差異均有統計學意義(P<0.05)。見表1。
2.2 三組病情和PCI術情況比較 三組入院時SaO2、電除顫、PCI耗時、PCI入口、罪犯血管支數、術后聯合鎮痛、室壁節段運動異常、PCI術情況比較,差異均無統計學意義(P>0.05);三組PCI術前Killip分級、機械通氣、發病至閉塞血管開通時間、累計IABP時間比較,差異均有統計學意義(P<0.05),見表2。
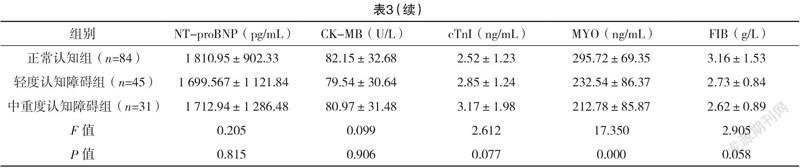
2.3 三組實驗室指標和血流動力學參數比較 三組TC、TG、LDL-C、NT-proBNP、CK-MB、cTnI、FIB、CI、GEF比較,差異均無統計學意義(P>0.05);而三組HbA1c、HDL-C、MYO、EVWI、SVI比較,差異均有統計學意義(P<0.05),見表3。
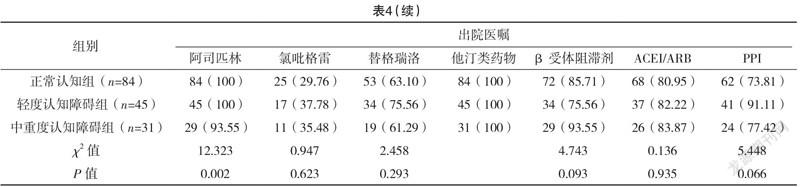
2.4 三組用藥情況 三組入院24 h用藥及出院醫囑用藥情況比較,差異均無統計學意義(P>0.05),見表4。
2.5 急性心肌梗死PCI術后患者認知的logistic回歸分析 將上述組間差異有統計學意義的變量,性別(男=1,女=2)、年齡(原值)、受教育年限(原值)、吸煙史(是=1,否=0)、高血壓(是=1、否=0)、PCI術前Killip分級(Ⅰ、Ⅱ級=1,Ⅲ、Ⅳ級=2)、機械通氣(是=1,否=0)、發病至閉塞血管開通時間(<6 h=1,≥6 h=2)、累計IABP時間(無=0,<72 h=1,≥72 h=2)、HbA1c(原值)、HDL-C(原值)、MYO(原值)、EVWI(原值)、SVI(原值)作為協變量,認知功能(正常認知=0,輕度認知障礙=1,中重度認知障礙=2)為因變量行logistic回歸分析。結果顯示年齡、發病至閉塞血管開通時間、肌紅蛋白均是急性心肌梗死PCI術后患者認知功能損害的獨立危險因素(P<0.05),受教育年限、累計IABP時間是急性心肌梗死PCI術后患者認知功能的保護因素(P<0.05),見表5。
3 討論
3.1 急性心肌梗死PCI術后認知功能障礙的影響因素 急性心肌梗死PCI術后認知功能障礙的發病機制雖為完全闡明,但其對患者預后的影響已然相對明確[6-7]。因此探究急性心肌梗死PCI術后認知障礙的影響因素十分必要,也是臨床防治急性心肌梗死PCI術后認知障礙的關鍵,但當前關于急性心肌梗死PCI術后認知障礙影響因素的臨床報道相對鮮見。而本研究通過回顧性分析160例急性心肌梗死PCI術后認知功能狀態,并開展logistic回歸分析,結果顯示年齡、發病至閉塞血管開通時間、MYO均是急性心肌梗死PCI術后患者認知功能損害的獨立危險因素(P<0.05)。其中年齡每增長一歲,患者發生認知障礙的風險增加2.162倍,文獻[8]也顯示,年齡是此類患者輕度認知障礙的獨立危險因素(OR:3.685),分析這與隨著年齡下降,尤其是老年患者,其腦組織逐漸萎縮有關,因此隨著年齡增長,認知功能呈逐漸下降趨勢。而發病至閉塞血管開通時間之所以是急性心肌梗死PCI術后認知功能障礙的獨立危險因素之一,分析這與缺血時間越長,病情越嚴重有關[9]。而MYO則是存在于橫紋肌胞質中的氧結合血紅素蛋白,屬氧轉運蛋白,可結合和釋放氧氣,在心肌中含量豐富,是反映心肌損傷的敏感指標,MYO越高也提示心肌損傷更嚴重[10-11]。潘珍紅等[12]報道冠心病不僅與認知障礙有關,其病情嚴重程度也與認知障礙存在顯著相關性。究其原因,當出現心肌梗死后,心輸出量減少,并影響腦血流量,導致腦組織血液灌注不足而增加認知損害風險。
另本研究顯示,受教育年限、累計IABP時間是急性心肌梗死PCI術后認知損害的保護因素(P<0.05)。究其原因,較高的受教育水平也在一定程度上反映較高的智力水平,因而此類患者具更高的圍術期應激反應代償能力;另人一生中所有的腦力活動均可增加人們的腦力儲備,這一腦力儲備也可在一定程度上保持患者認知功能或減緩其認知退化進程,從而降低PCI術后認知障礙損害風險[13]。楊皓楠等[14]報道年齡是STEMI患者認知障礙的保護因素,這與本研究結論相似。IABP則是臨床用于治療心源性休克的機械費輔助裝置,可增加冠脈灌注,減輕心臟后負荷,從而降低心肌耗氧量,并增加心輸出量,這在文獻[15-16]中均有提及。分析累計IABP時間是急性心肌梗死PCI術后認知損害的保護因素可能也在于此,較未使用IABP的患者,使用IABP的患者PCI術后冠脈灌注狀態相對更佳有關。
3.2 急性心肌梗死PCI術后認知功能障礙的應對策略 臨床應重視急性心肌梗死PCI術后認知功能障礙,尤其對合并危險因素患者加強認知功能評估。如針對年齡、發病至閉塞血管開通時間、MYO等危險因素,尤其是年齡>60歲、發病至閉塞血管開通時間≥6 h、MYO高水平患者,應加強認知功能評估隨訪,一旦出現認知功能障礙衰退或受損跡象則應立即干預。而針對受教育年限、累計IABP時間等保護因素,筆者認為一方面要重視受教育年限較低、未接受IABP的患者認知功能受損風險,參照危險因素進行加強認知功能隨訪,做到及時評定、及時干預外;或應重視IABP的臨床應用價值,綜合評估IABP的應用必要性,同時應重視PCI術后個體冠脈血流灌注情況,降低PCI術后冠脈血流灌注對認知的不良影響。但考慮本研究為回顧性分析,加之當前研究急性心肌梗死PCI術后認知障礙的臨床報道相對少見,不同報道結論也不盡相同,符媛媛等[17]報道手術時長、圍術期高血糖、AST值>正常值2倍是心臟瓣膜術后早期認知功能障礙的獨立危險因素。而王玥等[18]則報道舒張壓升高、高CHO血癥、Cr是冠心病患者認知功能受損的獨立危險因素。由此也可見,現階段急性心肌梗死患者PCI術后認知障礙的影響因素仍有待大量臨床研究進行持續補充及完善。
綜上所述,急性心肌梗死患者PCI術后認知障礙的影響因素繁雜,臨床不僅應重視相關危險因素,積極控制可控危險因素,對相關保護因素也需引起重視,尤其是可干預的保護因素,科學積極的評估其實施的可行性及風險,最大限度降低急性心肌梗死患者PCI術后認知障礙風險。
參考文獻
[1] EDEM E.Relationship between alkaline phosphatase and impaired coronary flow in patients with ST-segment elevated myocardial infarction[J].Journal of International Medical Research,2018,46(9):3918-3927.
[2] SLADOJEVIC M,SLADOJEVIC S,BJELICA S,et al.Serum Bilirubin Level at Admission Predicts In-hospital Outcome in Patients with St-Segment Elevation Myocardial Infarction Undergoing Primary Percutaneous Coronary Intervention[J/OL].Journal of Hypertension,2018,36(Supplement 1):e208.
[3]劉麗,張鐵梅,張巍.冠心病與認知功能障礙的關系[J].中華心血管病雜志,2018,46(1):74-77.
[4]中華醫學會心血管病學分會,中華心血管病雜志編輯委員會.急性ST段抬高型心肌梗死診斷和治療指南[J].中華心血管病雜志,2015,43(5):380-393.
[5]呂志紅,劉曉加.認知功能電話問卷修訂版在缺血性腦卒中后認知功能研究中的應用[J].中華神經醫學雜志,2016,15(6):604-609.
[6]施瑩,楊子聰,劉海潤,等.白細胞介素-35基因多態性與冠心病患者認知功能障礙的相關性研究[J].天津醫藥,2019,47(9):947-952.
[7]蘇琳,張慶文,寶輝,等.老年冠心病患者2年后蒙特利爾認知評估量表評分下降與主觀記憶障礙及相關因素分析[J].中華老年心腦血管病雜志,2017,19(5):488-491.
[8]李東倩,孫建萍,楊支蘭,等.太原市養老機構老年人輕度認知障礙影響因素[J].中國老年學雜志,2018,38(10):2516-2518.
[9]黃明劍,潘朝鋅,謝集花,等.急性心肌梗死不同PCI時間窗與再灌注心律失常和預后的關系[J].山東醫藥,2018,58(28):77-79.
[10]王延慶,韓玉珍,黃立鋒.血清肌紅蛋白監測的臨床意義[J].實用醫學雜志,2019,35(24):3859-3863.
[11]何佰生,吳繼雄.血清肌紅蛋白、心肌肌鈣蛋白I聯合超敏C反應蛋白對老年急性心肌梗死診斷的臨床價值[J].中國老年學雜志,2018,38(6):1331-1333.
[12]潘珍紅,姚思宇,楊文琦,等.冠心病患者認知功能障礙的影響因素分析[J].中國循證心血管醫學雜志,2020,12(7):858-861,865.
[13]趙慧,劉麗,張鐵梅.冠心病與認知功能障礙[J].中華老年醫學雜志,2017,36(1):14-16.
[14]楊皓楠,沈健,羅素新,等.急性ST段抬高型心肌梗死患者認知功能損害研究[J].重慶醫學,2018,47(34):4331-4334.
[15]方穎,韋華,吳震,等.主動脈內球囊反搏輔助不停跳冠狀動脈旁路移植術在缺血性心肌病治療中的應用[J].首都醫科大學學報,2018,39(6):933-936.
[16]余正春,馬小靜,夏娟,等.斑點追蹤技術評價急性心肌梗死并發心源性休克患者主動脈內球囊反搏治療前后的左室局部收縮功能[J].中國臨床醫學影像雜志,2019,30(8):566-568.
[17]符媛媛,胡猛,徐進輝,等.心臟瓣膜術后早期認知功能障礙的相關危險因素分析[J].醫學研究生學報,2017,30(5):515-520.
[18]王玥,韓布新.冠心病患者認知功能特點及影響因素[J].中國老年學雜志,2018,38(19):4829-4832.
(收稿日期:2021-05-06) (本文編輯:田婧)

