改良拔尿管技術減少老年神經介入手術病人尿管拔除相關并發癥的臨床研究
夏孟 毛二莉 王雪梅 鮑婉茹 金娟
留置導尿管是神經介入手術圍術期的常規程序,該操作導致諸多不良事件,包括異物感及下腹憋脹、尿管相關尿路感染、膀胱功能損傷,術后建議及時拔除[1-4]。
目前尚無關于尿管拔除的標準程序,臨床人員對該技術未予重視和思考。臨床實踐中使用傳統拔管技術有90.7%的病人主訴疼痛[5],拔管后有19.16%的病人發生尿潴留[6],減輕疼痛和改善尿潴留尤為重要[7]。研究顯示,導尿管拔除前夾管訓練及尿管水囊的褶皺形狀對尿潴留的發生有影響[8-9],運用意念排尿訓練可促進病人自主排尿[10]。本研究對拔除導尿管技術進行了改良,并評估其對全麻下行神經介入手術的老年病人拔管時相關并發癥的影響。
1 對象與方法
1.1 對象 從2020年9月至2021年6月在我科因行神經介入手術于術中留置導尿管的病人中選取30例老年病人作為干預組,另外通過匹配性別、年齡選取30例病人作為對照組。所有病人均簽署留置導尿管知情同意書。納入標準:(1)年齡≥60歲;(2)入院時能自行解小便。排除標準:(1)存在未控制的器質性疾病;(2)拔除導尿管時伴有認知及意識障礙;(3)尿路感染、尿路結石等泌尿系統疾病;(4)男性病人患有前列腺炎或前列腺肥大。共納入男24例,女36例;年齡60~81歲,平均(69.3±4.9)歲。手術類型:顱內動脈瘤栓塞術53例,動靜脈畸形栓塞術1例,腦血管造影術2例,椎動脈狹窄支架植入術1例,頸動脈狹窄支架植入術2例,大腦中動脈狹窄成形術1例。所有病人統一使用16號雙腔Foley導尿管(巴德,美國)并予以規范化留置。
1.2 方法
1.2.1 培訓方法:本研究團隊由1名主任護師,1名主管護師,3名護師組成。集中培訓學習并考核,合格后應用于臨床,確保操作方法的準確性。
1.2.2 干預組:鑒于拔導尿管前夾管訓練對短期留置導尿管病人排尿功能沒有影響[11]。因此該研究對拔管技術進行改良(圖1):自術中置入導尿管后持續開放引流,24 h后拔除導尿管時,抽凈尿管水囊,松開導尿管與引流袋接口處,協助病人床頭抬高至少60°,將膀胱內殘余尿引流在干凈的容器內,直至無尿液引流出即可拔管。拔管前再向水囊內回注0.5 mL生理鹽水,再結合意念訓練促進病人排尿。意念訓練方法為:指導病人集中精力,展開冥想,身心放松。想象自己身處一個安靜、隱秘的環境,想象身邊傳來潺潺流水聲,用意念引導病人自主排尿。

圖1 改良拔尿管技術
1.2.3 對照組:按照傳統方法,拔除導尿管前間斷夾管,2~3 h開放尿管,充分引流。拔管前夾管,待病人尿意明顯時抽凈水囊直接予以拔管,再結合意念訓練。
1.2.4 評價指標:(1)疼痛:拔導尿管時使用面部表情疼痛分級量表對病人進行疼痛評定。該量表采用10分制,0級無疼痛;1~3級輕度疼痛,不影響睡眠;4~6級中度疼痛,輕度影響睡眠;7~10級重度疼痛,疼痛導致不能睡眠或從睡眠中痛醒。(2)排尿方式:①自主排尿;②誘導排尿;③尿潴留。(3)尿路刺激征:觀察病人拔管后有無尿頻、尿急、尿痛。
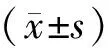
2 結果
2.1 一般資料 2組病人性別、年齡、術式方面比較,差異均無統計學意義(P>0.05),見表1。

表1 2組病人一般資料比較(n,%,n=30)
2.2 拔導管結果 干預組病人拔管時的疼痛程度、尿潴留發生率和排尿時尿路刺激征發生率明顯低于對照組(P均<0.01)。見表2。

表2 2組病人拔管評價指標比較(n=30)
3 討論
圍手術期病人留置導尿管是臨床實踐中的常規操作,且老年病人由于尿道括約肌萎縮松弛,在放置導尿管后極易出現漏尿,加之老年病人皮膚彈性差、免疫力低、抵抗力差,易發生感染、壓力性損傷等并發癥,因此,術后早期拔除導尿管尤為重要[12]。然而,一部分病人在拔管時出現疼痛癥狀,拔管后出現尿路刺激征或排尿困難等拔管相關并發癥。本研究評估了一種改良拔尿管技術對全麻下老年介入神經手術病人拔管時相關并發癥的影響。改良拔尿管技術除通過改變氣囊形態外,還通過改變體位的方式,充分引流膀胱內殘余尿液。本研究結果發現:體位改變后依舊可引流出膀胱內殘余尿液約20~30 mL,且有5例病人引流出的殘余尿液中有明顯的絮狀物質。
改良拔導尿管技術較常規拔尿管技術的不同之處在于:(1)拔導尿管前無需間斷夾管。目前臨床上常規采用間斷夾管的方法鍛煉膀胱功能,以解決導尿管拔除后出現的排尿困難癥狀。但對于夾管的頻次及時間均無文獻提及,缺乏科學性。此外,Wang等[13]對10項隨機對照試驗進行薈萃分析發現,拔除導尿管前夾管訓練組與對照組相比,尿潴留風險、再次導尿風險和尿路感染風險均無顯著差異;Yuan等[14]認為膀胱的過度充盈及排空可造成缺血再灌注損傷,影響逼尿肌功能,拔導尿管前夾閉導尿管無益于促進排尿,甚至會發生尿潴留。(2)拔管前需抬高床頭,分離引流袋和導尿管接口充分引流殘余尿液,原理同間歇性清潔導尿技術,不僅不會導致尿液逆行感染且有利于觀察殘余尿的顏色和性狀。(3)拔管前往水囊內回注生理鹽水。常規拔尿管技術在抽凈水囊時會導致導尿管前端褶皺形成銳角,在拔除導尿管過程中易損傷病人尿道黏膜,引起疼痛及尿路刺激征,不利于病人自主排尿[15]。而改良拔尿管技術在抽凈水囊時再向水囊內回注0.5 mL生理鹽水,可使導尿管前端銳角變圓潤,減輕對尿道黏膜的損傷,促進病人自主排尿[16]。本研究結果提示,干預組拔導尿管時的疼痛較對照組顯著降低。同時意念訓練通過積極的思維,借助想象進行自我心理暗示,可促進大腦做出積極的反應。27例病人恢復自主排尿,明顯優于對照組。
本研究屬于回顧性觀察,且樣本量小。研究中使用抬高床頭充分引流,目的在于減輕尿路感染發生可能,但僅納入疼痛、尿路刺激征和排尿困難癥狀作為觀察指標,缺乏術后尿常規檢測,無法評估該技術對尿路感染的影響。本研究僅納入我科介入術后短期留置導尿管病人,本研究的結果是否適用于其他外科手術圍術期留置導尿管的病人,是否對長期留置導尿管病人有益,也需要進一步研究。
綜上所述,老年神經介入手術病人留置導尿管持續開放引流,拔除導尿管時,抽凈導尿管水囊,抬高床頭充分引流排出的殘余尿液。拔管前再向水囊內回注0.5 mL生理鹽水后拔出導尿管有利于減輕病人拔導管時的疼痛,降低拔除導尿管后尿路刺激征、排尿困難的發生率。該改良技術簡單易行,效果佳,值得臨床推廣。

