喉鏡輔助胃管置入法在神經外科昏迷患者難置性胃管留置中的應用
許靖曼,吳德蓮,賴廷海
(茂名市人民醫院 廣東茂名525000)
神經外科收治的患者多為急危重癥,是運用諸多先進醫療技術、設備實施監護、搶救的治療、護理場所。為滿足患者胃腸減壓需求以及營養液、藥液等供給,臨床普遍為危重患者留置胃管,留置胃管是神經外科護理人員必須掌握的護理技術[1-3]。護士要掌握胃管置入手法,明確胃管置入深度和食管解剖位置,做好患者思想工作,在患者配合下順利置管,但多數神經外科急危重癥患者伴意識障礙,甚至昏迷,因此可能出現難置胃管情況[4-5]。臨床喉鏡輔助胃管置入法是借助喉鏡留置胃管,它能完整暴露咽喉部,克服傳統留置胃管的盲目性,提高操作者定位準確性,已被證實對提高難置性胃管留置成功率有一定幫助[6-7]。鑒于此,本研究回顧性收集2018年6月1日~2020年12月31日我院神經外科收治昏迷患者的臨床資料,觀察其應用喉鏡輔助胃管置入法的效果。現報告如下。
1 資料與方法
1.1 臨床資料 回顧性收集神經外科90例昏迷行喉鏡輔助胃管置入法患者的臨床資料。納入標準:年齡≥18歲;處于昏迷狀態;常規方法置管3次未成功為置管困難,入選者均屬置管困難患者;格拉斯哥昏迷評分(GCS)評分<8分;臨床資料完整。排除標準:清醒患者;存在食管狹窄、肥胖。將患者按置管方法不同分為對照組47例和觀察組43例。對照組男27例、女20例,年齡20~75(45.39±3.54)歲;身高150~180(168.41±7.23)cm;體重48~70(58.42±8.82)kg;重型顱腦損傷19例,高血壓腦出血14例,大面積腦梗死8例,腦動脈瘤破裂出血4例,腦干出血2例。觀察組男21例、女22例,年齡21~75(45.28±3.61)歲;身高152~180(167.86±7.91)cm;體重47~70(57.78±8.94)kg;重型顱腦損傷17例,高血壓腦出血13例,大面積腦梗死6例,腦腫瘤5例,腦動脈瘤破裂出血2例。兩組一般資料比較差異無統計學意義(P>0.05)。本研究符合《赫爾辛基宣言》相關倫理原則。
1.2 方法
1.2.1 對照組 采用常規方法留置胃管。患者取去枕平臥位,頭后仰。護士站在患者右側,右手持鑷子,將胃管置入約15 cm,此時使用左手托起患者頭部,促使其下頜位置靠近胸骨柄。位置擺好后,繼續插入胃管,直至預定長度。
1.2.2 觀察組 采用喉鏡輔助胃管置入法。①物品準備:在常規備物基礎上加備喉鏡、止血鉗或中號無鉤持物鉗。②插管方法:協助患者去枕平臥、頭稍后仰,先按常規方法插管,當胃管插至咽喉部(約插入15 cm),將喉鏡從口腔右側口角放入,緩慢推進鏡片至口腔中部將鏡片垂直提起,再推進鏡片至見到會厭,將會厭挑起可顯露紅色食管入口,左手固定喉鏡,右手用止血鉗或持物鉗夾胃管頭端,經食管入口往下送胃管進入食管5~10 cm時可撤去喉鏡,再按常規方法將胃管插入胃內。若按常規方法操作困難者可繼續在喉鏡直觀下將胃管插入胃內。③插管注意事項:插管前禁飲>2 h,禁食>3 h,以防誤吸;插管前評估患者相關情況,如牙齒、張口度、頸部活動度、咽喉情況等;對咽喉部分泌物較多者,應先吸出,以暴露視野;喉鏡進入口腔時動作宜輕柔,注意保護牙齒和口腔黏膜;對咽喉刺激反應敏感者先行局部噴利多卡因后操作;操作要穩、準、快,以免連續多次操作,因喉鏡刺激咽喉部可引起嗆咳、惡心、嘔吐,導致顱內壓突然增高而對患者造成不利影響;應注意頸內動脈瘤患者慎用。
1.3 評價指標 ①比較兩組胃管置管次數和胃管成功置入單次時間。胃管成功置入:使用聽診器聽到氣過水聲,并引流出胃內容物。置入時間:以胃管插入鼻孔至判定成功置入胃管時。②比較兩組置管前后心率、平均動脈壓、血氧飽和度。③比較兩組胃管留置過程中不良反應發生情況,包括誤插、嗆咳、黏膜損傷、嘔吐。
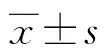
2 結果
2.1 兩組胃管置管次數和胃管成功置入單次時間比較 見表1。

表1 兩組胃管置管次數和胃管成功置入 單次時間比較
2.2 兩組置管前后心率、平均動脈壓、血氧飽和度比較 見表2。
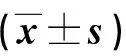
表2 兩組置管前后心率、平均動脈壓、血氧飽和度比較
2.3 兩組胃管留置過程中不良反應發生情況比較 見表3。

表3 兩組胃管留置過程中不良反應發生 情況比較[例(%)]
3 討論
神經外科昏迷患者長期依賴鼻飼營養,食管可能發生不同程度萎縮,且昏迷患者的吞咽反射功能也在不斷衰減或消失,導致其難以做出配合胃管置入的吞咽動作,加之昏迷患者食管周邊組織及咽喉部黏膜很大可能存在充血水腫,故胃管置入難度大幅提升[8-9]。
本研究發現觀察組胃管1次置管成功率及胃管置入總體成功率高于對照組(P<0.01),胃管成功置入單次時間短于對照組(P<0.01),說明喉鏡輔助胃管置入法在神經外科昏迷患者難置性胃管留置中的應用效果較好,可提升1次置管成功率和總體成功率,縮短胃管置入時間。喉鏡輔助胃管置入法利用喉鏡暴露會厭軟骨、食管等解剖結構,使置管護士能在直視下準確定位,并根據患者情況及時調整胃管方向,提高胃管置入成功率,縮短置入時間[10-11]。與傳統胃管置入方法相比,喉鏡輔助胃管置入法具有視野開闊、便于定位、利于護士操作等優點,有效克服了傳統胃管置入方法的盲目性[12-13]。有資料顯示,喉鏡輔助胃管置入法曾有效救治急性有機磷重度中毒患者,由于該類患者需要實施氣管插管,導致胃管置入難度大,喉鏡輔助胃管置入法通過喉鏡支撐作用,明顯減輕了導管對食管的壓迫,且喉鏡能在直視下操作,使用的胃管也具有較好韌性,給難置性胃管患者提供了很大便利[6-7,14]。
本研究顯示,觀察組胃管留置過程中誤插、嗆咳、黏膜損傷、嘔吐發生率低于對照組(P<0.01),說明喉鏡輔助胃管置入法可有效降低神經外科昏迷患者難置性胃管留置過程中的不良反應發生率。劉潔等[15]研究表示,胃管置入不當,不僅加重患者疼痛程度,還會因判斷失誤出現諸多不良后果,如出血、胃管誤插氣管、咽喉部損傷、嗆咳、窒息等。傳統置管方法中反復嘗試置管、使用鎮靜藥物輔助插管等,均在臨床應用過程中存在不足之處,具體包括:反復置管會反復摩擦鼻黏膜,尤其是胃管打折拔除時,患者鼻黏膜可能因高強度摩擦力受損,導致患者不適反應,如嗆咳、惡心嘔吐、躁動,甚至發生誤吸或窒息,致顱內壓升高,誘發腦再出血或形成腦疝;鎮靜藥物輔助置管可能造成醫護人員無法有效觀察胃液或及時發現胃應激性出血;加之鎮靜藥物可能掩蓋患者意識和瞳孔變化,使醫護人員難以準確評估患者病情變化,延誤治療。由此可知,傳統方法對患者康復有不利影響。值得一提的是,我科也嘗試用導絲輔助胃管置入法置入胃管,成功率稍有改善,但插入導管后胃管硬度增加,可塑性降低,易損傷患者鼻黏膜,且導絲有時會從胃管側管口穿出,增加食管損傷的可能性,加之若在食管損傷嚴重時置入胃管,可能造成食管主動脈瘤致患者猝死[16-17]。因此,我科多選擇喉鏡輔助胃管置入法進行難置性胃管置入。喉鏡作為輔助工具,可高清放大咽喉部解剖結構,準確快捷進入食管入口,經食管到達胃管,使難治性胃管置入更為便捷,也有效提高護士胃管置入準確率和置管成功率。同時,兩組心率、平均動脈壓、血氧飽和度水平比較差異無統計學意義(P>0.05),與黃愛知等[16]研究顯示的喉鏡輔助胃管置入法能穩定神經外科危重患者心率的結論不一致,這可能是因為本方法未使用任何麻醉藥物,僅單純借助喉鏡置管,因此傳統方法與喉鏡輔助胃管置入法對患者生命體征的影響接近。
綜上所述,喉鏡輔助胃管置入法在神經外科昏迷患者難置性胃管留置中的應用效果肯定,可有效減少置管次數,提高總體胃管成功率,縮短胃管置入成功時間,降低置管過程中不良反應發生風險,值得臨床推廣。

