瀉火消癭方聯合甲巰咪唑治療Graves 甲亢初治期心肝火旺證的遠期療效?
黃 慧,趙一璟,劉克冕,相萍萍,劉 超
南京中醫藥大學附屬中西醫結合醫院/江蘇省中醫藥研究院/國家中醫藥管理局癭病證治重點實驗室,江蘇南京210028
Graves 病(Graves disease,GD)又稱毒性彌漫性甲狀腺腫,是一種由B 淋巴細胞介導,T 細胞依賴的器官特異性自身免疫性疾病,是甲狀腺機能亢進(簡稱甲亢)的主要病因,女性發病率高于男性,40~60歲是GD發病風險最高的年齡段[1-2]。
目前,Graves 甲亢的治療方式主要包括抗甲狀腺藥物(antithyroid drugs,ATDs)治療、放射性碘治療及手術。相較于放射性碘治療及手術,ATDs 成為近年來Graves 甲亢治療的首選[3]。然而,ATDs 的治療仍存在諸多弊端,包括高復發率、治療周期長、甲狀腺腫大緩解率低等,對患者造成了經濟及心理負擔[4]。
Graves 甲亢屬中醫學“癭氣”“癭病”范疇。經過多位中醫專家討論后認為Graves 甲亢患者發病初期最常見的證型是心肝火旺證,并以此創立瀉火消癭方,可清肝瀉火,滋陰寧心。前期臨床研究發現,本方聯合甲巰咪唑(methimazole,MMI)治療Graves 甲亢初治期療效顯著,可迅速控制患者甲亢癥狀,降低中醫證候評分及激素水平,縮短激素恢復正常時間,提高恢復率,減少甲巰咪唑劑量,且不良反應少,具有臨床應用價值[5-6]。
1 資料與方法
1.1 臨床資料將Graves 病初治期心肝火旺證患者80 例按隨機數字表法分為對照組及治療組各40 例,兩組各脫落6 例患者,治療組中男7 例,女27 例;年齡26~58 歲,平均(37.5±17.25)歲。對照組中男6 例,女28 例;年齡20~62 歲,平均(31.00±13.50)歲。兩組患者基線資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 診斷標準
1.2.1 西醫診斷標準 參照中華醫學會內分泌學分會2007 年發布的《中國甲狀腺疾病診治指南》[7]中GD 的診斷標準:1)臨床甲亢癥狀和體征;2)甲狀腺彌漫性腫大(觸診和B 超證實),少數患者可以無甲狀腺腫大;3)血清TSH 濃度降低,甲狀腺激素濃度升高;4)眼球突出和其他浸潤性眼征;5)脛前黏液性水腫;6)甲狀腺TSH 受體抗體(TRAb或TSAb)陽性。以上標準中,1)~3)項為診斷必備條件,4)~6)項為診斷輔助條件。
1.2.2 中醫診斷標準 參照《中藥新藥臨床研究指導原則》[8]相關內容,主癥:頸前腫大,頭暈目眩,目脹多淚,心悸不寧,煩躁易怒,手指震顫,口苦舌痛;次癥:多食消瘦,惡熱多汗,少寐多夢,倦怠乏力,口渴多飲;舌脈:舌質紅,舌苔薄黃少津,脈弦數。符合主癥3項+次癥2項,結合舌脈,即可確診。
1.3 納入標準1)符合上述西醫學Graves 甲亢初治期診斷標準;2)符合上述中醫學心肝火旺證診斷標準;3)年齡18~70 歲,有獨立行為能力;4)了解本研究全過程,知情同意。
1.4 排除標準1)妊娠或哺乳期婦女;2)有嚴重合并癥、并發癥者,或合并其他嚴重原發性疾病、精神病患者,或過敏體質及多種藥物過敏者;3)依從性差、失訪或無法提供相關材料者;4)同時接受其他臨床試驗者。
1.5 剔除和脫落標準1)依從性差,造成療效無法評估,或資料不完整,影響判斷者;2)出現嚴重不良事件,嚴重過敏者或者藥物療效無法控制癥狀者;3)各種原因患者要求退出者;4)納入后發現不符合標準者。
1.6 終止試驗標準1)受試者出現嚴重不良反應,基于判斷,停止其臨床試驗;2)病情加重,或出現其他難以處理的并發癥,應作無效處理;3)出現重要偏差,如患者依從性差等情況;4)患者主觀要求退出研究。
1.7 治療方法
1.7.1 治療組 口服甲巰咪唑片(賽治,德國默克,國藥準字J207078,規格:10 mg/片),治療期每日15~20 mg,減量期每日10~20 mg,小劑量維持期每日2.5~10 mg。瀉火消癭方,藥物組成:龍膽草10 g,夏枯草15 g,炒黃芩10 g,知母15 g,生地黃15 g,百合15 g,穿山龍15 g。每日1劑,水煎分2次服用,4周為1個療程,連續服用3個療程。
1.7.2 對照組 甲巰咪唑服用方法同治療組。合并用藥:1)除規定用藥外,治療期間禁止使用其他治療本病的藥物;2)若有合并疾病必須繼續服用的藥物或其他治療,必須記錄在病例報告表中。
1.8 觀察指標
1.8.1 主要觀察指標 記錄患者0、3、6、12 月甲狀腺功能:包括血清游離三碘甲腺原氨酸(free triiodothyronine,FT3)、游離甲狀腺素(free thyroxine,FT4)、促甲狀腺素(thyroid stimulating hormone,TSH)以及促甲狀腺素受體抗體(thyrotrophin receptor antibody,TRAb);記錄患者0、12 月時甲狀腺體積及甲狀腺上動脈流速(peak systolic velocity,PSV)。
1.8.2 安全性 1)一般體格檢查;2)血、尿、糞常規檢查:每4周檢測血常規1次,治療前、后各檢查尿、糞常規1 次;3)治療期間每4 周檢測肝功能1次,治療前后各檢查腎功能1次。
安全性評價標準:參照《中藥新藥臨床研究指導原則》[8]:1 級:安全,無任何不良反應。2 級:比較安全,如有不良反應,不需要做任何處理可繼續觀察。3級:有安全性問題,非嚴重不良反應,處理后可繼續觀察。4級:因不良反應中止服藥。
1.9 統計學方法采用SPSS 20.0 分析數據,采用雙側檢驗。組內前后比較采用配對t檢驗,組間比較采用成組t檢驗;兩組治療前后比較呈正態分布采用t檢驗,非正態分布采用秩和檢驗;計數資料以頻數表示,P<0.05為差異有統計學意義。
2 結果
2.1 甲狀腺功能變化情況兩組患者治療后TSH 增高,FT3、FT4、TRAb 降低,與治療前比較差異有統計學意義(P<0.01)。組間比較,治療3 個月及治療后6、12個月TSH無明顯差異(P>0.05);治療3個月及治療后6、12個月治療組FT3、FT4水平低于對照組,差異具有統計學意義(P<0.05);治療后12 個月TRAb 水平組間比較差異具有統計學意義(P<0.05)。見表1。
表1 兩組患者治療前后甲狀腺功能變化情況(±s)
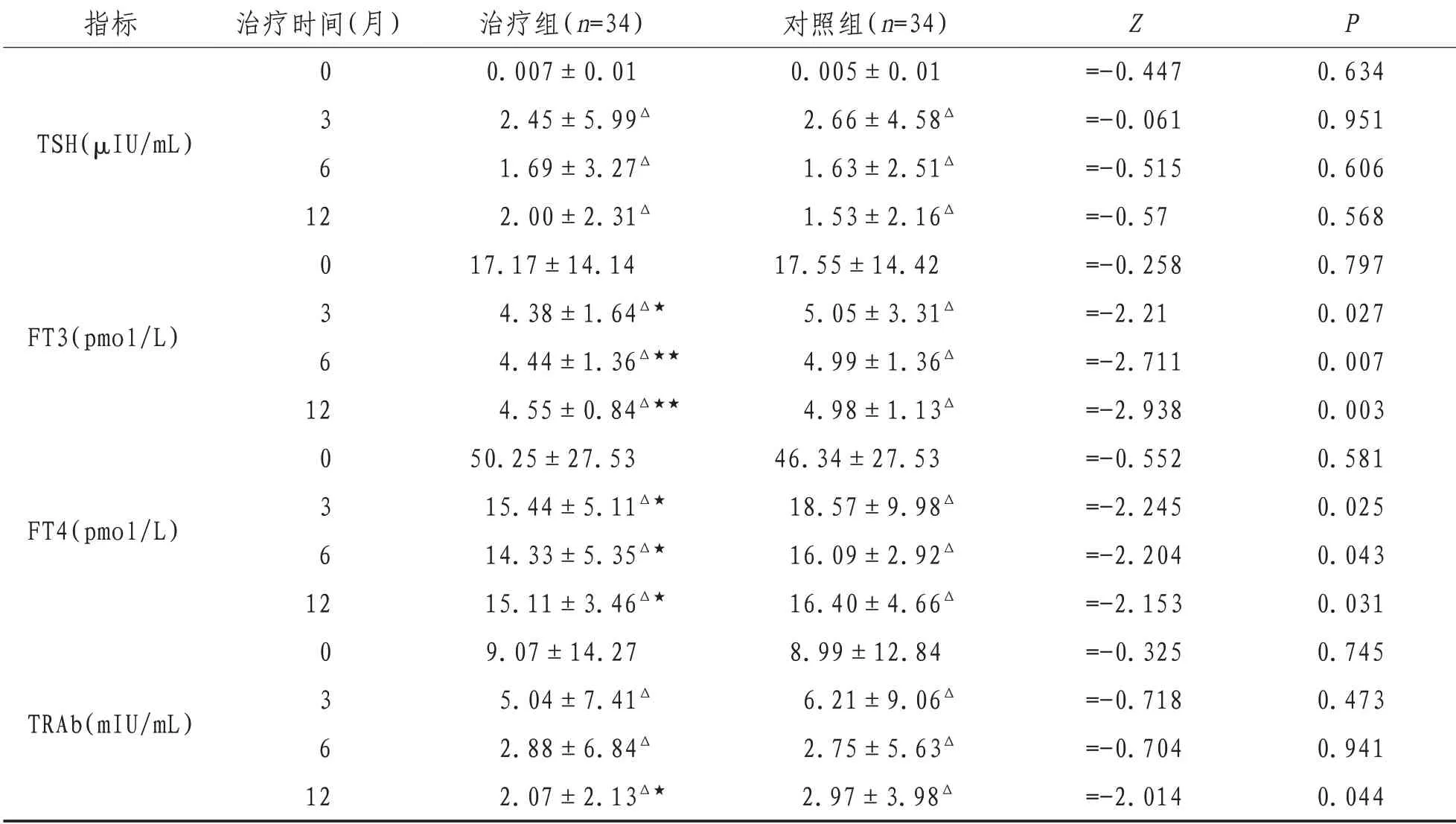
表1 兩組患者治療前后甲狀腺功能變化情況(±s)
注:與治療前組內比較,Δ表示P<0.01;與對照組治療后比較,★表示P<0.05,★★表示P<0.01
指標TSH(μIU/mL)FT3(pmol/L)FT4(pmol/L)TRAb(mIU/mL)治療時間(月)0 3 6 12 0 3 6 12 0 3 6 12 0 3 6 12治療組(n=34)0.007±0.01 2.45±5.99Δ 1.69±3.27Δ 2.00±2.31Δ 17.17±14.14 4.38±1.64Δ★4.44±1.36Δ★★4.55±0.84Δ★★50.25±27.53 15.44±5.11Δ★14.33±5.35Δ★15.11±3.46Δ★9.07±14.27 5.04±7.41Δ 2.88±6.84Δ 2.07±2.13Δ★對照組(n=34)0.005±0.01 2.66±4.58Δ 1.63±2.51Δ 1.53±2.16Δ 17.55±14.42 5.05±3.31Δ 4.99±1.36Δ 4.98±1.13Δ 46.34±27.53 18.57±9.98Δ 16.09±2.92Δ 16.40±4.66Δ 8.99±12.84 6.21±9.06Δ 2.75±5.63Δ 2.97±3.98Δ Z=-0.447=-0.061=-0.515=-0.57=-0.258=-2.21=-2.711=-2.938=-0.552=-2.245=-2.204=-2.153=-0.325=-0.718=-0.704=-2.014 P 0.634 0.951 0.606 0.568 0.797 0.027 0.007 0.003 0.581 0.025 0.043 0.031 0.745 0.473 0.941 0.044
2.2 甲狀腺體積及PSV兩組各獲得21 例患者的甲狀腺上動脈流速(peak systolic velocity,PSV)數據,治療組獲得26例、對照組獲得25例患者的甲狀腺體積數據。兩組患者治療后甲狀腺體積明顯縮小,與治療前比較差異有統計學意義異(P<0.01)。組間比較,治療組治療后12個月甲狀腺體積明顯小于對照組,差異有統計學意義(P<0.05)。兩組患者治療后PSV 明顯降低,與治療前比較差異有統計學意義(P<0.01)。組間比較,治療組治療后12 個月PSV 明顯小于對照組,差異有統計學意義(P<0.05)。見表2。
表2 兩組患者治療前后甲狀腺體積及PSV比較(±s)
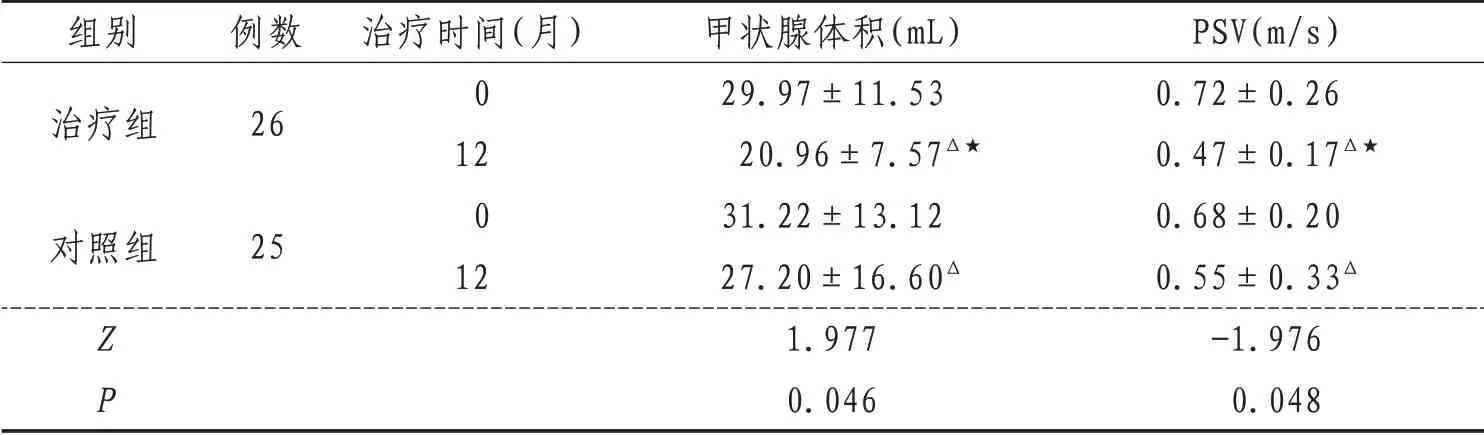
表2 兩組患者治療前后甲狀腺體積及PSV比較(±s)
注:與治療前組內比較,Δ表示P<0.01;與對照組治療后比較,★表示P<0.05
組別治療組對照組Z P例數26 25治療時間(月)0 12 0 12甲狀腺體積(mL)29.97±11.53 20.96±7.57Δ★31.22±13.12 27.20±16.60Δ 1.977 0.046 PSV(m/s)0.72±0.26 0.47±0.17Δ★0.68±0.20 0.55±0.33Δ-1.976 0.048
2.3 MMI 使用劑量治療3 個月后治療組MMI 用藥劑量低于對照組,差異有統計學意義(P<0.05)。治療12 個月時兩組用藥劑量比較無明顯差異(P>0.05)。見表3。
表3 兩組患者治療期間MMI使用劑量比較(±s)

表3 兩組患者治療期間MMI使用劑量比較(±s)
注:兩組治療3 個月后比較,Z=-2.075、P=0.038,治療12月后比較,Z=-6.39、P=0.614
組別治療組對照組例數34 34治療時間(月)3 12 3 12 MMI(mg)7.5±5.0 5.0±2.5 10.0±6.3 5.0±2.5
2.4 FT3、FT4 恢復正常時間治療組FT3、FT4 恢復正常時間均較對照組縮短,差異有統計學意義(P<0.05)。見表4。
表4 兩組患者FT3、FT4恢復正常時間比較(±s)月
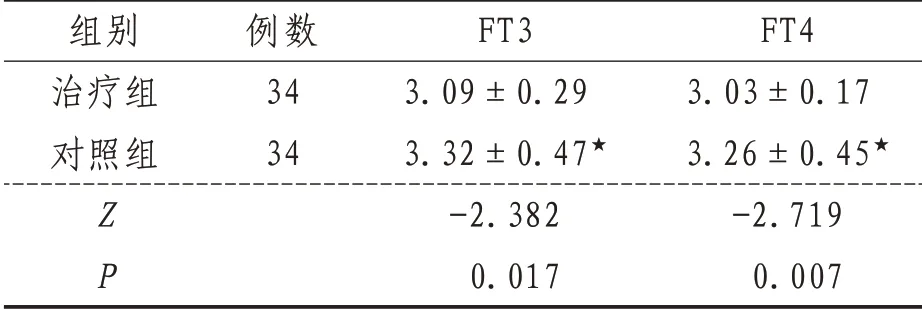
表4 兩組患者FT3、FT4恢復正常時間比較(±s)月
注:★表示與治療組比較,P<0.05
組別治療組對照組Z P例數34 34 FT3 3.09±0.29 3.32±0.47★-2.382 0.017 FT4 3.03±0.17 3.26±0.45★-2.719 0.007
2.5 TSH 超過正常上限情況治療3 個月時,治療組TSH 超過正常上限的人數多于對照組,但差異無統計學意義(P>0.05)。見表5。

表5 兩組患者TSH超過正常上限情況
2.6 TSH恢復正常例數治療12個月時,治療組TSH 恢復正常患者例數多于對照組,但差異無統計學意義(P>0.05)。見表6。

表6 兩組患者TSH恢復正常例數比較
2.7 TRAb恢復正常患者例數治療12個月時治療組TRAb 恢復正常患者例數多于對照組,但差異無統計學意義(P>0.05)。見表7。

表7 兩組患者TRAb恢復正常例數比較
2.8 安全性分析治療12 個月時治療組患者發生不良反應例數少于對照組,但差異無統計學意義(P>0.05)。見表8。

表8 兩組患者不良反應比較
3 討論
古代醫家多認為Graves 甲亢與情志、外邪密切相關。近現代醫家多認為情志抑郁與體質素虛是本病發生的兩大主要病因,并且本病的治療不僅要分型,還要分期治療。瀉火消癭方以龍膽瀉肝湯為基礎化裁而成。其中龍膽草性大寒,善瀉肝經之實火,為君藥,主清熱燥濕;夏枯草歸肝膽經,性辛、苦、寒,善清熱瀉火,散結消腫;黃芩性苦、寒,善清熱燥濕、瀉火解毒。二者合而為臣,共奏清肝瀉火、清利濕熱之功。肝為血臟,肝經有熱本易傷陰耗血,加用苦寒燥濕之品更耗其陰,且癭病日久,在損傷肝陰的同時也會傷及心陰,出現心悸、煩躁、脈數等癥。故用生地黃、百合、知母滋陰養血,標本兼顧。反佐穿山龍活血舒筋即防君臣寒涼太過,又防陰傷血澀之變。
本研究發現,加用瀉火消癭方與MMI 單藥均對Graves 甲亢具有明顯治療作用,且聯合治療對FT3、FT4 的降低作用較MMI 單一用藥更強,但對TSH 的改善作用不具優勢。遠期有助于降低TRAb水平,縮小甲狀腺體積,減少甲狀腺局部血流,縮短FT3、FT4 達標時間,有助于促進患者盡快達到停藥指征。治療3 個月時可減少MMI 用量。在減少藥物副作用方面并無顯著差異。
本研究還存在許多不足。首先,本研究為單中心研究,納入樣本有限,而且未觀察患者復發情況,未進一步評估瀉火消癭方對Graves 甲亢患者是否有降低復發率的作用。其次,部分患者不能按時復診,可能影響研究結果的準確性。

