老年冠心病患者體外循環冠脈旁路移植術后新發房顫的危險因素分析
徐煥香
我國老年患者中冠心病發生率高達27.8%,而體外循環冠脈旁路移植術(ONCAB)是臨床治療冠心病的常見術式,體外循環支持下創建“橋血管”,以避開閉塞冠脈,實現對冠脈血運的重新建立[1]。術后新發房顫是排除術前陣發、永久性房顫的全新定義,是ONCAB 后高發性并發癥,其發生率約為40%~60%[2]。ONCAB 后,臨床多采用抗心律失常藥物、心肌保護等治療措施,但治療效果一般,術后新發房顫發生率仍高達13%~40%[3]。相關研究顯示[4],老年冠心病患者ONCAB 后新發房顫是造成術后病死率升高的主要原因之一,嚴重威脅到患者生活質量,導致預后效果差。為實現對術后新發房顫的有效防控,臨床需明確其發生的風險因素,據此確定護理對策。本研究分析房顫發生特征,探討老年冠心病患者ONCAB 后新發房顫的危險因素。
1 對象與方法
1.1 研究對象
選 擇 醫 院2018 年3 月—2020 年5 月 收 治 行ONCAB 的老年冠心病患者260 例為研究對象,其中術后新發房顫患者51 例為病例組,術后未新發房顫患者209 例為對照組。納入條件:符合老年冠心病臨床診斷標準;年齡≥60 歲;確定行ONCAB;既往無冠脈搭橋手術史;術前心功能(NYHA)Ⅱ~Ⅲ級別;已向患者介紹研究項目,且自愿加入。排除條件:既往有房顫史或心律失常史;伴有其他臟器功能不全;嚴重心功能低下,左室射血分數<0.3;臨床資料不全;因病情惡化或其他原因退出研究。
1.2 資料收集
護理人員通過病例系統查詢獲取相關資料,內容包括患者性別、年齡、糖尿病史、腦血管疾病史、COPD 病史、心功能分級、左主干病變、右冠病變、手術時間、使用β 受體阻滯劑、使用他汀類藥物、體外循環時間、主動脈阻斷時間、術前左心房內徑、機械通氣時間、輸注懸浮紅細胞(RBC)量。
1.3 術后新發房顫診斷標準
ONCAB 當天將患者轉入ICU 實施全天連續心電監護,時長2~4 d;轉入普通病房后,護理人員每3 h 測定、記錄1 次脈率,出現可疑心律失常或伴有相關癥狀,則實施12 導聯心電圖檢查;術后心電監護提示P 波消失,出現形態、振幅即間距絕對不規則的f 波,發作持續時間超過10 min[5-6]。
1.4 統計學處理
采用SPSS 21.0 統計學軟件分析處理數據,單因素分析中,計數資料組間率比較采用兩獨立樣本的χ2檢驗;多因素分析采取多因素Logistic 回歸模型。檢驗水準α=0.05,以P<0.05 為差異有統計學意義。
2 結果
2.1 影響老年冠心病患者ONCAB 后新發房顫的單因素分析
通過單因素分析得到,年齡、合并糖尿病、COPD 病史、術前左心房內徑、機械通氣時間、輸注懸浮紅細胞(RBC)量是老年冠心病患者ONCAB后新發房顫的危險因素(P<0.05)。見表1。
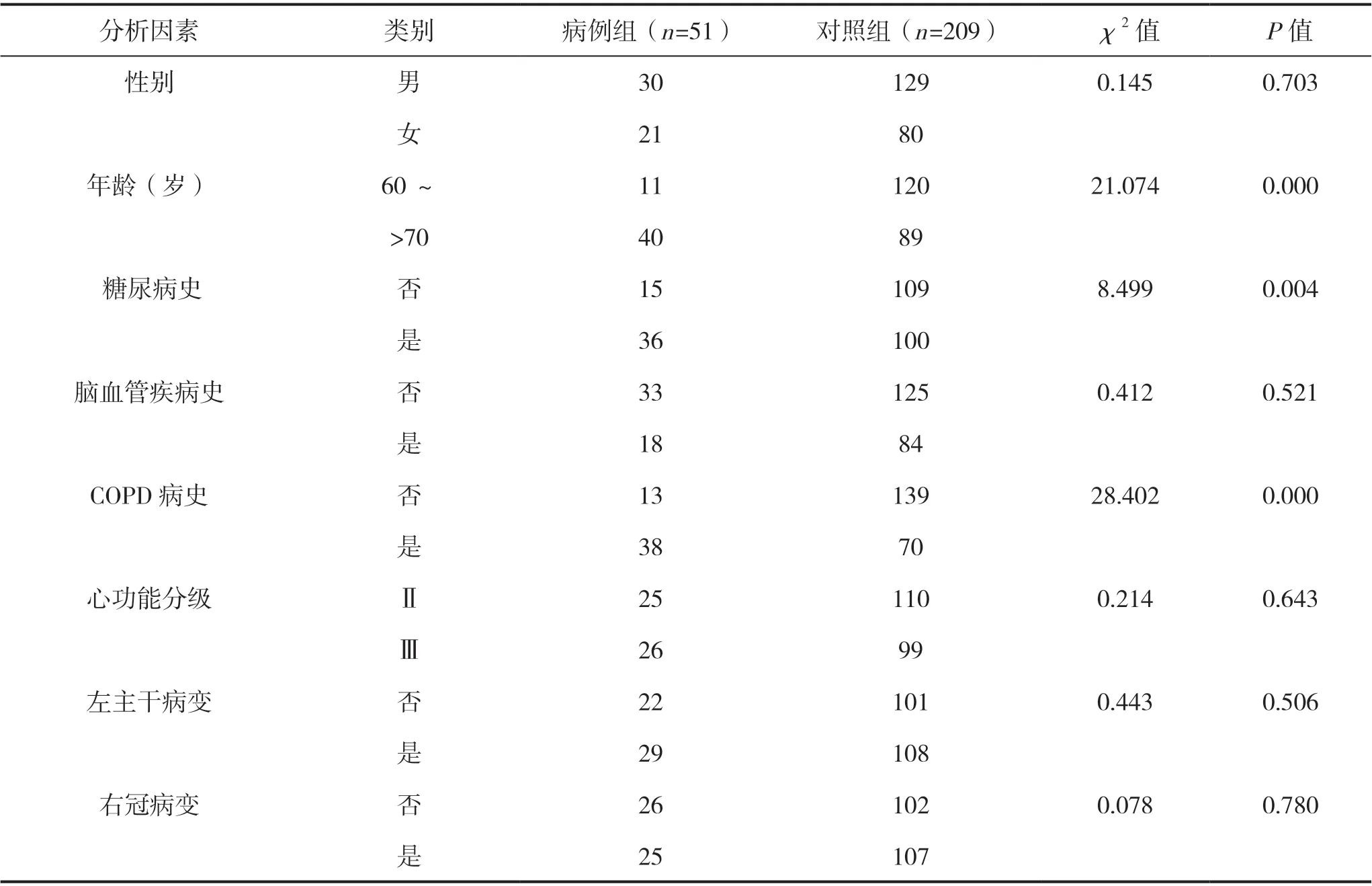
表1 ONCAB 后新發房顫的單因素分析
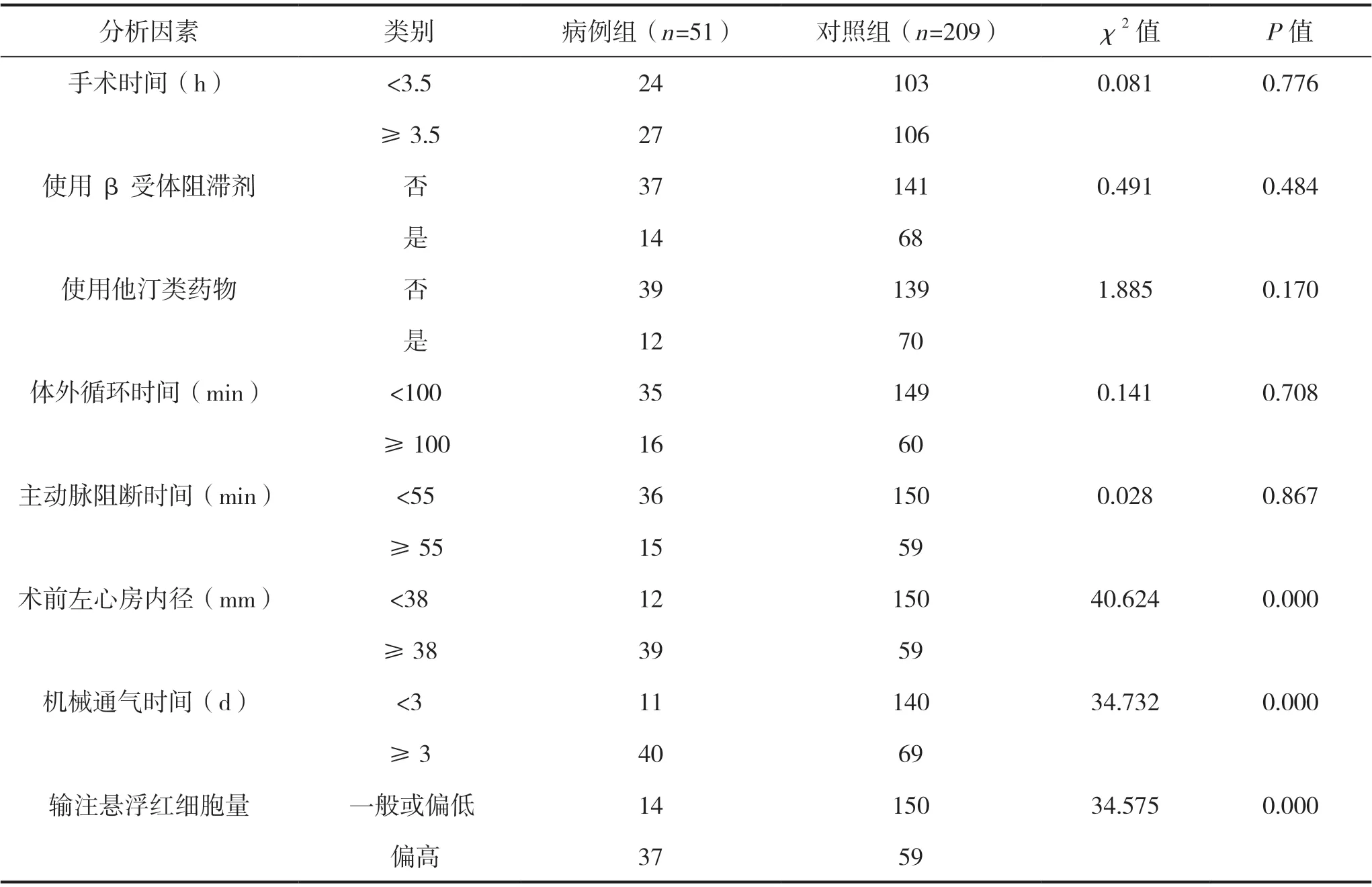
續表
2.2 影響老年冠心病患者ONCAB 后新發房顫的多因素分析
以術后新發房顫為因變量,以單因素分析得到的危險因素為自變量,包括年齡、合并糖尿病史、合并慢性阻塞性肺疾病、術前左心房內徑、機械通氣時間、輸注懸浮紅細胞(RBC)量,變量賦值見表2。

表2 變量賦值表
多因素Logistic 回歸分析顯示,年齡>70 歲、合并糖尿病、術前左心房內徑≥ 38 mm、機械通氣時間≥3 d、輸注懸浮紅細胞(RBC)量高是老年冠心病患者ONCAB 后新發房顫的獨立危險因素(P<0.05)。見表3。
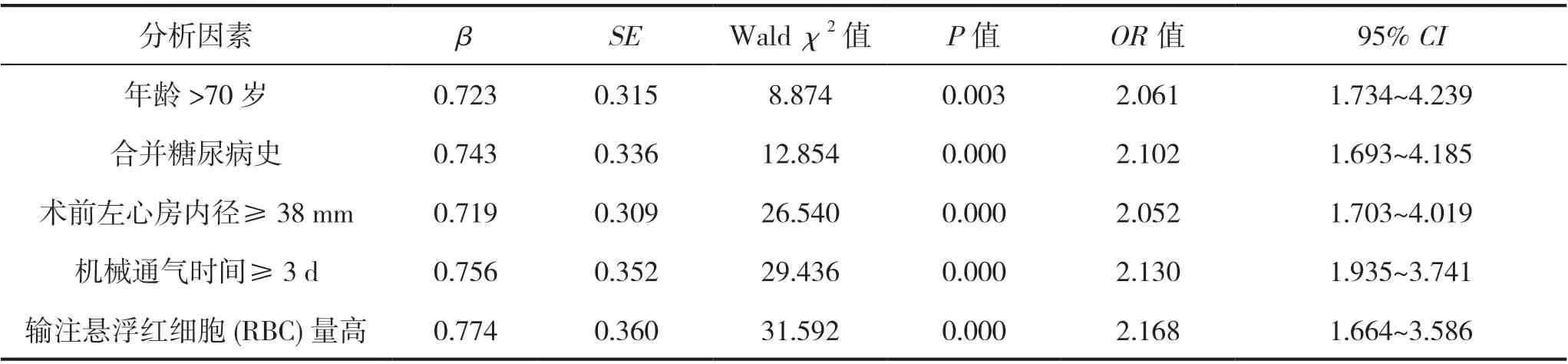
表3 ONCAB 后新發房顫的多因素Logistic 回歸分析
3 討論
馬玉健等研究顯示[7],老年冠心病患者ONCAB 后新發房顫發生率為26.58%,術后新發房顫會影響到血流動力學穩定性,甚至引發腦梗死,對臨床結局及預后效果影響大,可導致致殘率、病死率明顯上升[8]。
本研究結果顯示,老年冠心病患者ONCAB 后新發房顫的獨立危險因素有年齡>70 歲、合并糖尿病、術前左心房內徑≥ 38 mm、機械通氣時間≥3 d、輸注懸浮紅細胞(RBC)量高。因高齡患者心臟退行性變化嚴重,包括心肌擴張、纖維化等,導致心肌電生理特性受到影響,進而造成心房內傳導系統運行障礙,是誘發房顫的病理生理基礎[9]。有文獻報道顯示[10],糖尿病是冠心病發生的獨立危險因素之一,糖尿病患者冠心病發生率約為正常人群的10~12 倍,病死率約為正常人群的3 倍,且冠心病合并糖尿病患者多存在廣泛彌漫的多支血管病變;合并糖尿病患者多伴有相關系統性疾病,如代謝綜合征、電解質紊亂等,導致機體處于低度炎性反應狀態,而手術創傷應激反應可產生大量炎性因子,出現機體代謝綜合征,極易誘發房顫[11]。也有研究報道,合并糖尿病與術后新發房顫無相關性,這可能與患者血糖水平控制效果相關[12]。左心房擴大是多項既往研究已證實的體外循環冠脈旁路移植術后新發房顫的危險因素,本研究調查數據也證實了該觀點,究其原因,心房擴大導致心房電生理傳導結構重構,心肌細胞極易激惹,且不應期縮短或傳導延遲,導致房顫發生。機械通氣治療是臨床維持冠心病患者ONCAB 后機體氧供需平衡的重要措施,能降低呼吸系統的代謝消耗,實現對機體器官功能的保護;但機械通氣操作也會造成胸膜、胸廓內壓及肺容量變化,導致前后負荷、心率及心肌收縮力也隨之發生改變,如自主呼吸觸發可導致右心房內壓降低、間歇正壓通氣可造成胸內壓或右房內壓增大,進而誘發房顫;其他研究認為[13],機械通氣可增強交感神經興奮性,而機械通氣偏長可強化其作用效果,進而誘發術后房顫。本研究調查結果顯示,輸注懸浮紅細胞(RBC)量高是術后新發房顫的獨立危險因素;圍術期大量輸注紅細胞屬于直接輸注炎癥介質過程,可引發炎癥反應。系統性炎性反應、心臟局部炎性反應發生均會誘發房顫[14]。同時,有研究報告[15],輸注懸浮紅細胞及血小板等血制品不會增大術后新發房顫風險,這可能與樣本量大小差異相關,仍有待深入研究。
綜上所述,老年冠心病患者ONCAB 后新發房顫多發生于術后5 d,且術后第2 天為高峰期,臨床應加強對年齡>70 歲、合并糖尿病、術前左心房內徑≥ 38 mm、機械通氣時間≥3 d、輸注懸浮紅細胞(RBC)量高患者的關注,強化風險防控及臨床護理干預。

