阿奇霉素聯合頭孢地嗪對急性細菌性痢疾患兒白細胞計數及C-反應蛋白水平的影響
張舒揚
(佳木斯市中心醫院兒科,黑龍江 佳木斯 154000)
細菌性痢疾(bacillary dysentery,BD)是由志賀菌屬細菌引起的腸道傳染病,多見于3 歲以上兒童。若治療不當可轉為慢性疾病,進而影響患兒的正常生長發育[1]。目前,該病多以基礎對癥治療及抗感染治療為主,其中阿奇霉素是臨床常用抗生素,具有良好的細菌清楚效果,現已被廣泛應用于BD 患兒的抗感染治療中[2]。但兒童免疫功能通常較弱,易遭受細菌感染進而誘發BD,若其免疫缺陷持續存在,將影響其抗感染療效,不利于疾病的快速愈合[3]。因此,在BD 疾病的臨床治療中,保證良好的抗感染與免疫調節效果,是促進其病情治愈的重要條件。頭孢曲松是具抗感染與免疫調節活性的抗生素[4],將其應用于BD 患兒的治療中,可能獲得更理想的治療效果。本研究結合2020年5月-2021年5月佳木斯市中心醫院兒科收治的82 例急性BD 患兒資料,觀察阿奇霉素聯合頭孢地嗪對急性BD 患兒WBC及CRP 水平的影響,現報道如下。
1 資料與方法
1.1 一般資料 選取2020年5月-2021年5月佳木斯市中心醫院兒科收治的82 例急性BD 患兒,按照隨機數字表法分為對照組與觀察組,各41 例。對照組男22 例,女19 例;年齡3~12 歲,平均年齡(6.52±1.60)歲;病程1~5 d,平均病程(3.25±0.60)d。觀察組男23 例,女18 例;年齡3~12 歲,平均年齡(6.45±1.53)歲;病程1~5 d,平均病程(3.17±0.54)d。兩組性別、年齡、病程比較,差異無統計學意義(P>0.05)。本研究經醫院倫理委員會審批,患兒家長均知情且自愿參加,簽署知情同意書。
1.2 納入和排除標準 納入標準:①伴有腹痛、腹瀉、黏液膿血便、里急后重、發熱等典型癥狀,符合《兒科學》中急性細菌性痢疾的診斷標準[5];②糞便培養志賀菌屬陽性;③無藥物禁忌。排除標準:①肝、腎功能障礙及免疫功能異常者;②近期已接受相似治療方案者;③出現嚴重脫水癥狀者;④存在肛腸疾病者。
1.3 方法 基礎治療主要包括調整飲食、補液、糾酸、止瀉、維持電解質平衡等常規方案。
1.3.1 對照組 在以上基礎上給予阿奇霉素(輝瑞制藥有限公司,國藥準字H10960112,規格:0.1 g/袋)口服,0.1 g/次,1 次/d,療程共7 d。
1.3.2 觀察組 在對照組基礎上聯合注射用頭孢地嗪鈉(山東魯亞制藥有限公司,國藥準字H20010044,規格:1.0 g)治療,取1.0 g 頭孢地嗪鈉溶于40 ml 生理鹽水中進行靜脈輸注,輸注時間20~30 min,1 次/d,療程共7 d。
1.4 觀察指標 比較兩組治療效果、癥狀恢復時間(體溫恢復時間、腹痛消失時間、止瀉時間、大便形態恢復時間)、免疫功能指標(CD3+、CD4+、CD8+T 淋巴細胞水平)、白細胞計數(WBC)及C-反應蛋白(CRP)水平、不良反應(蕁麻疹、惡心、嘔吐、血清肌酐升高、頭暈等)。治療效果:①治愈:癥狀基本消失,排便恢復正常,實驗室指標恢復正常,糞便培養志賀菌屬轉陰;②有效:癥狀及排便情況明顯改善,實驗室指標優于治療前;③無效:癥狀及檢查結果均無改善。治療有效率=(治愈+有效)/總例數×100%。
1.5 統計學方法 采用SPSS 21.0 軟件進行數據處理,計量資料以(±s)表示,組間比較行t檢驗;計數資料以[n(%)]表示,組間比較行x2檢驗,P<0.05 表示差異有統計學意義。
2 結果
2.1 兩組治療效果比較 觀察組治療有效率高于對照組,差異有統計學意義(P<0.05),見表1。

表1 兩組治療療效比較[n(%)]
2.2 兩組癥狀改善時間比較 觀察組體溫恢復時間、腹痛消失時間、止瀉時間、大便形態恢復時間均短于對照組,差異有統計學意義(P<0.05),見表2。
表2 兩組癥狀改善時間比較(±s,d)

表2 兩組癥狀改善時間比較(±s,d)
2.3 兩組免疫功能指標比較 兩組CD3+、CD4+水平高于治療前,且觀察組高于對照組,而CD8+低于治療前,且觀察組低于對照組,差異有統計學意義(P<0.05),見表3。
表3 兩組CD3+、CD4+、CD8+水平比較(±s,%)
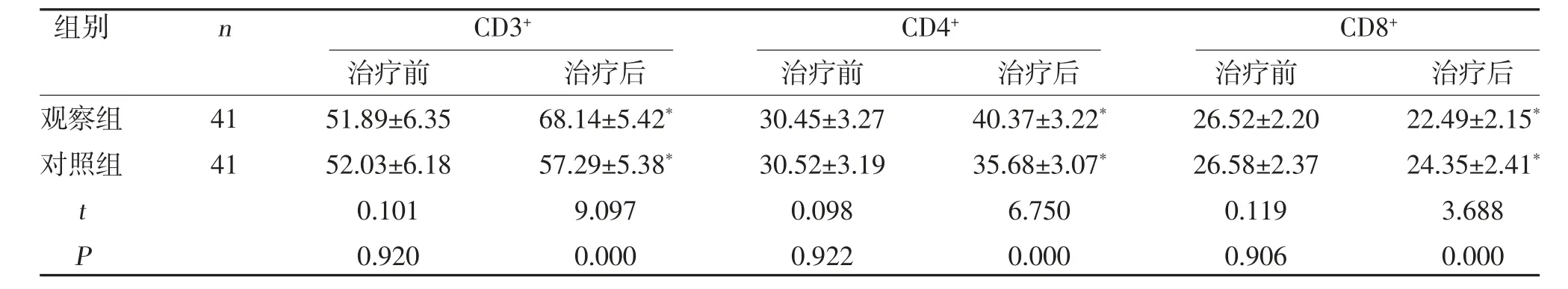
表3 兩組CD3+、CD4+、CD8+水平比較(±s,%)
注:與治療前比較,*P<0.05
2.4 兩組WBC、CRP 水平比較 兩組WBC、CRP 水平低于治療前,且觀察組低于對照組,差異有統計學意義(P<0.05),見表4。
表4 兩組WBC、CRP 水平比較(±s)
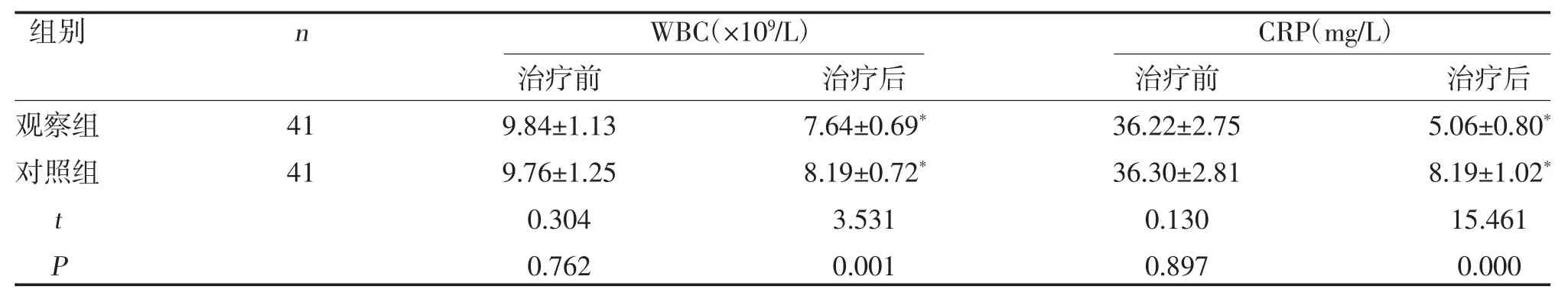
表4 兩組WBC、CRP 水平比較(±s)
注:與治療前比較,*P<0.05
2.5 兩組不良反應情況比較 兩組不良反應發生率比較,差異無統計學意義(P>0.05),見表5。

表5 兩組不良反應情況比較[n(%)]
3 討論
急性BD 患兒多伴有腹痛、腹瀉、排膿血樣便、里急后重、發熱等癥狀表現[6],其治療方案多以飲食調整、補液、糾酸、止瀉、維持電解質平衡及抗感染等措施為主。阿奇霉素是當前常用的抗感染藥物,屬于十五元大環內酯類抗生素,可有效阻礙細菌轉肽過程,抑制細菌蛋白質的合成,具有良好的細菌清除效果[7,8]。但據研究指出[9],兒童免疫力低下是誘發細菌感染的重要因素,且感染程度的逐步加重,可導致免疫功能的進一步降低,由此引起惡性循環,加重病情。因此,在兒童BD 疾病的治療中,完善患兒的宿主防御機制,是促進其抗感染療效的重要基礎[10]。頭孢地嗪屬于頭孢類抗菌藥(第三代),對志賀菌等革蘭氏陰性菌具有較強的抗菌活性,且敏感性高,抑菌效果好[11]。此外,該藥對人體免疫系統具有一定的正性調節作用,是目前唯一兼具抗菌活性與免疫增強活性的抗生素,且毒副作用小,在兒童群體中具有較高的適用性[12]。將頭孢地嗪與阿奇霉素聯合應用于BD 患兒的治療中,可能發揮協同作用,增強抗感染效果;同時還可促進患兒免疫功能增強,提高臨床療效,避免病情遷延。
既往關于頭孢地嗪與阿奇霉素聯合應用于BD治療的報道較少。本研究結果顯示,觀察組治療有效率高于對照組(P<0.05),可見聯合抗感染方案治療BD 效果顯著,對其療效的提升具有積極的應用價值。同時,觀察組患兒的各項癥狀恢復時間均短于對照組(P<0.05),表明聯合方案可有效縮短BD患兒的癥狀改善時間,有利于病情的快速恢復。此外,兩組治療后CD3+、CD4+水平高于治療前,且觀察組高于對照組,而CD8+低于治療前,且觀察組低于對照組(P<0.05),提示聯合方案可改善患兒的免疫功能,增強機體對細菌感染的抵抗能力,對BD 疾病的防治具有重要意義。WBC 與CRP 均是細菌感染的重要指標,其指標水平可隨著感染程度的變化而改變;其中BD 可引起患兒血清中WBC 計數與CRP水平的大幅升高[13,14]。基于此,臨床應用時可通過該指標的量化檢驗,判定其抗感染程度[15]。而本研究中兩組治療后的WBC、CRP 水平均低于治療前,且觀察組低于對照組(P<0.05),表明阿奇霉素聯合頭孢地嗪在BD 患兒的治療中具有顯著的抗感染效果,其抗炎作用優于單一的阿奇霉素治療。頭孢地嗪可促進患兒免疫功能的改善,進一步降低機體的感染程度。用藥安全性方面,兩組不良反應發生率比較,差異無統計學意義(P<0.05),表明聯合用藥不會引起不良反應的升高,安全性好。
綜上所述,阿奇霉素聯合頭孢地嗪治療急性BD 效果顯著,可縮短患兒癥狀改善時間,緩解炎性反應,同時促進機體免疫功能的恢復,且不良反應少,安全可行。

