微創理念鎖骨上鋼板取出術與傳統取出術的臨床效果比較
李希望 張建光 羅唯 林旭 劉偉 黃建龍
鎖骨位于肩峰與胸骨柄之間,呈S型架,是用于連接人體軀干與上肢的唯一骨性支架。當肩部受到外力沖擊或受到外傷時,鎖骨遭到連續性中斷,會出現鎖骨骨折,其是臨床上常見的骨折之一,占所有骨折的2.6%~5.0%[1],常導致鎖骨部位出現疼痛、腫脹、上肢不能活動。對于骨折移位明顯或骨折導致疼痛明顯的患者,臨床上多選擇手術治療,由于鎖骨的解剖形態不規則,閉合復位內固定困難,所以臨床上多選擇切開復位內固定,術中需對鎖骨上神經游離、保護,因其對于術后患側肩關節功能評分和肩部、前胸壁皮膚感覺[2],乃至患者的身心健康都有極大影響。鎖骨內固定鋼板位于皮下,較表淺,部分患者存在異物感,術后多數患者在一年后選擇取出內固定鋼板。但再次手術從原瘢痕切口進入,顯露及辨識皮神經困難,容易損傷皮神經[3]。人體在距胸鎖關節2.7 cm及肩鎖關節1.9 cm處可避開鎖骨上皮神經,是鋼板取出術的相對安全區[4],為了避免或降低神經損傷及增大瘢痕,臨床上逐漸將微創理念應用在鋼板取出術中,本研究基于微創理念在鎖骨做2~3個1 cm左右的小切口取出鎖骨內固定鋼板,觀察其臨床效果,現報道如下。
1 資料與方法
1.1 一般資料
選擇2017年2月—2021年2月我院收治的61例準備取出內固定材料鎖骨骨折患者。其中男33例,女28例;年齡28~69歲,平均(49.58±5.09)歲,左側鎖骨骨折35例,右側鎖骨骨折26例。納入標準:(1)一期手術時均為切開復位鋼板內固定,游離并保護好鎖骨上神經,術后骨折均順利愈合,無手術區周圍皮膚感覺障礙;(2)鎖骨骨折的鋼板內固定術后1.0~1.5年的患者;(3)對本研究知情同意。排除標準:(1)合并精神疾病或認知障礙者;(2)合并凝血障礙者;(3)合并需長期治療的慢性基礎性疾病者。
1.2 方法
根據患者所選鋼板取出術的不同,將所有患者分為觀察組(31例)和對照組(30例)。其中觀察組患者采用微創理念鎖骨上鋼板取出術,對照組患者采用傳統切口鎖骨內固定取出術,
1.2.1 傳統切口鎖骨內固定取出術[5-6]術前行B超檢查,結合術口瘢痕及體表觸診,根據鋼板在矢狀面和冠狀面上的回聲情況辨別鋼板螺釘的位置并在皮膚表面做標記。同時,按照鎖骨上神經走行,在其體表進行標注。患者取仰臥位.常規消毒鋪巾。采用臂叢神經阻滯聯合頸叢神經阻滯,首先在內固定鋼板標記端做切口,用手術刀在鋼板內側沿按原切口梭形切除瘢痕組織原切口切開皮膚,避開鎖骨上神經中間支或內側支,做2~3 cm切口,逐層切開皮下組織至骨膜,鈍性分離切口的軟組織并拉鉤牽拉。鈍性分離皮下組織及肌肉暴露鋼板一端,顯露鋼板尾端及第1、2顆螺釘部皮膚及皮下,采用螺絲刀取出兩枚螺釘后,將鋼板自皮膚外依內固定鋼板位置重疊放好,在第一個切口部用骨膜剝離器插入鋼板與骨之間撬撥鋼板,待鋼板完全松動后,用尖嘴老虎鉗取出鋼板,沖洗切口,并嚴密止血,用1號線間斷逐層縫合皮膚切口并用無菌敷料固定加壓包扎。術后避免劇烈的肩關節運動,對癥處理,7~9天拆線。
1.2.2 微創理念鎖骨上鋼板取出術 全身麻醉的患者麻醉完成后取沙灘椅位,局部麻醉的患者直接取沙灘椅位,常規消毒。選擇在距胸鎖關節2.7 cm及肩鎖關節1.9 cm處,全身麻醉及局部麻醉患者分別在鎖骨表面瘢痕皮膚下與內固定鋼板間注射局部麻醉藥物及生理鹽水,使鋼板和皮下組織間形成一間隙,根據鋼板和螺釘的布局,在鋼板兩端的體表處各做一個1.0~1.5 cm的皮膚切口,直達鋼板的表面,插入螺絲刀,螺絲刀緊貼鋼板剝離組織,利用皮膚的彈性,活動窗下逐一取出內固定螺釘。通過兩個切口,在鋼板與鎖骨骨面間插入薄窄的剝離器,松解鋼板,再通過其中一個切口拔出鋼板,取出內固定后行常規透視,證實原骨折處愈合良好,沖洗術區,全層縫合切口。若鋼板、螺釘表面有骨痂包裹,先用骨刀清理骨痂,適當延長切口進行清理,之后輕柔取出鋼板和螺釘。術后半個月內患肢避免負重。
1.3 觀察指標
手術后平均隨訪時間為3個月,比較兩組患者手術時間、出血量、切口長度、疼痛視覺模擬(visual analog scale,VAS)評分、住院時間、并發癥。
(1)疼痛評定采用VAS評分,根據患者疼痛程度分為:完全無痛:0分;輕度疼痛:1~3分;中度疼痛:4~6分;重度疼痛:≥7分。(2)術后隨訪,觀察患者有無鎖骨上神經損傷的表現:皮膚干燥,易角化脫落,出汗試驗陽性,皮膚感覺減退,包括觸覺、溫度覺及位置覺障礙,皮膚僵硬等。
1.4 統計學方法
本研究數據采用SPSS 22.0統計學軟件進行統計,計量資料以(±s)表示,采用t檢驗;計數資料用率(%)表示,采用χ2或Fisher精確概率法;檢驗水平α=0.05,P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者一般資料比較
觀察組和對照組患者的性別、年齡、骨折位置比較,差異無統計學意義(P>0.05),具有可比性。見表1。
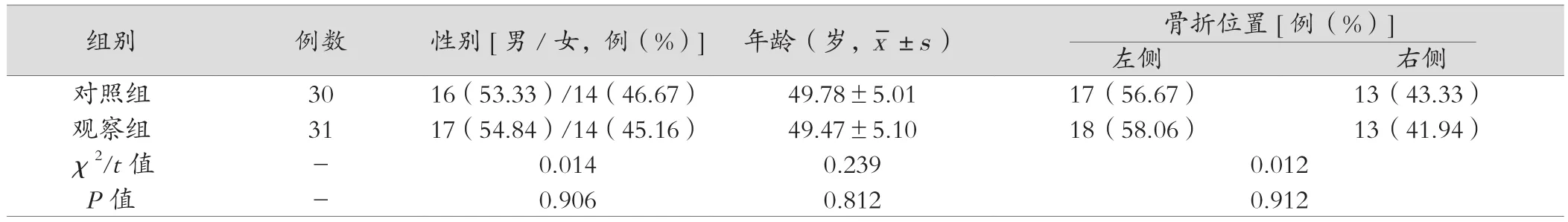
表1 護理前兩組患者一般資料比較
2.2 兩組患者術后情況比較
觀察組較對照組手術時間短、出血量少、切口長度短、VAS評分低、住院時間短,差異有統計學意義(P<0.05)。見表2。
表2 兩組患者術后情況比較 (±s)
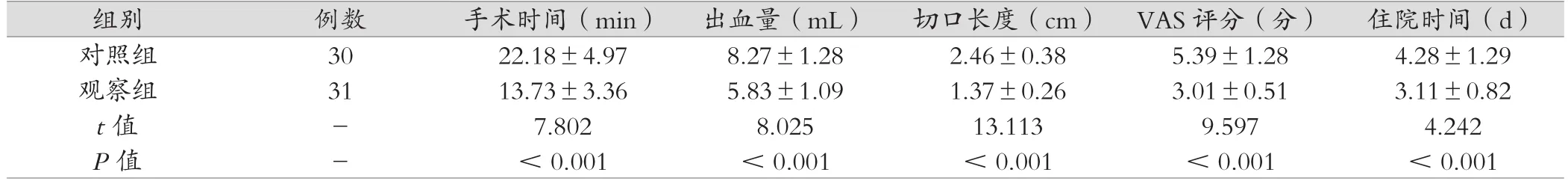
表2 兩組患者術后情況比較 (±s)
組別 例數 手術時間(min) 出血量(mL) 切口長度(cm) VAS評分(分) 住院時間(d)對照組 30 22.18±4.97 8.27±1.28 2.46±0.38 5.39±1.28 4.28±1.29觀察組 31 13.73±3.36 5.83±1.09 1.37±0.26 3.01±0.51 3.11±0.82 t 值 - 7.802 8.025 13.113 9.597 4.242 P值 - <0.001 <0.001 <0.001 <0.001 <0.001
2.3 兩組患者術后并發癥發生情況比較
觀察組患者并發癥發生率為3.23%,低于對照組的46.67%,差異有統計學意義(χ2=15.515,P<0.05)。
2.4 微創理念鎖骨上鋼板取出術典型圖片
患者女性,36歲,1年半前車禍致左鎖骨中段骨折,影像學資料見圖1A。當時行骨折切開復位鋼板內固定,內固定術后影像學資料見圖1B,術中對鎖骨上神經進行游離并保護,未遺留切口周圍皮膚感覺異常。術后1年半,骨折愈合好,患者要求取出內固定材料。患者入院后在全身麻醉下行小切口鎖骨鋼板及螺釘取出術,取出內固定材料后復查影像學資料及切口照片見圖1C、圖1D。取出的內固定材料照片見圖1E。手術過程18 min,術后切口愈合良好,未出現切口周圍皮膚感覺異常,無皮膚僵硬,肩關節活動同術前,基本正常,患者滿意度高。
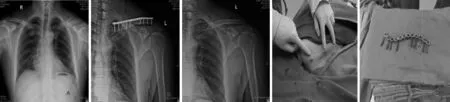
圖1 微創理念鎖骨上鋼板取出術典型圖片
3 討論
鎖骨是連接肩關節和胸骨的重要結構,是上肢的支帶骨[7],其骨折行內固定術后,鋼板位于皮下,位置較表淺,影響美觀,且部分患者存在異物感,影響患者的關節功能,因此多數患者會選擇在術后一年取出內固定鋼板。微創理念是任何疾病臨床診療過程中都應遵循的原則,其精髓是以盡可能小的創傷達到治愈疾病或緩解病痛的目的,與傳統手術方法相比,可盡量減少手術中的損害、保護機體組織、減少局部和全身的炎癥反應,使患者盡快康復,因此逐漸應用于臨床手術,目前已在脛骨、股骨骨折等[8-10]內固定取出術中應用。研究顯示微創手術剝離的軟組織較少,減少了術后感染、疼痛和并發癥,為了觀察其應用于鎖骨上鋼板取出術的術后效果,本研究比較微創理念應用于鎖骨上鋼板取出術與傳統切口鎖骨內固定取出術的臨床效果。
本研究結果顯示,觀察組較對照組手術時間短、出血量少、切口長度短、VAS評分低、住院時間短(P<0.05)。這主要是因為基于微創理念的鎖骨上鋼板取出術的術口切口小,轉變了外科手術中強調的“大切口、充分暴露”的原則,在術前通過B超引導準確定位內固定位置,因此僅用1~2 cm的切口即可保證內固定不遺留,完全取出,因組織剝離少、小,所以手術時間較常規手術時間短、出血量小,對機體組織破壞少,疼痛感隨之降低[11]。
本研究中,兩組患者的并發癥主要是神經損傷和術后感染,其中對照組并發癥發生率為46.67%,遠高于觀察組的3.23%(P<0.05),且觀察組無神經損傷。這主要是因鎖骨骨折后第一次內固定手術游離及保護了鎖骨上神經,其對患側肩關節功能評分和肩部、前胸壁皮膚感覺,乃至患者的身心健康都有極大影響,因此二次手術取出內固定也需注意保護鎖骨上神經,常規手術均從原瘢痕切口進入,因鎖骨位置表淺,大多切開皮膚后即可直達鋼板表面,但骨折患者在第一次手術愈合后骨折周圍產會生大量的骨痂并長入鋼板和螺釘之間,因此骨折愈合后取出內固定物極易損傷鎖骨上神經和皮神經[12-13]。而采用微創手術的患者在術前已B超準確定位鋼板一端位置,微創小切口取出鎖骨內固定鋼板的切口選擇在鋼板體表的兩端,可避開皮神經的解剖位置,切口只需1.0~1.5 cm,且選擇在距胸鎖關節2.7 cm及肩鎖關節1.9 cm處,可避開鎖骨上皮神經,在相對安全區進行手術操作,因此避免了神經損傷,也避免了手術區周圍皮膚感覺障礙。而微創手術創口小,感染概率低,因此術后感染概率低于傳統切口鎖骨內固定取出術。
綜上所述,對鎖骨骨折后采用基于微創理念的鎖骨上鋼板取出術可減少手術時間、出血量,縮小切口長度,降低疼痛,縮短住院時間,降低并發癥發生率,適合臨床推廣使用。

