同時性雙側乳腺癌的臨床病理學特征及預后分析
魏武杰,晏 菲,馬燕凌(通信作者)
(湖北省第三人民醫院腫瘤科 湖北 武漢 430030)
乳腺癌是女性高發的惡性腫瘤,是導致女性死亡的常見病因之一。同時性雙側乳腺癌是一種特殊類型,指兩側乳房同時獨立發生原發性乳腺癌,臨床發病率明顯低于單側乳腺癌[1]。臨床根據兩側乳腺癌發生時間不同分為同時性和異時性兩種類型,一般將兩側乳腺癌發病時間在6 個月以內的稱之為同時性雙側乳腺癌[2]。目前,臨床對同時性雙側乳腺癌的研究資料較少,治療方案也存在較大爭議。本文分析同時性雙側乳腺癌的臨床病理學特征及預后,現報道如下。
1.資料與方法
1.1 一般資料
選取2017 年1 月—2018 年1 月在我院治療的78 例同時性雙側乳腺癌患者的臨床資料,年齡24 ~79 歲,中位年齡51.3 歲,第一癌中位直徑2.4 cm,第二癌中位直徑1.5 cm,有乳腺癌家族史9 例(11.54%)。所有患者均CT、病理學、組織學檢查等確診為同時性雙側乳腺癌,雙側乳癌發病間隔≤6 個月,第一癌為腫瘤體積較大的一側乳腺癌,另一側為第二癌;臨床分期依據國際TNM 分期標準。
1.2 方法
所有患者均統計一般資料,包括年齡、乳腺癌家族史、腫瘤直徑、手術方式、腋窩淋巴結處理方式等;獲得腫瘤病理組織,行病理及組織學檢查,分析組織學類型、組織學分級、TNM 分期、雌激素受體(estrogen receptor,ER)、孕激素受體(progesterone receptor, PR)、原癌基因人類表皮生長因子受體2(protooncogene human epidermal growth factor receptor 2, HER2)表達等[3]。
1.3 觀察指標
一般資料、病理學及免疫組織化學指標,包括原灶手術方式、腋窩手術方式、病理類型、TNM 分期、組織學分級、ER、PR、HER2;隨訪3 ~5 年,進行總生存的單因素、多因素分析。
1.4 統計學方法
采用SPSS 21.0 統計軟件進行數據處理。正態分布的計量資料采用均數±標準差(± s)表示,組間比較采用t檢驗;計數資料用頻數(n)和百分比(%)表示,組間比較采用χ2檢驗,預后因素分析采用Cox 單因素和多因素分析。P<0.05 為差異有統計學意義。
2.結果
2.1 患者一般資料、病理學及免疫組織化學特點分析,見表1。
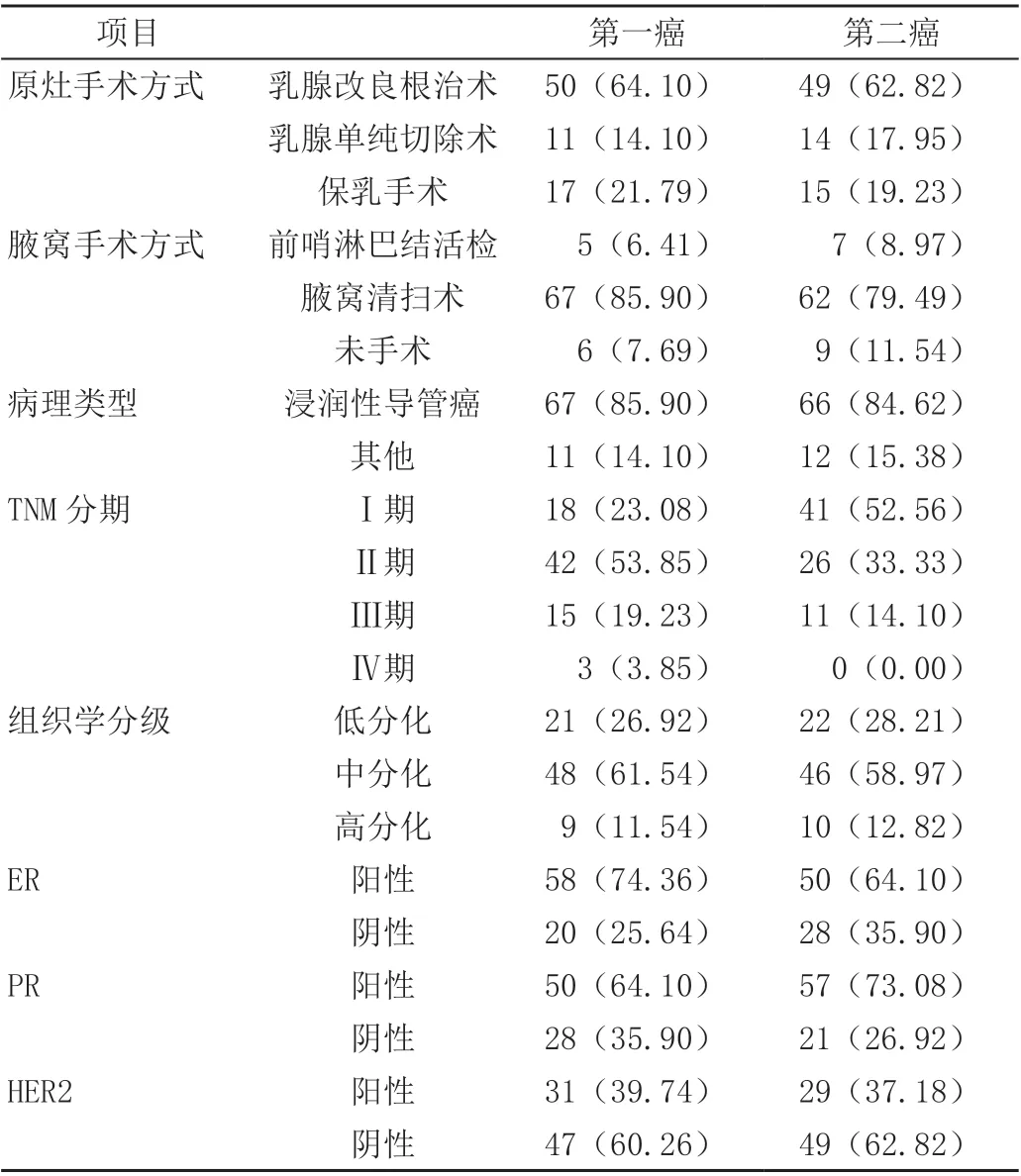
表1 所有患者一般資料、病理學及免疫組織化學特點分析[n(%)]
2.2 總生存率的單因素分析
隨訪3 ~5 年,平均生存期40.4 個月,生存72 例(92.31%)、病死6 例(7.69%),局部復發4 例,區域復發1 例,遠處轉移9 例(肺轉移5 例,骨轉移3 例,肝轉移1 例)。雙側乳腺的T 分期、N 分期及TNM 分期是影響總生存的單因素,具有預測價值(P<0.05),見表2。
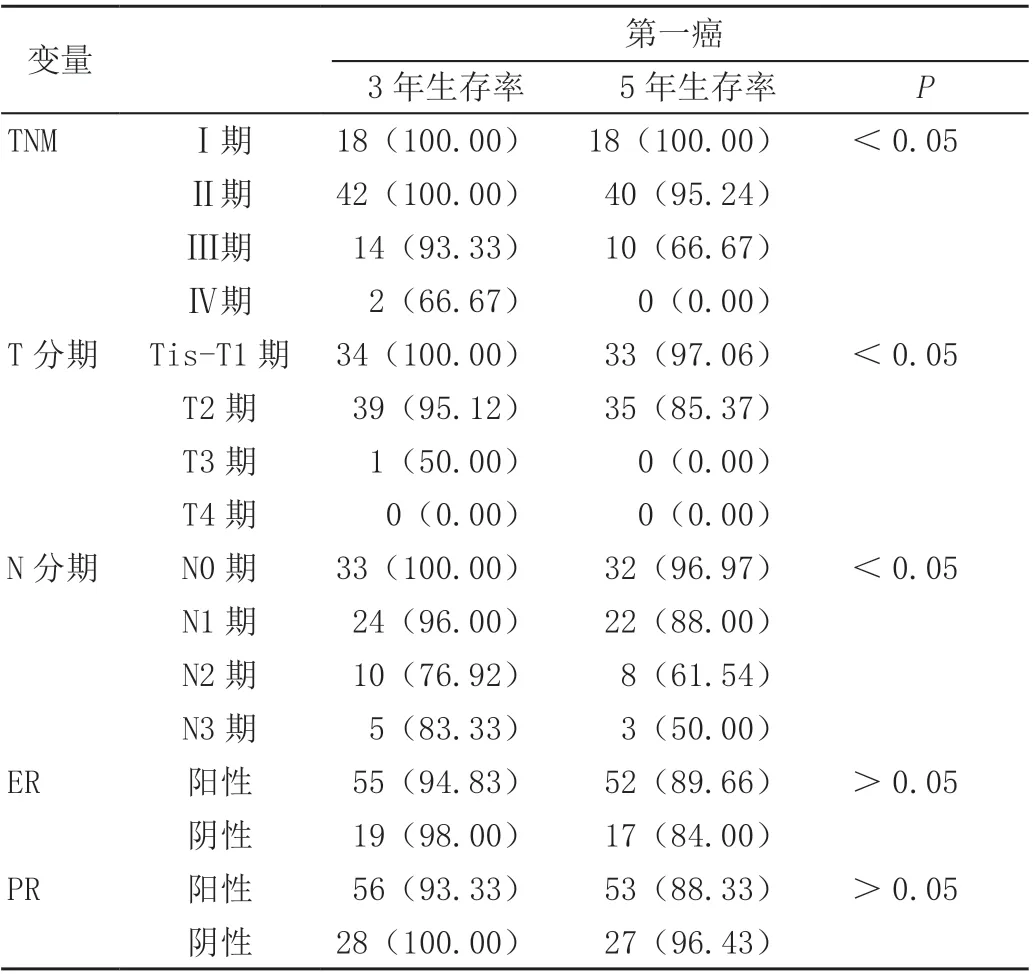
表2 總生存率的單因素分析
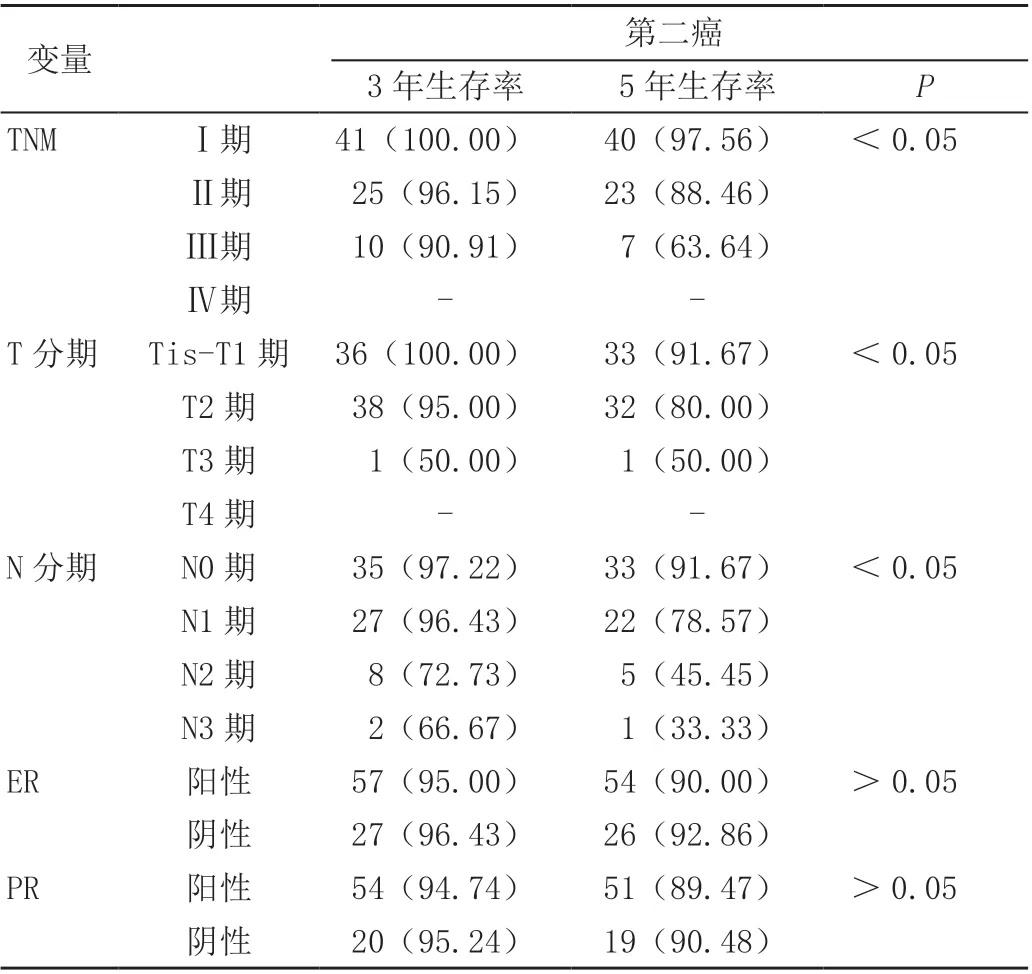
表2(續)
2.3 總生存率的多因素分析
TNM 是第一癌、第二癌預后的高危因素(P<0.05),見表3。
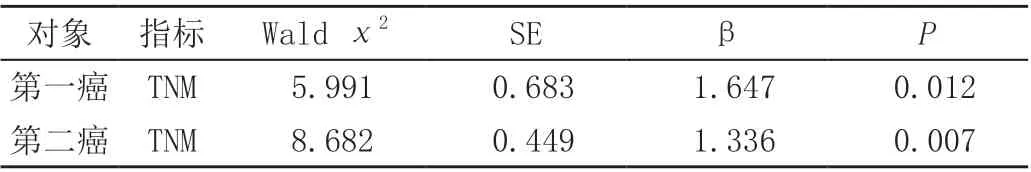
表3 總生存的多因素分析
3.討論
雙側乳腺癌是一種特殊表現類型,廣義上包括雙側原發性乳腺癌及雙側轉移性乳腺癌,一般所謂的雙側乳腺癌是指雙側原發性乳腺癌,它又分為同時性雙側癌,即兩側乳腺癌發現時間間隔在6 個月以內;延遲性雙側癌,即兩側乳腺癌發現時間間隔在7 ~2 個月以內;異時性雙側癌,即在第一側乳腺癌治療年以后發生的對側原發性乳腺癌。兩個原發性癌患病的時間間隔的計算是從首發側癌的治療日期至第二原發癌的診斷日期。目前通常把延遲性癌歸為異時性雙側癌.乳腺癌的生長速度一般較慢,但又有快有慢,在妊娠期或哺乳期生長就較迅速。腫塊也有大有小,愈小則轉移的機會也愈少,而治愈的機會則越多。乳腺癌是一種危害非常大的腫瘤病,如果不及時治療控制很有可能會出現生命危險。近年來,同時性雙側乳腺癌在臨床的發病率逐年升高,引起了臨床高度重視。本病中位發病年齡在51.3 歲,與年齡有明顯關聯,絕經前和絕經后的發病率相當,但絕經后可明顯降低乳腺癌風險,一般認為絕經是雙乳癌發病的保護性因素[4]。有乳腺癌家族史9 例(11.54%),一般認為家族遺傳史以及患者個體激素水平的相互作用,是發病的重要原因[5]。研究顯示,患者個體的基因不穩定、環境污染、外部化學物質等共同作用導致了本病的發生[6]。
第一癌一般通過臨床觸診發現,行鉬靶或超聲檢查時才發現第二癌。手術是治療同時性雙乳癌的主要方法,但手術方式的選擇存在較大爭議[7]。本研究中,乳腺改良根治術的比例最高,其次為保乳手術,乳腺單純切除術的比例較低,術后病理顯示,TNM 分期以Ⅰ~Ⅱ期為主,分化程度以中分化最多。對于腫瘤分期較早、免疫組化指標提示預后較好的患者,仍可行保乳術或乳腺單純切除術[8]。腋窩淋巴結的處理是乳腺癌手術的重點之一,腋窩淋巴結清掃是主要方法,第一癌腋窩淋巴結清掃中位數16 個,第二癌腋窩淋巴結清掃中位數為12 個,但腋窩淋巴結陽性率較低,臨床建議對腋窩淋巴結陰性者先行前哨淋巴結活檢[9-10]。
病理類型中,浸潤性導管癌占絕大多數,而其他病理類型較少。研究顯示,盡管同時性雙乳癌中浸潤性導管癌占比較大,但浸潤性小葉癌的比例有所提高,提示第一癌為小葉癌是發生第二癌的危險因素[11-12]。第一癌和第二癌在ER、PR 陽性率以及HER2 陰性率上比例相當,提示受體并非預后的獨立危險因素。第一癌和第二癌的ER、PR 陽性率較高,而HER2 陰性率較高,說明同時性雙乳癌的預后較好[13]。總生存的單因素分析顯示,雙側乳腺的T 分期、N 分期及TNM 分期是影響總生存的單因素,具有預測價值(P<0.05);而總生存的多因素分析顯示,TNM 是第一癌、第二癌預后的高危因素(P<0.05)。進一步說明TNM 分期是影響同時性雙側乳腺癌預后的關鍵因素,TNM 分期越早,預后越好,整體生存率較高[14-15]。而ER、PR 陽性率對同時性雙側乳腺癌預后的影響較小,并不是主要的危險因素。但患者體內的ER、PR 陽性激素受體含量較高,可能與腫瘤侵襲性存在一定關聯,提示同時性雙側乳腺癌的預后較好[16-17]。對于同時性雙側乳腺癌的治療與單側乳腺癌基本一致,均應在早期進行手術根治,術后視情況輔助放化療治療,一般第一癌的分期相對偏高,也是導致術后開展化療的主要原因,有助于延長患者的無病生存期以及總生存期[18]。
綜上所述,同時性雙側乳腺癌的臨床病理學特征以浸潤性導管癌、中分化、TNM Ⅰ~Ⅱ期為主,ER、PR 陽性率較高,HER2 陰性率較高,本病的總體發病率較低,預后與TNM 分期密切相關,早期診斷TNM 分期并進行針對性治療能有效改善預后,提高3 年和5 年生存率,總體來說同時性雙側乳腺癌的預后較好。

