經顱磁刺激對輕度認知障礙的療效及局部神經活動的調節*
李鐘梅 冉麗 郭志偉 蔡夢杰 母其文
(1.西南醫科大學附屬醫院放射科,四川 瀘州 646000;2.南充市中心醫院影像科,四川 南充 637000;3.成都市溫江區人民醫院放射科,四川 成都 611130)
輕度認知障礙(Mild cognitive impairment,MCI)是介于主觀認知下降與臨床癡呆之間的一種高風險認知減退狀態[1],主要特點是存在臨床客觀可測的認知功能損害,但仍具備良好的獨立生活能力[2]。據報道,我國60歲及以上的人群中MCI患病率約為15.54%[3],平均每年10%~20%的MCI患者會進展為阿爾茨海默病(Alzheimer Disease,AD)[4]。在現有的醫療條件下,尚無逆轉此類認知障礙疾病病程的特效治療方法[5]。因此,及早識別和治療MCI患者,對于預防或延緩其向AD進展至關重要[6]。重復經顱磁刺激(Repetitive transcranial magnetic stimulation,rTMS)是一種無創的神經物理刺激技術,可以調節大腦神經元興奮性[7-8],其對認知功能的改善效果已被廣泛認同[9]。右側前額葉背外側區(Dorsolateral prefrontal cortex,DLPFC)是執行控制網絡和額頂葉網絡的關鍵樞紐,并且與記憶、語言、執行和注意等重要認知領域緊密關聯[10],已成為治療認知功能的常規刺激目標。靜息態功能性磁共振成像(Resting-state functional magnetic resonance imaging,rs-fMRI)為探索大腦結構和功能的變化提供了新的機會[11],已廣泛用于AD和MCI患者的研究[12]。局部一致性(Regional homogeneity,ReHo)可用于探討給定體素與周圍相鄰體素神經活動的時間同步性,反應腦部疾病的局部異常[13]。本研究利用rs-fMRI來研究高頻rTMS對MCI患者大腦ReHo的影響,旨在探討其神經影像學機制。
1 資料與方法
1.1 一般資料 招募2017年5月~2018年12月南充市各社區的MCI患者。采用MCI的診斷標準[14]:①年齡55~85歲,患者或知情者報告認知損害。②有記憶力下降的客觀依據:記憶力測試得分低于同齡且教育相匹配正常人1.5倍標準差(Standard Deviation,SD)。③其他認知功能相對保持良好。④簡易精神狀態量表(Mini-mental state examination,MMSE):文盲≥17、小學≥20、中學及以上≥24。⑤缺血指數量表≤4分。⑥右利手。排除標準:①頭顱MRI發現明顯異常病變,如腫瘤、多發腦白質相關病灶等。②嚴重的視聽障礙不適合做量表評估者。③存在抑郁、焦慮等相關精神疾病。④存在MRI及rTMS相關禁忌證等。
1.2 實驗設計 采用隨機對照實驗方法,將所有納入的MCI受試者通過隨機數字表法進行隨機分為Sham(偽刺激)組和rTMS(真刺激)組。所有被試均不清楚刺激類型,共給予被試者為期10天的治療,分別于治療前1天、治療后當天進行相關認知量表評估及fMRI數據采集。
1.3 rTMS設備及治療參數
1.3.1 靜息態運動閾值測量 采用MagPro R30經顱磁刺激儀,MCF-B65蝶形線圈。靜息運動閾值是指患者處在安靜狀態下,給予拇短展肌對側的皮質代表區(M1區)10次單脈沖刺激中至少5次能夠誘發出波幅大于50 μV的運動誘發電位(Motor evoked potential,MEP)的最小刺激強度。MEP可通過肌電圖在相應靶點肌腱處檢測到。
1.3.2 刺激參數 rTMS線圈保持與頭皮相切,頻率為10Hz,刺激右側DLPFC區,強度為90%RMT。30個序列/天,50個脈沖/序列,序列間隔時間25 s,14 min 32 s/d,連續10天。rTMS組采用真刺激線圈,Sham組采用偽刺激線圈,兩組其余治療參數完全相同。
1.4 量表數據采集 MMSE:已廣泛用于認知功能檢查。總共30個條目,包含5個認知評估模塊。蒙特利爾認知評估量表(Montreal cognitive assessment Scale,MoCA)涵蓋8個認知評估模塊。總共3個不同版本用來測試治療效果,以排除學習效應導致的得分提高。
1.5 MRI數據采集 MRI型號為美國GE公司1.5 Tesla超導磁共振掃描儀(GE Signa HDxt)。采用8通道頭部線圈。MRI采集序列包括常規T2Flair、DWI以發現基礎病變;BOLD-fMRI采用平面回波序列進行成像,掃描參數:重復時間/回波時間:2000ms/40ms;翻轉角:90°;視野:24.0 cm×24.0 cm;圖像矩陣:64×64;圖像層數:32;層厚/間距:5.0/0.0mm;體素大小:3.75 mm×3.75 mm×5.00 mm;共采集140個時間點的圖像。
1.6 fMRI數據后處理 考慮到磁場的均勻性及受試者的適應性,刪除前5個時間點圖像。再進行預處理,包括時間校正、頭動校正、圖像標準化。剔除預處理后頭部轉動>2°,平動>3 mm,以及標準化過程中圖像有明顯拉伸、變形的被試。采用Rest軟件對標準化處理后圖像進行分析,去除BOLD信號的低頻漂移,并進行帶通濾波(濾波頻率0.01~0.08 Hz)處理,再計算每個體素及其周圍相鄰26個體素的肯德爾和諧系數。標準化處理:每個體素得到的ReHo值除以全腦均值;將得到的ReHo值圖像進行平滑濾波,提高信噪比,去除圖像中的空間信號干擾;最后對平滑后的圖像采用SPM8軟件進行統計分析。
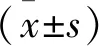
2 結果
2.1 納入被試者一般資料 本試驗開始納入符合診斷標準的MCI患者40例,兩組各20例,但部分受試者途中退出或MRI圖像質量不符合標準。最終rTMS組共納入17例,其中男性9例,女性8例,年齡(66.71±6.42)歲,文化程度中文盲、小學、初中及高中占比分別為11.8%、47.1%、41.2%、0%;Sham組12例,其中男性0例,女性12例,年齡(60.92±3.99)歲,文化程度占比分別為8.3%、8.3%、66.7%、16.7%。
2.2 兩組患者治療前后MoCA、MMSE評分比較 治療前兩組MMSE、MoCA評分比較差異無統計學意義(均P>0.05)。治療后,rTMS組MMSE及MoCA評分均顯著高于治療前(t=6.42,P=0.000;t=2.41,P=0.029);Sham組MoCA評分高于治療前(t=4.46,P=0.001),而MMSE評分比較差異無統計學意義(t=2.13,P=0.057),見表1。rTMS組治療前后MMSE改變量優于Sham組(P=0.048),而兩組間MoCA治療前后改變量比較差異無統計學意義(P=0.43),見表2。
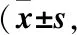
表1 兩組患者治療前后MoCA、MMSE評分比較分)Table 1 Comparison of MoCA and MMSE scores between the two groups before and after treatment
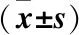
表2 rTMS組、sham組治療前后MMSE及MoCA量表評分改變量Table 2 Changes of MMSE and MoCA scale scores before and after treatment in rTMS group and Sham group
2.3 兩組治療前后ReHo結果比較 rTMS組治療后MCI患者左側頂葉、左側中央后回、左側中央前回、左側額下回、右側楔前葉、右側角回、雙側中扣帶回、雙側后扣帶回、雙側枕葉、雙側小腦等腦區的ReHo值顯著增加;左側緣上回、右側輔助運動皮層、右側額中回、右側額上回、右側顳上回、右側中央溝蓋區的ReHo值顯著降低(P未校正<0.05),見圖1。Sham組治療后其雙側額上回、右側中央前回、雙側中央后回、左側顳上回、左側緣上回、左側顳中回、雙側枕中葉、右側枕上葉的ReHo值顯著增加,右側額上回的ReHo值顯著降低(P未校正<0.05),見圖2。

圖1 rTMS組治療前后ReHo對比結果Figure 1 Comparison of ReHo before and after treatment in the rTMS group注:紅色代表rTMS治療后ReHo值大于治療前,藍色代表rTMS治療后ReHo值小于治療前

圖2 Sham組治療前后ReHo對比結果Figure 2 Comparison of ReHo before and after treatment in the Sham group注:紅色代表偽刺激治療后ReHo值大于治療前,藍色代表偽刺激治療后Reho值小于治療前
2.4 相關性分析結果 rTMS組治療后左側額下回ReHo值改變量與MMSE量表評分改變量呈顯著正相關(r=0.662,P=0.005)(圖3),其余腦區及Sham組均未發現顯著性相關結果。

圖3 左側額下回ReHo值改變量與MMSE量表評分改變量呈顯著正相關關系Figure 3 The positive correlation between the Reho changes of left inferior frontal gyrus and the alteration of MMSE
3 討論
研究[15]發現,rTMS對MCI和AD患者認知功能有有益作用,且連續5~30次rTMS的效果可持續4~12周。rTMS治療后諸多腦區ReHo值增加,主要包括左側頂葉、中央前后回、額下回,右側楔前葉、角回,雙側中扣帶回、后扣帶回、枕葉、小腦。后扣帶回、楔前葉及角回是默認網絡(Default-mode network,DMN)中的核心腦區[16],其在認知和記憶中起著至關重要的作用。有研究[17]表明,后扣帶回與情景記憶過程密切相關,在AD早期,后扣帶回的代謝就已經降低;后續研究[18]發現,MCI患者后扣帶回的神經活性與MMSE量表評分密切相關。Pan等[19]研究發現MCI患者雙側楔前葉及后扣帶回的功能活動較正常人降低,且MMSE得分與雙側楔前葉的功能活動呈正相關,以上均表明后扣帶回及楔前葉與認知功能密不可分。本研究中,rTMS組治療后MMSE及MoCA評分均顯著增高,且MMSE改變量優于sham組,表明高頻rTMS刺激MCI患者的右側DLPFC可改善其認知功能,這與前期其他研究人員的報道結果相似。理論上RMT不會使線圈下的大腦皮層發生結構變化,但卻可以刺激皮膚感覺[20];且有研究[21]發現,偽刺激能誘導紋狀體釋放多巴胺,產生安慰劑效應。本研究發現Sham組在治療后,MMSE評分提高,可能是安慰劑效應。
位于頂下小葉的角回被認為與語言工作記憶有關[22],主要包括語音材料的短時存儲和提取[23]。本研究中rTMS治療后角回ReHo值增加,表明rTMS對于認知功能是有益的,可能提示rTMS促進了語言相關工作記憶。執行控制網絡主要包括前額葉及頂葉等腦區,主要作用是啟動和調節認知控制[24]。研究[25]表明MCI患者也存在執行功能障礙;執行控制網絡與情景記憶表現具有一定的關系[26],執行功能降低可能導致認知控制能力下降,進而加重認知障礙。本研究中,rTMS治療后其頂葉及部分額葉ReHo值增加表明執行控制網絡也得到了一定的調節,從而對患者的認知康復起到了積極作用。本研究發現rTMS治療后雙側枕葉的ReHo值也升高,枕葉與視覺認知等信息處理有關。以往的研究多認為視覺認知障礙在AD患者中更加明顯,而MCI患者相對保留[27],而該區域ReHo值增加提示MCI患者的視覺認知可能也得到了一定的改善。此外,我們還發現部分腦區治療后ReHo值降低,主要有左側緣上回、右側輔助運動皮層、右側額中回、右側額上回、右側顳上回、右側中央溝蓋區,這與隆世宇等[28]研究結果相似。Zhen等[24]研究發現MCI患者左側輔助運動區的ReHo值明顯低于正常組。而本研究表明通過rTMS治療后左側緣上回及右側輔助運動區的ReHo值降低,可能是大腦間存在自我競爭機制,雙側大腦半球既相互聯系,又相互制約,間接引起了對側緣上回及輔助運動區興奮性增加,從而發揮其補償機制,促進認知功能的康復[29]。治療后右側額中回、額上回及顳上回ReHo值降低,可能與刺激時大腦神經元的狀態有關,活性程度較低的神經元更加容易受到外部刺激的影響,而過度激活的神經元則對外部刺激相對無反應甚至產生相反的結果[30]。Sham組治療之后部分腦區的ReHo值增加,這可能與安慰劑效應有關。
額葉是最復雜的腦區之一,參與記憶、執行功能等各種認知功能,MCI患者通常表現出額葉和其他大腦區域之間的異常功能連接,額葉甚至被認為是MCI的記憶處理中樞[31]。額下回也是DLPFC的一部分,研究[32]表明DLPFC與多種認知功能息息相關,如記憶、執行及命名能力等。目前關于認知障礙的rTMS研究,多采用DLPFC區作為刺激位點,且多能促進認知功能的康復。MMSE量表主要反映被試者總體認知功能,涵蓋了認知領域的多個方面。本研究相關性分析結果表明,rTMS組治療前后左側額下回ReHo值改變量與MMSE改變量呈顯著正相關(P<0.05),提示rTMS能通過提高相應腦區的功能活動來改善認知功能。
4 結論
高頻rTMS刺激右側DLPFC能夠改善MCI患者的認知功能,并可以改善認知功能相關腦區的局部神經活動,使MCI患者認知相關腦區的神經元間的活動更加同步,為rTMS治療MCI患者認知功能的有效性提供客觀依據。本研究尚存在樣本量較少等問題,有待于后期可以擴大樣本量以及行其他腦功能成像的研究。

