鈦夾標記在局部晚期胃癌腹腔鏡根治術患者中的應用效果
段濤,陳云山,劉自超
南陽醫學高等專科學校第二附屬醫院外科,河南 南陽 473000
胃癌是全球發病率較高的惡性腫瘤,病死率較高[1]。相關研究顯示,近年來,中國胃癌的發病率及病死率均高于全球平均水平,嚴重威脅中國居民的生命健康[2]。早期胃癌臨床癥狀不明顯,臨床確診時,多已進展至晚期,極易發生腫瘤細胞轉移,治療效果較差[3]。近年來,手術是晚期胃癌的常用治療方法,但常規手術的創傷較大,治療效果和預后均不理想[4]。腹腔鏡手術主要通過術者的肉眼觀察定位病變部位,若病變局限在黏膜層、肌層,而漿膜面外觀未改變,會明顯增加手術難度,影響手術醫師的操作,延長手術時間,威脅患者的生命安全[5]。鈦夾標記通過定位病灶,對術前規劃及病灶位置的判斷發揮指導作用[6]。本研究探討鈦夾標記在局部晚期胃癌腹腔鏡根治術患者中的應用效果,現報道如下。
1 資料與方法
1.1 一般資料
選取2018年3月至2021年1月南陽醫學高等專科學校第二附屬醫院收治的局部晚期胃癌患者。納入標準:①符合胃癌的相關診斷標準[7];②術前未接受過化療;③無腹部手術史。排除標準:①合并嚴重的心臟疾病;②存在手術禁忌證,難以忍受手術;③病歷資料不完整;④TNM分期為Ⅱ~Ⅲc期。依據納入和排除標準,本研究共納入230例局部晚期胃癌患者,依據手術方式分為腹腔鏡組和聯合組,每組115例,腹腔鏡組患者給予腹腔鏡胃癌根治術治療,聯合組患者給予腹腔鏡胃癌根治術聯合鈦夾標記。腹腔鏡組中男58例,女57例;年齡58~76歲,平均(67.32±5.92)歲,病理類型:中高分化腺癌29例,低分化腺癌30例,黏液腺癌24例,印戒細胞癌32例;TNM分期:Ⅱ期41例,Ⅲa/Ⅲb期50例,Ⅲc期24例。聯合組中男57例,女58例;年齡57~75歲,平均(66.89±6.16)歲,病理類型:中高分化腺癌27例,低分化腺癌31例,黏液腺癌27例,印戒細胞癌30例;TNM分期:Ⅱ期37例,Ⅲa/Ⅲb期52例,Ⅲc期26例。兩組患者性別、年齡、病理類型和TNM分期比較,差異均無統計學意義(P>0.05),具有可比性。本研究經醫院倫理委員會批準通過,所有患者均知情同意并簽署知情同意書。
1.2 手術方法
所有患者術前給予氣管插管全身麻醉,手術全程使用心電監護儀,治療前觀察病灶位置。腹腔鏡組患者給予腹腔鏡胃癌根治術治療,患者仰臥位,以5孔法明確腫瘤位置后切除,于臍部穿刺第一孔后,置入腹腔鏡鏡頭,手術過程中關注患者氣腹情況,維持 15 mmHg(1 mmHg=0.133 kPa),同時將4個穿刺套管分別放置于左、右、上、中腹位置,然后放置操作器械,通過腹腔鏡明確病灶情況后,根據患者情況切除腫瘤組織。聯合組患者給予腹腔鏡胃癌根治術聯合鈦夾標記,腹腔鏡根治術操作過程同腹腔鏡組,鈦夾標記方法:首先連接尼龍繩在鈦夾兩臂,于透明帽內放置鈦夾,再次進鏡,通過鈦夾固定病灶近竇側處黏膜下層,以另外的鈦夾固定于胃大彎側,通過尼龍繩固定,暴露黏膜下層,完整切除腫瘤后處理創面,通過鈦夾夾閉肌層損傷,若病灶較大,則通過放置鼻胃管達到減壓效果。(圖 1)
圖1 鈦夾標記應用圖
1.3 觀察指標和評價標準
①比較兩組患者的手術相關指標,包括術中出血量、手術時間、住院時間、首次進食時間,由高級別腫瘤外科主任醫師進行評估。②術前、術后2周、術后2個月,采用消化系統疾病生存質量指數量表(gastrointestinal quality of life index,GLQI)[8]評估兩組患者的生活質量,總分為100分,評分越低表明生活質量越差。③由醫護人員記錄兩組患者的自主活動時間,交于醫師進行分析并比較。④術后1、5天,比較兩組患者的術后疼痛程度,采用視覺模擬評分法(visual analogue scale,VAS)[9]評估,總分10分,0分代表無疼痛,10分代表強烈的疼痛。術后連續評估5天,以排除臨床使用止痛藥物所產生的干擾,每天早晨評估1次,患者根據前一天的總體疼痛情況進行評分。⑤手術過程中使用的鎮靜劑為鹽酸羥考酮,記錄其使用劑量。⑥比較兩組患者術后1個月內的并發癥發生情況,包括腹腔出血、腸粘連、深靜脈血栓。
1.4 統計學方法
采用SPSS 22.0軟件對所有數據進行統計分析,計數資料以例數和率(%)表示,組間比較采用χ2檢驗;計量資料以均數±標準差(±s)表示,組間比較采用t檢驗;以P<0.05為差異有統計學意義。
2 結果
2.1 手術相關指標的比較
兩組患者手術時間比較,差異無統計學意義(P>0.05),聯合組患者術中出血量明顯少于腹腔鏡組,首次進食時間、住院時間均明顯短于腹腔鏡組,差異均有統計學意義(P<0.01)。(表1)
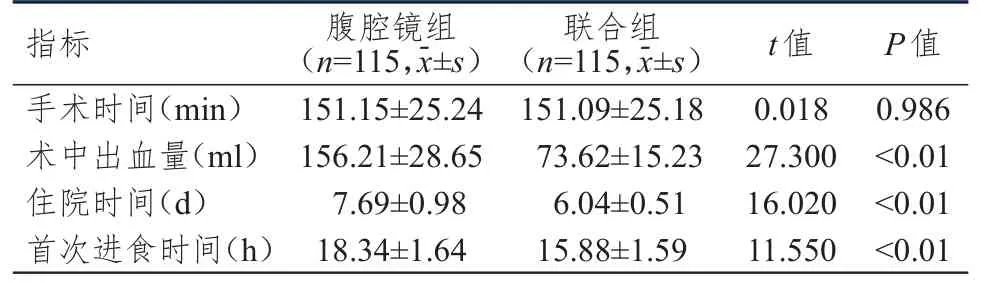
表1 兩組患者手術相關指標的比較
2.2 生活質量的比較
術前,兩組患者GLQI量表評分比較,差異無統計學意義(P>0.05)。術后2周、2個月,聯合組患者GLQI量表評分均明顯高于腹腔鏡組,差異均有統計學意義(P<0.01)。(表2)
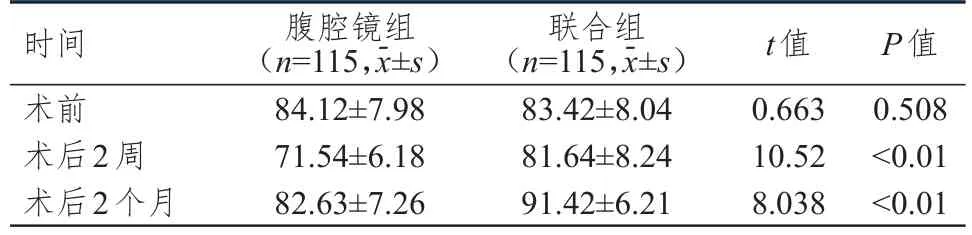
表2 手術前后兩組患者GLQI量表評分的比較
2.3 自主活動時間的比較
聯合組患者的自主活動時間為(184.59±36.26)min,明顯長于腹腔鏡組患者的(146.35±21.64)min,差異有統計學意義(P<0.01)。
2.4 疼痛程度及鎮痛劑使用量的比較
術后1、5天,聯合組患者VAS評分均明顯低于腹腔鏡組,差異均有統計學意義(P<0.01)(表3)。聯合組患者鎮痛劑使用量為(2.75±0.84)mg,明顯低于腹腔鏡組患者的(4.21±1.32)mg,差異有統計學意義(t=10.007,P<0.01)。

表3 術后不同時間兩組患者VAS評分的比較
2.5 并發癥發生情況的比較
聯合組發生腹腔出血1例、腸粘連1例、深靜脈血栓2例,并發癥總發生率為3.48%(4/115);腹腔鏡組發生腹腔出血5例、腸粘連3例、深靜脈血栓5例,并發癥總發生率為11.30%(13/115);聯合組患者并發癥總發生率低于腹腔鏡組,差異有統計學意義(χ2=5.145,P=0.023)。
3 討論
晚期胃癌在臨床較為常見,部分患者確診時已處于晚期,病死率較高[10]。臨床較為常見的局部晚期胃癌治療方式為開腹手術及腹腔鏡胃癌根治術,但均會給患者帶來不同程度的影響,目前,局部晚期胃癌的治療成為醫學研究領域的重點難點[11]。常規開腹手術的創傷較大、輸血量和手術時間無法確定、切口感染風險較高[12]。近年來,腹腔鏡手術已廣泛應用于臨床[13]。金屬鈦夾常用于消化道出血的止血治療中,但也常用于病灶標記,使病灶明顯暴露,更容易切除[14]。金屬鈦夾具有質量輕、體積較小的特點,通過機械鉗夾可以將鈦夾裝配至內鏡前端,配合內鏡準確到達鉗夾部位,由于鈦夾的密度高不透射線,能夠明顯地顯現在CT影像上[15-16]。
腹腔鏡胃癌根治術具有創傷小、住院時間短、瘢痕小、并發癥少的優勢,術后生活質量較好。隨著中國居民生活質量明顯升高,胃癌患者對生活質量的要求也逐漸升高,腸胃科醫師需選擇合適的消化道重建方式[17-18]。本研究結果顯示,局部晚期胃癌患者腹腔鏡根治術中應用鈦夾標記,患者的術中出血量較少,首次進食時間、住院時間均較短,生活質量較高,自主活動時間較長,表明應用腹腔鏡胃癌根治術聯合鈦夾標記,能夠有效改善患者的手術相關指標、生活質量,延長自主活動時間。
手術創傷可導致患者疼痛明顯,且術后患者體內殘留二氧化碳氣體,易刺激機體產生應激反應,嚴重者甚至會出現全身應激反應,嚴重威脅患者的免疫功能[19]。因此,需選擇能夠最大程度上減輕疼痛程度的手術方式,以降低不良反應發生率,改善免疫功能,從而促進術后恢復,使其更早下床活動,達到快速恢復的目的[20]。本研究結果顯示,觀察組患者給予腹腔鏡胃癌根治術聯合鈦夾標記,晚期局部胃癌患者的VAS評分、鎮痛劑使用量、術后并發癥發生率均較低,表明腹腔鏡胃癌根治術聯合鈦夾標記可減輕疼痛程度,改善鎮痛劑使用量并降低術后并發癥發生率,效果顯著。
綜上所述,腹腔鏡胃癌根治術聯合鈦夾標記可以有效改善局部晚期胃癌患者的手術相關指標、生活質量,減少鎮痛劑使用量和并發癥發生率。

