聲帶運動不良在全麻氣管插管患者手術后的發生情況及影響因素分析
劉 帥
山東省單縣海吉亞醫院 274300
隨著近年來外科手術以及麻醉技術的日益發展、完善,全麻氣管插管在臨床上得以廣泛應用,屬于外科臨床常見麻醉方式[1]。然而,在實際工作中發現,少數患者在術后出現不同程度的聲帶運動不良,主要臨床表現包括持續性聲音嘶啞、吞咽疼痛以及飲水嗆咳等。若術后可對其進行早期準確的診斷并開展針對性處理,可有效改善患者的預后,為其術后康復創造有利條件。鑒于此,本文通過探究全麻氣管插管患者手術后聲帶運動不良的發生情況并分析其相關影響因素,以期為全麻氣管插管患者手術后聲帶運動不良的防治提供參考依據,現報道如下。
1 資料與方法
1.1 一般資料 回顧性分析2015年2月—2020年2月于我院接受全麻氣管插管后出現聲帶運動不良的43例患者,作為運動不良組。另取同期于我院接受全麻氣管插管后未出現聲帶運動不良的50例患者作為對照組。納入標準:(1)所有受試者均接受全麻氣管插管手術治療;(2)均為成年人,男女不限;(3)無臨床病歷資料的缺失。排除標準:(1)接受聲帶息肉、喉癌以及下咽癌等咽喉部手術治療者;(2)意識障礙或合并精神疾病者;(3)研究期間因各種原因退出或失訪者。所選患者均簽署知情同意書,醫院倫理委員會獲悉并核準。
1.2 方法 (1)一般資料采集:通過醫院自制的一般資料調查表完成對所有受試者一般資料的統計、記錄,主要內容涵蓋下述幾項:①年齡;②性別;③BMI;④吸煙史;⑤飲酒史;⑥受教育年限。(2)手術情況:主要是借助醫院的病歷系統進行相關資料的采集,包括手術及插管持續時間≥3h、困難插管、手術類型以及環杓關節脫位。
1.3 觀察指標 比較兩組的一般資料(涵蓋年齡、性別、BMI、吸煙史、飲酒史、受教育年限)以及手術情況(涵蓋手術及插管持續時間、困難插管、手術類型以及環杓關節脫位)。

2 結果
2.1 兩組基線資料對比 運動不良組年齡≥60歲例數占比高于對照組(P<0.05);而兩組性別、BMI、吸煙史、飲酒史以及受教育年限對比差異均不明顯(均P>0.05)。見表1。
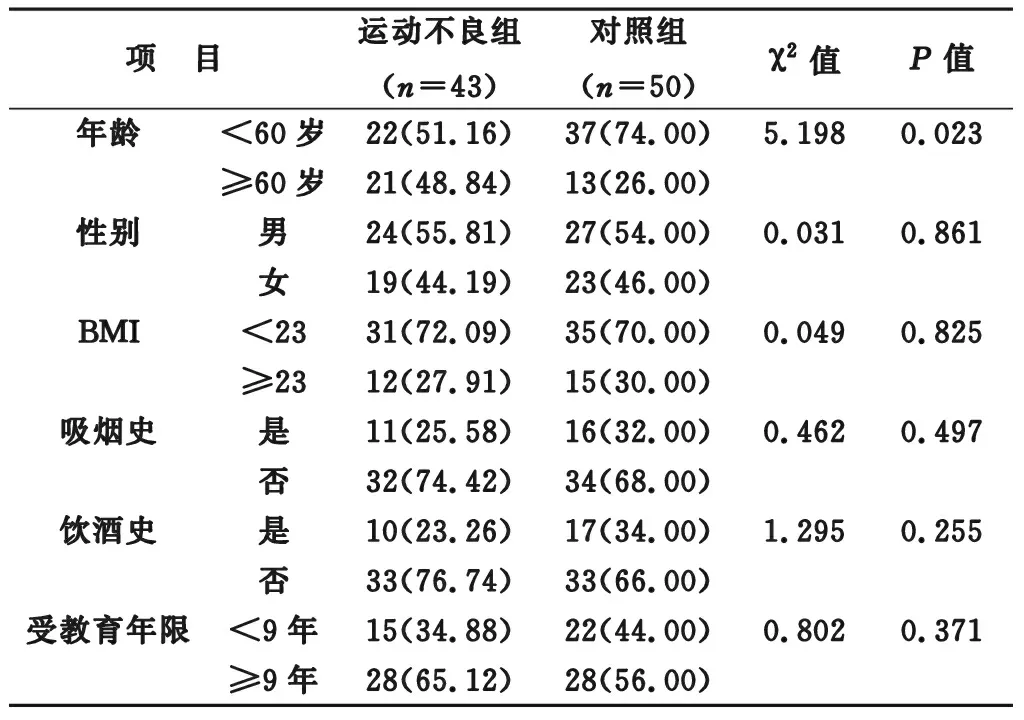
表1 兩組基線資料對比[n(%)]
2.2 兩組手術情況對比 運動不良組手術及插管持續時間≥3h、困難插管、環杓關節脫位例數占比均高于對照組(均P<0.05);兩組手術類型對比差異不明顯(P>0.05)。見表2。
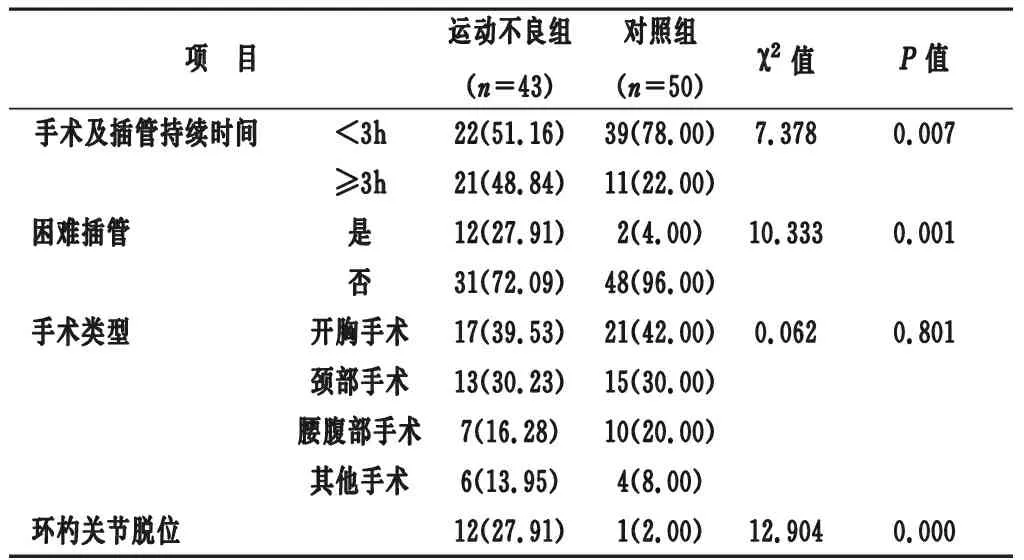
表2 兩組手術情況對比[n(%)]
2.3 全麻氣管插管患者手術后聲帶運動不良影響因素的多因素Logistic回歸分析 經多因素Logistic回歸分析可得:全麻氣管插管患者手術后聲帶運動不良的獨立危險因素包括年齡≥60歲、手術及插管持續時間≥3h、困難插管以及環杓關節脫位(均OR>1,P<0.05)。見表3。
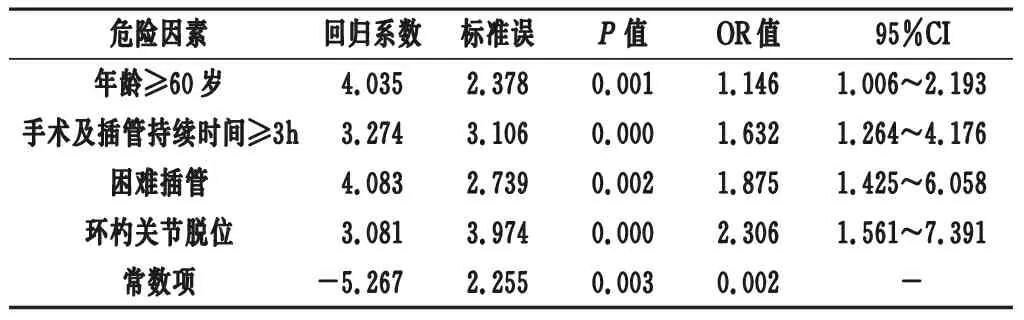
表3 全麻氣管插管患者手術后聲帶運動不良影響因素的多因素Logistic回歸分析
3 討論
喉運動障礙會引起聲音嘶啞、飲水嗆咳以及呼吸困難等一系列喉功能異常,進一步對患者的日常生活以及人際交往產生嚴重影響,病情嚴重者甚至有死亡的風險[2-3]。其中全麻氣管插管患者術后具有一定的聲帶運動不良風險,從而可能對患者的術后康復造成不利影響,已受到臨床廣大醫務工作者及患者的共同關注。關于聲帶運動不良的原因,目前主要分析可能和神經損傷、關節運動異常以及神經肌接頭處病變等有關,且以喉返神經麻痹以及環杓關節運動障礙最為常見[4]。常規喉肌電圖是臨床上用以初步定性篩查聲帶活動不良的重要手段,但效果并不十分顯著。因此,如何有效防治全麻氣管插管術后聲帶運動不良在改善患者預后中極其重要。盡管全麻氣管插管術后聲帶運動不良患者經積極治療后普遍預后較佳,但聲帶運動不良的發生以及進一步診治可能會對患者的身心產生不同程度的影響,如何有效避免其發生顯得尤為重要,亦是目前臨床研究的熱點之一。
本文結果顯示,全麻氣管插管患者手術后聲帶運動不良的獨立危險因素包括年齡≥60歲、手術及插管持續時間≥3h、困難插管以及環杓關節脫位。即隨著年齡的增長、手術及插管持續時間的延長,困難插管以及環杓關節脫位的發生,全麻氣管插管患者手術后聲帶運動不良發生風險增加。原因可能為隨著年齡的增長,患者機體免疫力以及抵抗力隨之下降,手術耐受性亦有所降低,加之患者普遍合并一種或多種基礎疾病,繼而可能增加手術的難度,進一步對患者造成不同程度的損害,最終增加患者手術后聲帶運動不良的概率[5]。此外,隨著手術及插管持續時間的延長,相應導致了麻醉插管壓迫聲門下喉返神經的時間增加,進一步導致其損傷的發生風險增大,最終引發聲帶運動不良[6]。困難插管患者往往需接受反復插管,繼而可能出現喉返神經及氣道損傷,進一步增加聲帶運動不良的風險。環杓關節脫位作為聲帶運動不良的主要原因,目前已在國內外相關研究中得以佐證,且Rubin等[7]的研究報道指出,所有聲帶運動不良的患者均應考慮杓狀軟骨脫位診斷情況。故此,在臨床實際工作中應重視上述影響因素,把握準確的插管體位以及規范操作,完善麻醉相關管理,盡量縮短插管以及手術時間。特別重視年齡較大的患者,并制定針對性的護理干預措施,以達到降低聲帶運動不良發生率的目的。然而,本研究尚存在一定的不足之處,如糖尿病患者屬于環杓關節脫位的好發人群之一,同時,插管本身操作以及手術損傷喉返神經或迷走神經等亦可能引發環杓關節脫位,而本研究并未對相關環杓關節脫位患者的原因加以區分對比,從而可能導致研究結果發生偏倚。因此,在今后的研究中需增大樣本量,開展多中心對照試驗,繼而獲取更為準確、可靠的數據。
總之,全麻氣管插管患者手術后聲帶運動不良的影響因素包括年齡、手術及插管持續時間、困難插管和環杓關節脫位,即隨著年齡的增長、手術及插管持續時間的延長、困難插管和環杓關節脫位的發生,聲帶運動不良風險增加。

