11例新生兒先天性氣管狹窄臨床分析
張婷, 李鑫, 李明, 譚力, 王霖, 葉冬梅
先天性氣管狹窄(congenital tracheal stenosis,CTS)是新生兒少見疾病,發病原因目前尚不完全清楚,遺傳因素或胚胎發育的4~8周孕母受多種因素影響,均可能導致胚胎期咽氣管發育障礙。由于空氣流量與所通過的支氣管腔半徑大致成反比關系,因此輕微的壓迫也可能導致氣道變窄,年齡越小這種通氣影響越明顯,嚴重危害兒童尤其是小齡嬰幼兒的健康[1]。本文探討11例CTS的臨床表現、治療及隨訪,旨在加深對CTS的認識,為臨床工作提供參考。
1 對象與方法
1.1 對象 我院2016年7月至2019年10月共收治CTS 11例,均診斷為新生兒肺炎、CTS等。
1.2 方法 收集該11例CTS病例的臨床資料,包括臨床表現、氣管鏡及影像學結果、治療及住院時間、隨訪等。所有病例診斷治療及檢查均簽署知情同意書,符合《赫爾辛基宣言》的倫理要求。
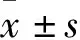
2 結果
2.1 一般資料 我院共收治CTS 11例,其中男8例,女3例,男女之比為8∶3;足月兒8例,早產兒3例;孕周32+5~41+4周,平均(264.7±21.0)d;出生體質量1 600~3 850 g,平均(2 722.0±691.2)g;住院時年齡0~27 d,平均(13.5±10.5)d;住院時間5~27 d,平均(15.7±1.8)d。氣管狹窄確診方法:纖維支氣管鏡6例,胸部CT(含氣道重建)5例。狹窄部位:主支氣管4例,右側支氣管4例,左側氣管狹窄3例(見圖1)。

圖1 肺部CT三維重建
2.2 臨床特點
2.2.1 主訴 除1例因出生后肛門閉鎖2 h收住院外,余均因氣促、青紫及呼吸困難就診。
2.2.2 體征 10例患兒均不同程度地青紫,入院呼吸頻率(58.6±8.7)次/分,5例聞及肺部啰音,8例患兒心前區聞及Ⅱ~Ⅳ級雜音,入院心率(139.1±20.3)次/分。
2.2.3 伴發畸形 10例患兒均伴有其他1~3個部位發育異常,其中喉軟化6例,動脈導管未閉6例,房間隔缺損5例,室間隔缺損1例,巨結腸1例,主動脈縮窄1例,皮膚血管瘤1例,肛門閉鎖1例。1例為多發復雜畸形:動脈導管未閉伴動脈瘤、先天性多囊腎、胸廓畸形、肺發育不良、房間隔缺損、肺動脈高壓。
2.2.4 重要陽性輔助檢查(不含氣管狹窄及相關畸形結果) (1)CT:肺部彌漫性炎性滲出3例,肺實變2例,胸腔積液2例,顱內出血2例。(2)痰培養:多重耐藥的肺炎克雷伯菌1例。
2.2.5 主要治療
2.2.5.1 氧療 所有病例均予以吸氧處理,其中7例予以呼吸機輔助呼吸,1例為高流量吸氧,1例為頭罩吸氧,2例為鼻導管吸氧。
2.2.5.2 抗感染 所有病例均予以抗生素抗感染治療,其中4例為聯合用藥:美羅培南+萬古霉素1例,美羅培南+氟康唑1例,阿莫西林克拉維酸鉀+頭孢哌酮舒巴坦1例,紅霉素+頭孢他啶1例,余為單用三代頭孢藥物抗感染治療。
2.2.5.3 其他 4例患兒伴有心功能不全,分別予以多巴胺、地高辛、西地蘭處理。1例呼吸暫停予以枸櫞酸咖啡因注射液處理。
2.3 隨訪 4例簽字出院,其中2例短期死亡,2例失訪。7例臨床治愈出院,其中3例失訪,4例患兒出院后反復呼吸道感染,其中1例4次因重癥肺炎伴肺部固定濕啰音收住我院PICU。
3 討論
CTS是一種罕見的危及生命的氣道畸形。在1941年,首先由Wolman[2]報道,其病因及機制尚不明確,在氣道發育過程中,任何障礙和停頓均可造成氣道畸形。氣管狹窄患兒常合并有其他系統畸形,如先天性心臟病、喉、氣管軟化等。氣管狹窄也可由周圍組織壓迫[3-4]。氣管變窄影響呼吸道的防御及生理功能。反復呼吸道感染及喘鳴是最常見的氣道狹窄的顯性癥狀。其臨床癥狀的輕重取決于管腔狹窄程度和是否合并其他畸形。典型的氣管狹窄病例在出生后即呈現程度輕重不等的阻塞性呼吸困難。一旦肺部感染患兒多有肺部感染遷延不愈、氣道高反應性或合并肺不張、常規內科治療困難等表現[1]。部分患兒可有固定肺部體征或反復狹窄部位感染。如果狹窄程度不重,可到青春期甚至成年以后才表現出臨床癥狀[5]。我院該11例新生兒氣管狹窄,多以青紫及呼吸困難為主訴就診,檢查發現氣管狹窄部位以主支氣管和右側支氣管為主,同時多伴有不同部位的發育異常(以心血管及喉軟化為主)。其中7例采用了呼吸機輔助通氣治療,4例伴隨心功能不全,肺部影像學表現突出,住院時間長達(15.7±1.8)d,同時未失訪的4例,出院均出現反復呼吸道感染,其中1例多次因重癥肺炎住院治療,均符合上述理論,但由于經濟等因素,所有患兒均未完善基因測序等進一步檢查,不能提供更多的臨床信息,較為遺憾。
至今多種臨床手段被用于診斷CTS,既往全身麻醉下硬支氣管鏡檢查是診斷CTS的金標準,但硬支氣管鏡通常需要在全身麻醉下進行,并可能損傷氣管黏膜,引起水腫、炎癥反應最終導致肉芽增生,加重氣管狹窄,因而臨床使用受限[6]。較硬支氣管鏡而言,纖維支氣管鏡管徑更細,并有一定的彎曲能力,成為臨床應用最為廣泛的診斷工具。隨著影像學發展,X線氣管斷層攝片可發現狹窄氣管,頸胸部CT可清晰顯示氣道病變腔內、管壁及周圍受累情況,測量狹窄斷長度及寬度,尤其是可以了解內窺鏡無法直接探查的狹窄后氣道及遠端氣道[7]。目前,上海兒童醫院中心對氣管狹窄采用CT排查,再由纖維支氣管鏡檢查進行確診作為診療常規,并取得了較好的成效,值得推廣[6]。
CTS的特征是氣管管腔變窄,Cantrell和Guild[8]根據解剖學標準將CTS分為三種類型:廣泛性狹窄、漏斗狀狹窄和節段性狹窄。開始了外科醫生手術治療CTS的時代。在2003年,基于患者臨床表現和合并畸形,Antón-Pacheco等[9]提出了臨床分型,對內科醫生對氣管狹窄的患兒病情判斷、分類提供了依據。CTS的治療需對患兒臨床癥狀嚴重程度、氣管狹窄范圍、年齡等因素綜合分析。一般來說,如果患者無癥狀,首選非保守治療。段雷雷[10]在探索先天性心臟病合并氣管狹窄的診斷和治療中發現絕大多數先天性心臟病合并道狹窄的保守治療策略是安全有效的,在心、肺調整穩定后,經保守治療仍反復脫機困難者應考慮支架或外科治療。對于短節段狹窄,節段切除和吻合是最直接的方法,而對于長節段狹窄,Slide是最有效的方法[11]。據統計,目前CTS手術治療后長期存活率超過88%,并推薦作Slide為CTS癥狀患者的首選治療方法[12-13]。也有報道氣管支架有望成為一種更可行的輔助治療方法,尤其是利用生物可吸收材料和三維打印機衍生設備,可用于設計特定患者的氣道支架[14-15],使治療更有針對性,但目前研究較少。
綜上所述,臨床上對于不明原因青紫的新生兒,應高度警惕有無氣管狹窄的可能。纖維支氣管鏡和影像學檢查對CTS的診斷均有重要意義[16]。無癥狀患兒多采取保守治療,而手術治療癥狀明顯的CTS已成為共識,氣管支架等介入治療經驗相關較少,但前景廣闊。

