腹腔鏡肝切除術治療原發性肝癌患者應用氫嗎啡酮聯合納布啡靜脈自控鎮痛控制疼痛作用研究*
孫 浩,曹 麗,曹 林,龍 云
原發性肝癌(primary liver cancer,PLC)是肝細胞或肝內膽管上皮細胞發生的惡性腫瘤。根據組織學來源及其特點分為肝細胞癌、膽管細胞癌和兼有前兩者的混合細胞癌[1]。全球PLC發病率呈增長趨勢[2]。目前,肝癌已成為我國四大常見的惡性腫瘤之一[3],嚴重威脅人類的健康和生命。自1995年,腹腔鏡肝切除術(laparoscopic hepatectomy,LH)首次應用于肝癌外科治療后,已取得了良好的效果[4]。LH越來越被廣泛應用于臨床,但創傷性手術引起的術后疼痛是目前臨床亟待解決的熱點和難點問題。術后鎮痛指南推薦用藥多為阿片類藥物,如臨床常見的舒芬太尼,在發揮鎮痛作用的同時,可能會對患者的呼吸系統、心血管系統、胃腸道、神經內分泌和免疫系統造成負面的影響[5]。與舒芬太尼比,氫嗎啡酮鎮痛效果好、不良反應輕,在國內外已被廣泛應用于各種類型疼痛的治療[6]。鹽酸納布啡是一種強效嗎啡類中樞鎮痛劑,可以與機體μ、κ和δ受體結合,激動κ受體,產生顯著的中樞鎮痛和鎮靜作用[7]。本研究探討了應用氫嗎啡酮聯合納布啡于LH后靜脈自控鎮痛(patient controlled intravenous analgesia,PCIA)對臨床康復的影響,現報道如下。
1 資料與方法
1.1 一般資料 2018年1月~2021年1月我院收治的PLC患者104例,男性76例,女性28例;年齡為40~65歲,平均年齡為(52.5±6.3)歲;體質指數(body mass index,BMI)為19.1~25.6 kg/m2,平均為(22.4±1.6)kg/m2。符合《原發性肝癌規范化病理診斷指南(2015年版)》的標準[8],其中肝細胞癌89例,膽管細胞癌15例;ASA分級為Ⅰ級61例,Ⅱ級43例。排除標準:存在精神障礙性疾病、嚴重的心、腦、肝、腎功能障礙、既往有腹部手術史或對本研究應用藥物過敏者。采用隨機數字表法將患者分為觀察組和對照組,每組52例,兩組基線資料比較無顯著性差異(P>0.05),具有可比性。患者簽署知情同意術,本研究通過我院醫學倫理委員會批準。
1.2 PCIA治療 兩組患者均接受LH術,術后均采取PCIA持續鎮痛48 h。在對照組,給予枸櫞酸舒芬太尼注射液(宜昌人福藥業有限責任公司,國藥準字H20054171)100 μg和鹽酸納布啡注射液(宜昌人福藥業有限責任公司,國藥準字H20130127)40mg,加入生理鹽水溶液100 mL,使用鎮痛泵持續泵入;在觀察組,給予鹽酸氫嗎啡酮注射液(宜昌人福藥業有限責任公司,國藥準字H20120100)10 mg和鹽酸納布啡注射液40 mg,加入生理鹽水100 mL,使用鎮痛泵持續泵入。單次給予0.5 mL,鎮痛泵輸注速率為1 mL.h-1,鎖定時間為10 min。
1.3 疼痛程度評估 采用疼痛視覺模擬評分[9](visual analogue scale,VAS)評價術后疼痛程度。在紙上劃一條10 cm的橫線,計分為0~10分,讓患者根據自我感覺的疼痛程度在橫線上劃一記號,“0”分表示無痛,“10”分代表難以忍受的最劇烈的疼痛。臨床評定以“0~2”分為“優”,“3~5”分為“良”,“6~8”分為 “尚可”,>“8”分為“差”。咳嗽或翻身時檢測VAS評分記為動態VAS評分,患者在無任何動作的靜息狀態下的評分記為靜態VAS評分。
1.4 肝功能指標檢測 使用7060型全自動生化分析儀檢測血生化指標。
1.5 外周血淋巴細胞亞群檢測 使用BD FACSCantoⅡ型流式細胞儀檢測外周血T細胞亞群,即CD3+細胞、CD4+細胞、CD8+細胞、B細胞和NK細胞百分比。
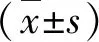
2 結果
2.1 兩組術后疼痛程度比較 在術后24 h和72 h,觀察組靜態和動態VAS均顯著低于對照組(P<0.05,表1)。
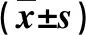
表1 兩組術后疼痛程度評分比較
2.2 兩組肝功能指標比較 術前術后,兩組血清肝功能指標均無顯著性差異(P>0.05,表2)。
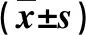
表2 兩組肝功能指標比較
2.3 兩組外周血淋巴細胞亞群比較 在術前和術后7 d,兩組外周血CD3+細胞、CD4+細胞、CD8+細胞和NK細胞百分比均無顯著性差異(P>0.05,表3)。
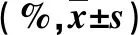
表3 兩組外周血淋巴細胞亞群比較
3 討論
PLC是臨床最常見的惡性腫瘤之一,高發于東南沿海地區,好發于40歲~50歲男性,其中肝細胞癌占比約為85%~90%[10]。在我國,感染肝炎病毒,主要是乙型肝炎和丙型肝炎病毒、過度飲酒、非酒精性脂肪性肝炎、長期食用被黃曲霉毒素污染的食物、各種其他原因引起的肝硬化,以及有肝癌家族史的人群,為肝癌的高發人群[11]。腹腔鏡肝切除術是肝癌患者最有效的治療方法之一,能夠延長患者的生存時間,降低患者術后復發的風險[12]。但因手術為侵入性操作、手術切口大,手術時受損組織較多,興奮皮膚、肌肉、關節和內臟等傷害感受器,通過脊髓上行傳入大腦,導致手術后持續且劇烈的疼痛[13]。PCIA是目前臨床上常用的術后鎮痛方法之一,具有操作簡便、安全性較高、鎮痛效果確切等獨特的優勢[14],但對于鎮痛藥物的選擇尚無統一的意見,不同藥物配伍應用對PCIA有著不同的鎮痛和鎮靜效果[15,16]。本研究中,舒芬太尼聯合納布啡或氫嗎啡酮聯合納布啡用于LH術后PCIA均有良好的鎮痛效果,進一步驗證了上述報道。
納布啡屬于新型的強效阿片類鎮痛藥物,能夠激動機體κ受體、拮抗部分μ受體,發揮鎮痛和鎮靜作用[17]。相關研究報道,納布啡的鎮痛作用為嗎啡的100~200倍,且同時具有效抑制呼吸的作用,但是藥物劑量大于30 mg時呼吸抑制也不再隨劑量進一步增加[18]。舒芬太尼為苯哌啶衍生物,結構與作用類似芬太尼,鎮痛作用主要作用于μ阿片受體,其親脂性約為芬太尼的兩倍,更易通過血腦屏障,與血漿蛋白結合率較芬太尼高[19]。相關研究報道,舒芬太尼應用于術后鎮痛時,停藥后鎮痛效果因其藥物代謝速度太快,迅速消退,極易導致患者出現急性疼痛或誘發痛覺過敏[20]。氫嗎啡酮又名二氫嗎啡酮或雙氫嗎啡酮,是嗎啡的半合成衍生物,是一種純μ阿片類受體激動劑,主要用于需要阿片類藥物鎮痛的患者[21]。氫嗎啡酮作為強效麻醉鎮痛藥,作用機制與嗎啡相似,成癮率低,且無活性代謝產物,尤其適用于高齡患者及癌痛、大型手術患者的鎮痛鎮靜的應用,同時其起效快,可在一定程度上避免呼吸抑制,更適用于PCIA[22]。本研究結果發現,術后24 h和72 h,觀察組靜態和動態VAS均顯著低于對照組,表明氫嗎啡酮聯合納布啡用于LH術后PCIA鎮痛效果更好[23],分析其原因可能是,與舒芬太尼比較,氫嗎啡酮的鎮痛作用時間較長,更有利于緩解患者術后疼痛的不適感,使患者能夠在更好的狀態下進行術后康復,縮短了術后恢復時間[24]。
本研究結果顯示,術后兩組患者肝功能指標均有所改善,但兩種藥物對肝功能指標的影響類似,表明舒芬太尼聯合納布啡或氫嗎啡酮聯合納布啡用于LH術后PCIA均不會造成患者肝功能進一步損傷。肝癌患者體內T免疫細胞、NK細胞和B細胞等免疫功能被抑制,從而使患者發生免疫功能障礙[25]。CD3+淋巴細胞代表全T淋巴細胞,CD4+標記的輔助性T細胞,是調控免疫反應最重要的樞紐細胞,CD8+標記的細胞毒性T細胞是免疫反應中直接殺傷性細胞,NK細胞與非特異免疫功能有關[26-28]。相關研究報道,氫嗎啡酮和納布啡能夠改善機體的免疫功能[29,30]。本研究結果發現,術后7 d兩組患者外周血CD3+、CD4+、CD8+和NK細胞百分比無顯著性差異,表明氫嗎啡酮聯合納布啡用于LH術后PCIA對于患者免疫功能無顯著的不良影響。由于術后疼痛等應激反應導致患者出現暫時性的免疫細胞水平增加,而在術后7 d過程中,患者在藥物作用下疼痛緩解,自身免疫功能逐漸恢復,其免疫細胞水平也無顯著變化。
綜上所述,氫嗎啡酮聯合納布啡用于LH后PCIA能夠有效緩解PLC患者術后疼痛程度,抑制炎癥反應造成的免疫異常反應,縮短患者的康復時間。進一步進行臨床試驗以觀察應用氫嗎啡酮聯合納布啡在多種圍術期鎮痛方面的有效性和安全性很有必要,以期獲得更多的應用經驗,為臨床解決大手術后鎮痛提供更多的循證醫學證據。

