術(shù)前睡眠質(zhì)量對婦女剖宮產(chǎn)術(shù)后痛覺過敏的影響
韓 雪, 金 玲, 孫 鴻, 常春玲
(遼寧省鐵嶺市中心醫(yī)院婦產(chǎn)科, 遼寧 鐵嶺 112000)
外科手術(shù)后痛覺過敏患者表現(xiàn)出術(shù)后傷口及周圍組織對傷害性刺激所產(chǎn)生的過強傷害性反應(yīng),造成患者術(shù)后出現(xiàn)慢性或急性疼痛[1]。既往研究中已經(jīng)指出[2],剖宮產(chǎn)患者術(shù)后痛覺過敏的發(fā)生率近40%,其中30%的患者可發(fā)展為慢性疼痛。剖宮產(chǎn)術(shù)后的持續(xù)劇烈疼痛,不僅會對產(chǎn)婦的身心健康產(chǎn)生影響,也會對其進食、情緒和休息情況造成影響,進而對泌乳情況和身體恢復(fù)產(chǎn)生不良影響,嚴(yán)重的甚至誘發(fā)并發(fā)癥[3]。痛覺過敏作為外科手術(shù)后的常見現(xiàn)象,有學(xué)者認為其與手術(shù)的有創(chuàng)性損傷相關(guān),也有學(xué)者認為其與麻醉造成的神經(jīng)系統(tǒng)痛覺機制相關(guān),其影響因素較多[4]。同時近年來也有學(xué)者指出睡眠與慢性疼痛存在相關(guān)性,臨床中相關(guān)研究較少,部分學(xué)者認為改變或與免疫學(xué)或外周傷害性感受器刺激等相關(guān),但臨床中尚未明確其具體機制[5]。本文分析了術(shù)前睡眠質(zhì)量對婦女剖宮產(chǎn)術(shù)后痛覺過敏的影響,以期能緩解剖宮產(chǎn)婦女術(shù)后疼痛。現(xiàn)分析如下。
1 資料與方法
1.1一般資料:對2019年11月至2020年11月期間來我院進行治療的586例剖宮產(chǎn)婦女進行研究。年齡為23~43/(27.34±4.56)歲。孕周為35~43/(39.56±1.24)周。平均BMI為(25.47±2.47)kg/m2。納入標(biāo)準(zhǔn):①首次剖宮產(chǎn);②年齡為18周歲以上;③單胎妊娠;④妊娠及產(chǎn)時無嚴(yán)重并發(fā)癥;⑤手術(shù)依從性好,且理解并簽署知情同意書。排除標(biāo)準(zhǔn):①術(shù)前婦科檢查、B超、腫瘤標(biāo)記物檢測為惡性腫瘤;②合并其他內(nèi)分泌及全身性疾病;③多胎妊娠;④頭盆不稱;⑤存在剖宮產(chǎn)手術(shù)指征;⑥羊水異常或伴有急性期感染、血液系統(tǒng)疾病。
1.2方法:①分組:依據(jù)產(chǎn)婦術(shù)后第5天的NRS評分結(jié)果將其分為痛覺過敏組(n=152,NRS≥4分)和對照組(n=434,NRS<4分)。術(shù)前1d采用PSQI問卷評估患者1個月內(nèi)的睡眠質(zhì)量,其中331例納入睡眠障礙組(PSQI>5分),其余255例為無睡眠障礙組(PSQI≤5分)。②資料收集:查閱患者入院資料及臨床資料,并整理分析各項資料,包括年齡、體重指數(shù)、教育年限、術(shù)前有睡眠障礙、產(chǎn)次、孕期運動頻率(包括散步、跳簡單的韻律舞、做操、游泳)、孕周、術(shù)中維持HR(CPB)時間、低體溫時間、手術(shù)時間、麻醉時間、麻醉方式、術(shù)中失血量、術(shù)中補液量、術(shù)中帶管時間、藥物使用情況、排氣時間、排尿時間、排便時間。
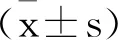
2 結(jié) 果
2.1剖宮產(chǎn)婦女術(shù)后發(fā)生痛覺過敏的單因素分析:與對照組相比,痛覺過敏組產(chǎn)婦的術(shù)前有睡眠障礙比例、麻醉方式、術(shù)中補液量、使用咪達唑侖的比例均較高,、手術(shù)時間、術(shù)后排氣時間、術(shù)后排尿時間、術(shù)后排便時間均較長,差異均統(tǒng)計學(xué)有意義(P<0.05),詳見表1。

表1 剖宮產(chǎn)婦女術(shù)后發(fā)生痛覺過敏的單因素分析
2.2剖宮產(chǎn)婦女術(shù)后發(fā)生痛覺過敏的Logistic多因素分析:建立非條件Logistic回歸模型,以本研究資料為樣本,以剖宮產(chǎn)婦女術(shù)后發(fā)生痛覺過敏為應(yīng)變量,賦值1=是,0=否。以前述單因素分析中P<0.10的指標(biāo)/因素為自變量。為提高統(tǒng)計效率并使回歸結(jié)果清晰,將部分為連續(xù)數(shù)值的自變量,參考臨床習(xí)慣及兩組總均值進行分段(分層)分組,轉(zhuǎn)化成兩分類變量。各變量賦值見表2備注。回歸過程采用逐步后退法,以進行自變量的選擇和剔除,設(shè)定α剔除=0.10,α入選=0.05。回歸結(jié)果:術(shù)前有睡眠障礙、腰麻及全身麻醉、手術(shù)時間≥50min、術(shù)后排氣時間≥20h為剖宮產(chǎn)婦女術(shù)后發(fā)生痛覺過敏的危險因素(P<0.05),詳見表2。

表2 剖宮產(chǎn)婦女術(shù)后發(fā)生痛覺過敏的Logistic多因素分析
3 討 論
產(chǎn)后疼痛是產(chǎn)婦常見的臨床表現(xiàn),近年來隨著麻醉學(xué)、輸液、輸血、水電平衡等的更新,加之手術(shù)方式和縫合材料的改進,圍術(shù)期控制感染等方面的進步,剖宮產(chǎn)在挽救高危妊娠產(chǎn)婦,改善妊娠結(jié)局方面廣泛使用,產(chǎn)婦產(chǎn)后疼痛狀況得到明顯改善,但產(chǎn)婦產(chǎn)后痛覺過敏則受到多種因素的影響,其中術(shù)前睡眠質(zhì)量對術(shù)后痛覺過敏的影響已有學(xué)者提出,但尚未有較多研究。高質(zhì)量且充足的睡眠是人類獲取健康和幸福的關(guān)鍵因素,隨著生活壓力的增大,約30%~76%的人群無法獲得充足的睡眠,已有較多研究指出,睡眠不足會降低執(zhí)行能力和警覺性,促使健康狀況惡化[6]。有學(xué)者指出[7],睡眠質(zhì)量低可能會誘發(fā)痛覺過敏,臨床中已知痛覺過敏現(xiàn)象常發(fā)生于阿片類藥物的使用及外科手術(shù)后,患者伴隨高應(yīng)激反應(yīng)、躁動、不愉快心理反應(yīng)等,嚴(yán)重的誘發(fā)并發(fā)癥。剖宮產(chǎn)婦女術(shù)中通常采用子宮下段橫切口或子宮體縱切口方式,容易造成肌肉組織損傷,誘發(fā)產(chǎn)后急性傷口疼痛,且伴隨前列腺素和縮宮素等激素的變化,促進子宮組織和肌纖維收縮,使子宮體縮小而發(fā)生宮縮,該過程也會增加損傷組織的敏感性,因此痛覺過敏是剖宮產(chǎn)婦女術(shù)后常見癥狀,對產(chǎn)婦的身心均有不良影響,不利于術(shù)后康復(fù)。
本文分析了剖宮產(chǎn)婦女術(shù)后發(fā)生痛覺過敏的危險因素,發(fā)現(xiàn)術(shù)前有睡眠障礙、腰麻及全身麻醉、手術(shù)時間≥50min、術(shù)后排氣時間≥20h為剖宮產(chǎn)婦女術(shù)后發(fā)生痛覺過敏的危險因素(P<0.05)。已有動物實驗發(fā)現(xiàn)[8],腺苷活性與睡眠-疼痛過程相關(guān),術(shù)前睡眠剝奪大鼠腦室前核部位,其腺苷活性及術(shù)后痛覺敏感性均增強,而給予大鼠腺苷A2A受體拮抗劑咖啡因后大鼠術(shù)后痛覺敏感性明顯降低。其次還有學(xué)者發(fā)現(xiàn)睡眠剝奪可促使機體出現(xiàn)全身炎癥反應(yīng),產(chǎn)生大量炎癥因子,進而激活中樞神經(jīng)系統(tǒng)小膠質(zhì)細胞;同時有睡眠障礙也可對下丘腦-垂體-腎上腺軸產(chǎn)生持續(xù)刺激,促使機體產(chǎn)生大量皮質(zhì)醇和促腎上腺皮質(zhì)激素,綜上可以發(fā)現(xiàn)剖宮產(chǎn)婦女術(shù)前處于睡眠障礙狀態(tài)下術(shù)后痛覺敏感性明顯升高,易出現(xiàn)術(shù)后疼痛[9,10]。腰麻及全身麻醉中的麻醉劑量相對較高,尤其是患者使用阿片類藥物后,通過谷氨酸能系統(tǒng)、脊髓下行易化、細胞因子和表現(xiàn)遺傳調(diào)控、強啡肽等多重因素共同作用下,易發(fā)痛覺過敏,這在既往多種研究中均已明確[11]。對于手術(shù)時間≥50min、術(shù)后排氣時間≥20h的產(chǎn)婦來說,患者需要忍受緊張、饑餓和導(dǎo)管對血管壁的刺激時間較長,因而術(shù)后常出現(xiàn)較強的疼痛感。
綜上所述,術(shù)前有睡眠障礙是剖宮產(chǎn)婦女術(shù)后痛覺過敏發(fā)生的危險因素。

