小兒右側額顳頂葉原發性原始神經外胚層腫瘤1例
石 琦 黃 瑋 余永佳 陳志毅
1 病例資料
6 歲女孩,因反復嘔吐20 d、加重伴左上肢無力2 d 入院。入院體格檢查:意識嗜睡,反應遲鈍,雙側瞳孔等大等圓,對光反射靈敏,左上肢肌力4級,其余肢體肌力5級,四肢肌張力正常,病理征陰性。顱腦MRI平掃+增強示:右側額頂葉見類圓形腫塊,信號不均,以長T1、稍長T2信號為主,邊界尚清楚;增強后呈明顯環形強化,內見結節狀強化,病灶大小約5.6 cm×7.2 cm×6.6 cm,周圍見片狀水腫帶,右側側腦室受壓變窄(圖1A~D)。初步診斷:右側額顳頂葉占位(考慮高級別膠質瘤可能性大)。全麻下行右側額顳頂葉腫瘤切除術。術中見腫瘤組織呈黃紅色魚肉狀,部分囊變,內含淡黃色液體,瘤內有組織壞死、出血,腫瘤邊界尚可分辨,組織呈浸潤性生長,腫瘤血供豐富,周圍腦組織水腫明顯,局部腦組織受壓移位,分塊全切除腫瘤。術后病理診斷為原始神經外胚層腫瘤(drimitive neuroeetodermal tumors,PNET)。術后恢復良好,未見顱內壓增高表現,左上肢肌力較術前明顯好轉。術后1 周復查顱腦MRI 平掃+增強示:右側額顳頂葉占位全切除,術區積液,少量積血,周圍環形強化,考慮術后改變(圖1E)。術后6個月復查未見復發,左上肢肌力5級。
2 討論
PNET 是一種處于未分化階段的、具有多潛能分化的原始神經源性小圓細胞惡性腫瘤。臨床上,PNET 可分為中樞性和外周性兩類,中樞性PNET 主要指起源于幕上腦組織及脊髓的一類小圓細胞惡性原始神經上皮腫瘤,并與幕下的髓母細胞瘤相區別。而起源于顱外軟組織、骨骼系統和原始神經溝早期細胞成分的殘留或原始基質小圓細胞則稱外周性PNET。臨床上,外周性PNET 更為多見,而中樞性PNET 少見,幕上PNET 則更為少見,以兒童最為多見,男性多于女性。2016年WHO中樞神經系統腫瘤分類刪除了既往中樞性PNET 這一術語,將其劃歸為未另行分類的中樞神經系統胚胎性腫瘤(CNS embryonal tumor,NOS),WHO分級Ⅳ級。
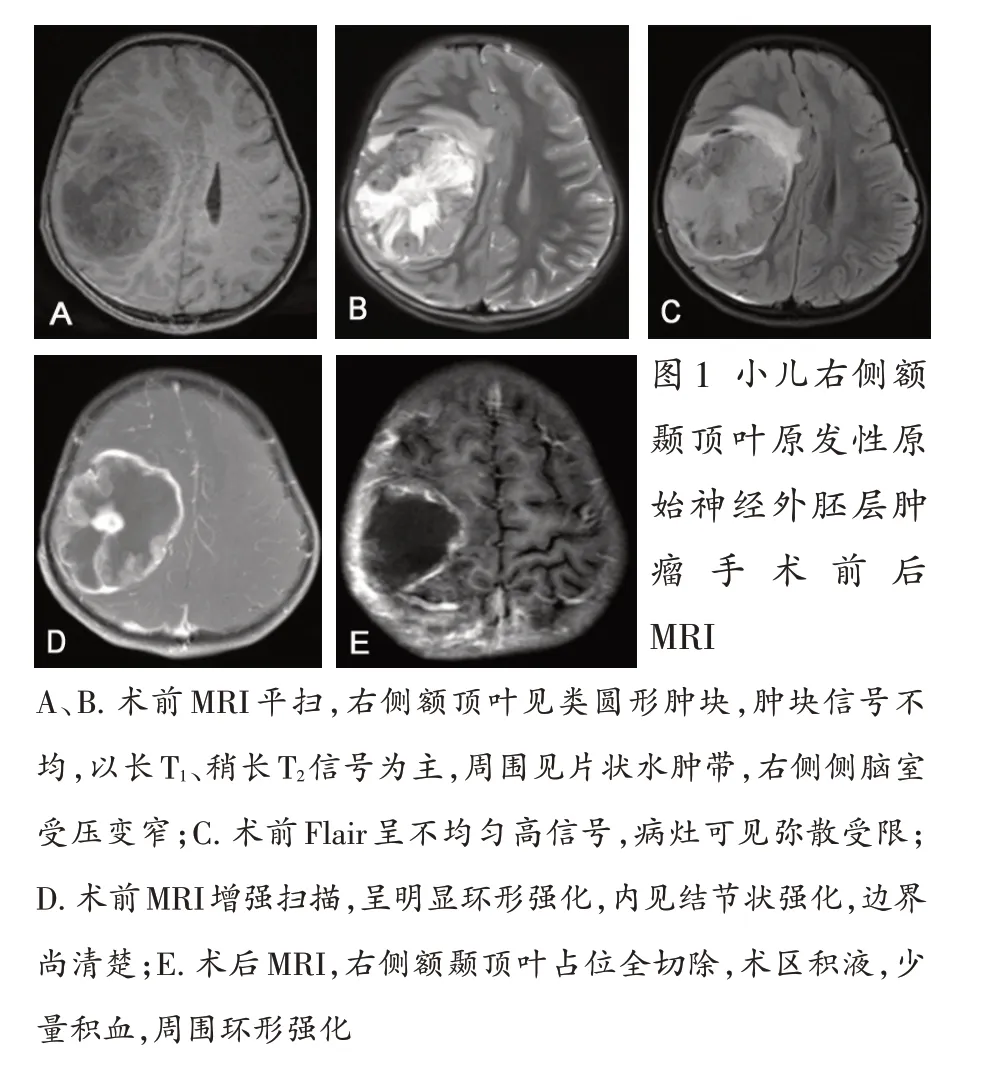
中樞性PNET 的臨床表現多無明顯特異性,早期臨床癥狀不明顯,不易被發覺,常因腫瘤逐漸增大后產生壓迫而出現癥狀,且病變進展速度快。影像學表現多呈類圓形,病灶周圍水腫明顯,腦實質有壓迫表現,邊界清楚,大部分腫瘤位于中線附近及側腦室旁,少數位于皮層下。MRI T1像為低或等信號,T2像為等或稍高信號,增強后可見腫瘤實質明顯強化,但不均勻。病灶常呈不規則形態,與腫瘤生長較快有關,其內部可伴有囊變和壞死區。影像學征象無特異性,術前診斷仍有較大困難,確診需病理檢查。
由于中樞性PNET高度惡性,呈侵襲性生長,極易轉移和復發,尤其是通過腦脊液播散,預后極差。目前,中樞性PNET的治療方案主要是手術盡可能全切腫瘤,術后聯合放、化療。然而,兒童中樞性PNET的化療方案仍處于探索階段,尚無統一的化療標準。
總之,中樞性PNET 多見于兒童,病情進展迅速,癥狀不典型,影像學檢查無特異性表現,但可以早期發現病變部位、侵犯情況、有無壞死及內出血等,對診斷、手術治療可以提供有力的依據。中樞性PNET的治療方案主要是手術盡可能全切腫瘤,術后聯合放、化療。

