某院近10年血流感染病原菌分布及耐藥趨勢分析*
鄭巧偉,羅賽賽,任曉東,陳延紳,張迪,封衛毅,魏友霞
(西安交通大學第一附屬醫院藥學部,陜西 西安 710061)
血流感染是指各種病原微生物侵入血液循環、大量繁殖,從而引起全身感染、中毒和炎性反應的感染性疾病,耐藥菌引起的血流感染死亡率較高[1]。1998年至2016年,非洲馬拉維醫院的血流感染監測數據表明,非傷寒沙門菌、腸道沙門菌、肺炎鏈球菌是血流感染的常見病原菌[2]。國內的監測數據顯示,不同省份血流感染的病原菌分布不同,多為大腸桿菌、肺炎克雷伯菌、表皮葡萄球菌等[3-4]。本研究中探討了我院血流感染常見病原菌的分布及耐藥趨勢,以提高抗菌藥物的臨床療效。現報道如下。
1 資料與方法
1.1 儀器、試藥與細菌
儀器:VITEK2-Compact型全自動微生物分析儀、VITEK MS型全自動微生物分析儀(法國生物梅里埃公司),配有藥物敏感性(簡稱藥敏)試驗卡片;抗菌藥物紙片、E試驗條抗菌藥物紙片(英國Oxoid公司);青霉素E試驗條、萬古霉素E試驗條、亞胺培南E試驗條、美羅培南E試驗條(法國生物梅里埃公司)。
試藥與菌株:藥敏試驗用Mueller-Hinton瓊脂(法國生物梅里埃公司);質控菌株金黃色葡萄球菌ATCC25923、大腸埃希菌ATCC25922、銅綠假單胞菌ATCC27853,均購自國家衛生健康委臨床檢驗中心。
1.2 病原菌來源
選取我院2009年1月至2019年12月收治的血流感染患者的血培養陽性標本,收集臨床首次分離的非重復病原菌。
1.3 方法
分別采用VITEK2-Compact型全自動微生物分析儀和VITEK MS型全自動微生物分析儀鑒定細菌,操作步驟嚴格按儀器說明書進行;采用Kirby-Bauer(K-B)法及自動化儀器進行藥敏試驗,藥敏試驗結果判定參照美國臨床和實驗室標準化協會(CLSI)發布的《M100:抗微生物藥物敏感性試驗的執行標準2019》。
1.4 統計學處理
采用WHONET 5.6軟件分析藥敏試驗結果,其余數據采用SPSS 24.0統計學軟件分析。病原菌的種類、檢出率及季度分布行χ2檢驗;主要病原菌的耐藥率變化行杜賓-沃森(DW)檢驗,先進行回歸分析,再按年份建立差分自回歸移動平均(ARIMA)模型,若DW檢驗結果不確定,則參考時間序列自相關分析判定耐藥變化趨勢。P<0.05為差異有統計學意義。
2 結果
2.1 主要病原菌種類和檢出率
共分離到病原菌7 628株,其中革蘭陰性菌4 472株(58.63%),革蘭陽性菌2 929株(38.40%),真菌227株(2.98%)。主要病原菌的檢出率由高到低分別為大腸埃希菌>肺炎克雷伯菌>表皮葡萄球菌>屎腸球菌>金黃色葡萄球菌>銅綠假單胞菌。革蘭陰性菌中大腸埃希菌的檢出率從2009年的21.30%升至2014年的33.11%,降至2019年的23.42%;革蘭陰性菌中肺炎克雷伯菌的檢出率從2009年的6.86%升至2019年的14.72%;革蘭陽性菌中表皮葡萄球菌的檢出率2012年最高(10.70%),2019年降至4.35%;其余病原菌檢出率波動不大。詳見表1。
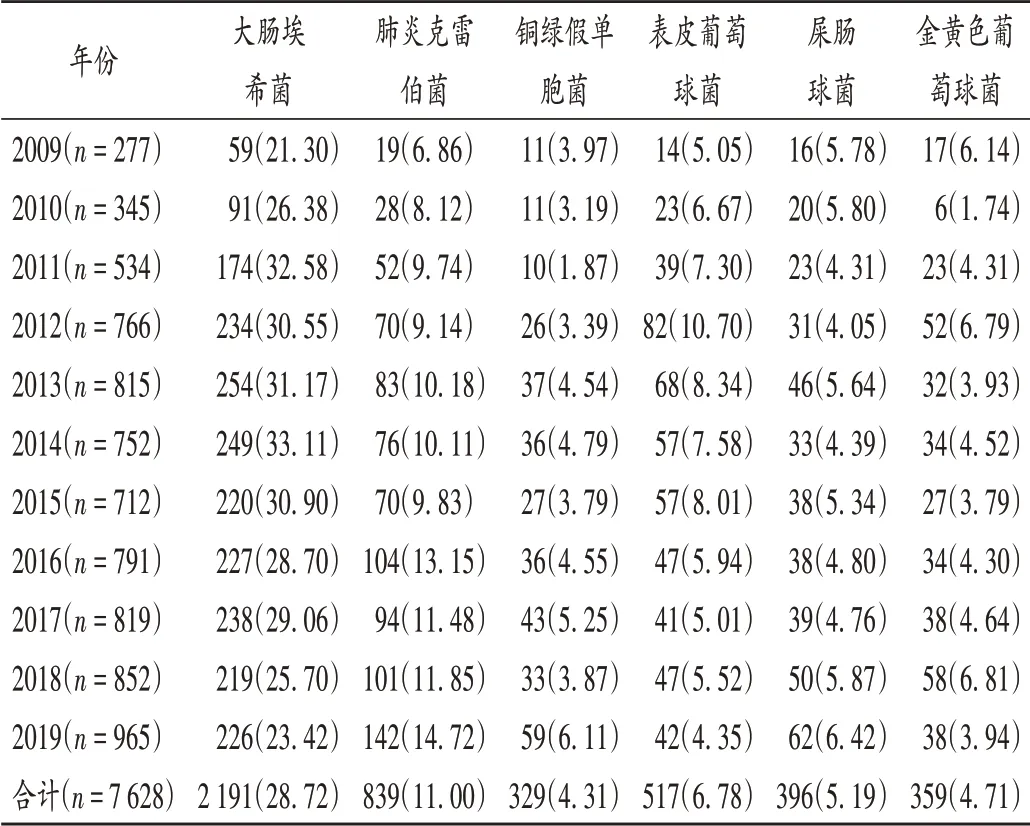
表1 2009年至2019年血流感染主要病原菌種類及檢出率[株(%)]Tab.1 Species and detection rates of main pathogenic bacteria inducing bloodstream infection from 2009 to 2019[strain(%)]
2.2 主要病原菌季度分布
血培養中大腸埃希菌主要分布在第3季度,第1季度最低。肺炎克雷伯菌第3季度和第4季度分離數量較多,第1季度最低;與第1季度相比,肺炎克雷伯菌第3季度和第4季度分離數量顯著增加(P<0.05)。表皮葡萄球菌第4季度分離數量均最多;與第2季度相比,第4季度分離數量顯著增加(P<0.05)。與第1季度和第2季度相比,銅綠假單胞菌第3季度分離數量均顯著增加(P<0.05)。其余病原菌季節變化不明顯。詳見表2。
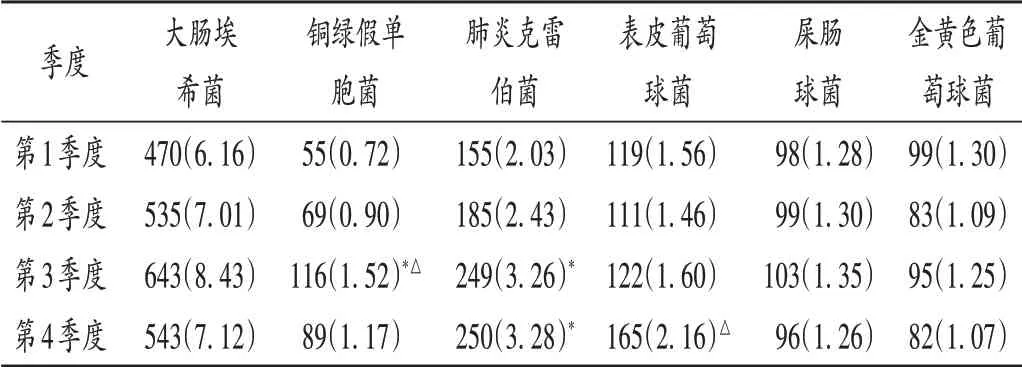
表2 2009年至2019年主要病原菌季度分布[株(%),n=7 628]Tab.2 Quarter distribution of major pathogenic bacteria from 2009 to 2019[strain(%),n=7 628]
2.3 主要病原菌耐藥率變化趨勢
2.3.1 主要革蘭陰性菌
大腸埃希菌對阿米卡星、慶大霉素、左氧氟沙星的耐藥率均呈總體下降趨勢,從2009年的8.47%,66.10%,74.58%分別降至2019年的0.44%,40.55%,60.62%(P<0.05);2018年至2019年對哌拉西林他唑巴坦的耐藥率升至5.80%~6.10%;對碳青霉烯類抗菌藥物一直保持較高的敏感性。肺炎克雷伯菌對阿米卡星和頭孢哌酮舒巴坦的耐藥率均呈總體上升趨勢,對頭孢他啶和頭孢吡肟的耐藥率均呈總體下降趨勢。銅綠假單胞菌對環丙沙星、亞胺培南、左氧氟沙星的耐藥率均呈總體下降趨勢。大腸埃希菌、肺炎克雷伯菌、銅綠假單胞菌對其他主要抗菌藥物的耐藥率均保持平穩。詳見表3和圖1。
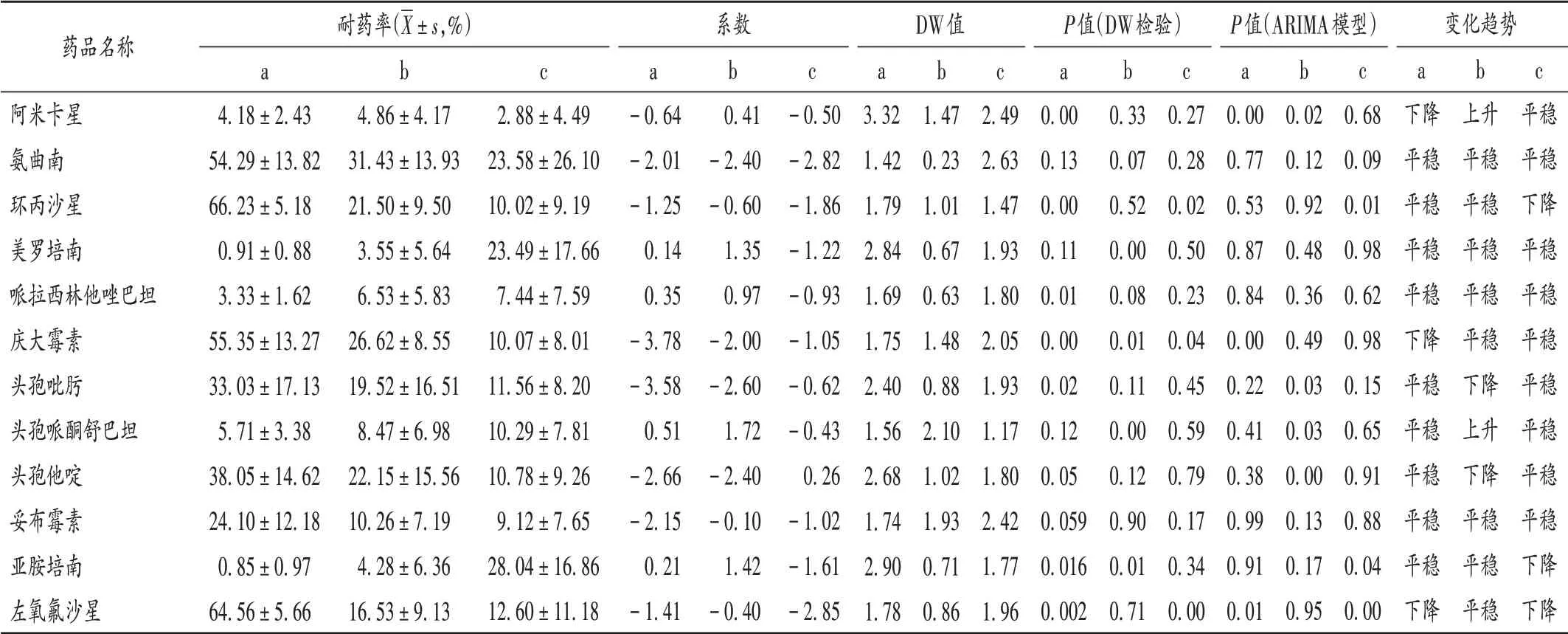
表3 2009年至2019年大腸埃希菌、肺炎克雷伯菌、銅綠假單胞菌對主要抗菌藥物的耐藥率及變化趨勢Tab.3 Resistance rates and change trends of Escherichia coli,Klebsiella pneumoniae and Pseudomonas aeruginosa to major antibiotics from 2009 to 2019
2.3.2 主要革蘭陽性菌
表皮葡萄球菌對左氧氟沙星的耐藥率由2009年的21.43%升至2019年的45.24%(P<0.05),對苯唑西林、紅霉素、環丙沙星和青霉素的耐藥率均呈平穩狀態;金黃色葡萄球菌和屎腸球菌對苯唑西林、紅霉素、環丙沙星、青霉素、左氧氟沙星的耐藥率均呈平穩狀態。詳見表4。表皮葡萄球菌2017年對萬古霉素的耐藥率為2.44%,2012年對利奈唑胺的耐藥率為5.00%,其余年份對萬古霉素、利奈唑胺、替加環素、替考拉寧均敏感;金黃色葡萄球菌對萬古霉素、利奈唑胺、替考拉寧、替加環素均敏感;屎腸球菌2010年對利奈唑胺的耐藥率為5.00%,2013年和2019年對替考拉寧的耐藥率分別為3.57%和2.78%,對萬古霉素的耐藥率為2.56%~5.00%,對替加環素均敏感。
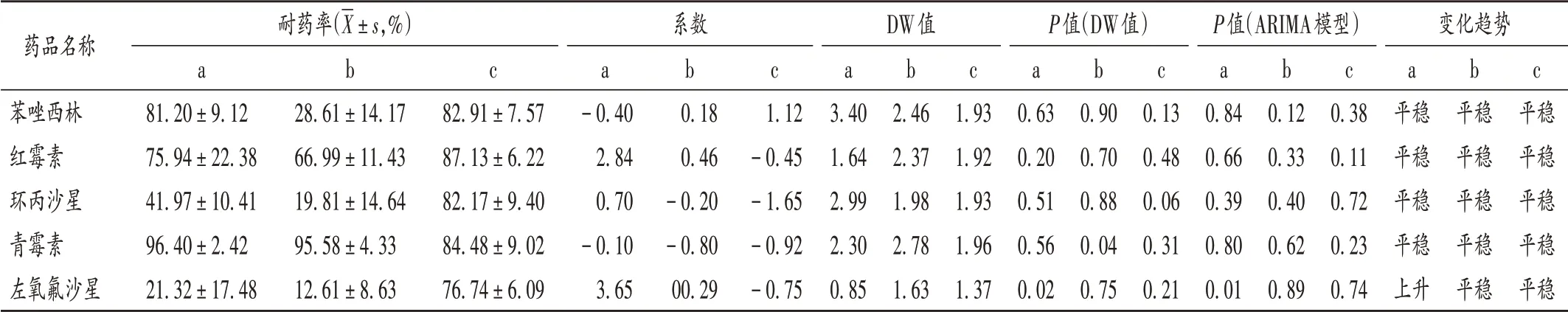
表4 2009年至2019年表皮葡萄球菌、金黃色葡萄球菌、屎腸球菌對主要抗菌藥物的耐藥率及變化趨勢Tab.4 Resistance rates and change trends of Staphylococcus epidermidis,Staphylococcus aureus and Enterococcus faecium to major antibiotics from 2009 to 2019
2.4 混合血流感染
共檢出混合血流感染患者702例,主要合并感染大腸埃希菌、肺炎克雷伯菌、屎腸球菌、表皮葡萄球菌、銅綠假單胞菌、糞腸球菌等病原菌,分別為277例(39.46%)、174例(24.79%)、168例(23.93%)、83例(11.82%)、77例(10.97%)、66例(9.40%)。其中,合并2種病原菌的檢出率為84.90%。
2.5 多重耐藥菌檢出率
多重耐藥菌中,耐碳青霉烯類肺炎克雷伯菌的檢出率呈總體上升趨勢,其他多重耐藥菌的檢出率均存在波動性。見表5。
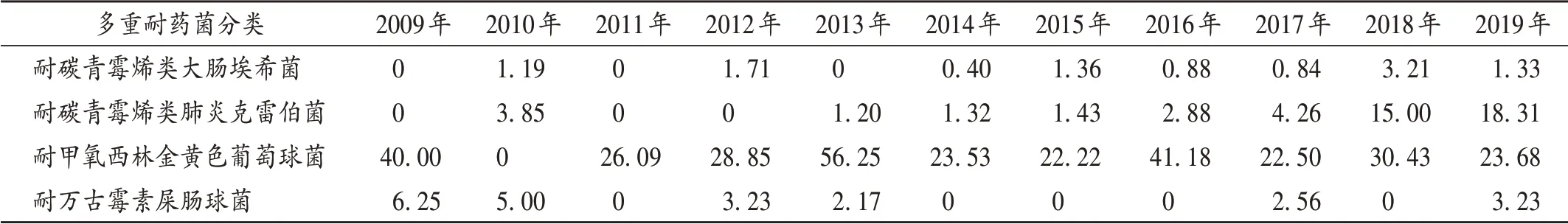
表5 2009年至2019年多重耐藥菌檢出率(%)Tab.5 Detection rates of MDROs from 2009 to 2019(%)

A.大腸埃希菌B.肺炎克雷伯菌C.銅綠假單胞菌圖1 2009年至2019年3種革蘭陰性菌對主要抗菌藥物的耐藥趨勢變化A.Escherichia coli B.Klebsiella pneumoniae C.Pseudomonas aeruginosaFig.1 Changes in drug resistance of three gram-negative bacteria to major antibiotics from 2009 to 2019
3 討論
本研究中病原菌以革蘭陰性菌為主,分離最多的為大腸埃希菌,其次為肺炎克雷伯菌和表皮葡萄球菌,與李春香等[5]的研究結果一致。2016年至2017年《全國血流感染細菌耐藥監測(BRICS)報告》(以下簡稱《報告》)顯示,分離的病原菌中革蘭陽性菌為28.50%,革蘭陰性菌為71.50%,常見的前3位病原菌分別為大腸埃希菌、肺炎克雷伯菌、金黃色葡萄球菌[6]。本研究中大腸埃希菌的檢出率高于其他監測機構[6-8],但低于《報告》中全國33家三級醫院的檢出率;且歐洲和非洲報告凝固酶陰性葡萄球菌和非傷寒沙門菌分別是芬蘭和馬拉維血流感染的主要病原菌,與中國有所不同[2,9]。血流感染病原菌的分布差異可能由不同國家、不同區域具有獨特的社會、經濟和環境因素造成[10]。
近年來,國內外研究提示,血流感染耐碳青霉烯類肺炎克雷伯菌(CRKP)的發生率增加。一項8年的監測結果顯示,2014年血流感染CRKP的發生率相較于2007年增加了44倍[11];國內血流感染CRKP的發生率為10.00%~50.00%,隨地區及醫院等級不同差異明顯,但總體呈快速上升趨勢[12]。本研究結果顯示,2009年至2019年肺炎克雷伯菌對碳青霉烯類抗菌藥物的耐藥率基本平穩(平均不足5.00%),低于陳云波等[6]的監測數據;但2018年至2019年CRKP的檢出率大幅增加(分別為15.00%和18.31%),為此前最高值(4.26%)的3.52~4.30倍。銅綠假單胞菌對亞胺培南的耐藥率雖呈下降趨勢,但仍居高位,對美羅培南的耐藥率則無顯著變化,均略低于2017年至2018年的中國細菌耐藥監測 研究數據[13],但均高于文獻[6]中的17.80%和11.40%。一項Meta分析結果顯示,碳青霉烯類抗菌藥物暴露是耐碳青霉烯類銅綠假單胞菌感染的第一風險因素,其次是醫療器械的使用[14]。故需嚴格管控和密切監測碳青霉烯類抗菌藥物的使用,同時謹慎進行侵入性操作。
多重耐藥菌指對3類或3類以上的抗菌藥物同時具有耐藥性的細菌,常見危險因素為引流管留置、氣管切開、住院時間超過7 d、低蛋白血癥、手術、廣譜抗菌藥物暴露等。本研究中發現,CRKP 2009年至2019年的檢出率呈總體上升趨勢,其他多重耐藥菌的檢出率存在波動性。故需繼續嚴格執行手衛生,加強多學科合作,嚴格落實抗菌藥物應用管理政策,加強多重耐藥菌的相關培訓,抑制細菌耐藥。
腸球菌引起的血流感染中,屎腸球菌的檢出率高于糞腸球菌。歐美地區一項研究中,糞腸球菌是引起血流感染的主要腸球菌[15],但歐洲國家屎腸球菌引起的血流感染亦在增加[16]。本研究中分離出屎腸球菌396株,耐萬古霉素屎腸球菌7株(1.77%),高于《報告》中全國33家三級醫院平均水平的0.60%[6],遠低于2007年至2016年歐洲國家血流感染檢出率的5.88%~16.70%[17]。本研究中未檢出耐萬古霉素、利奈唑胺、替考拉寧的金黃色葡萄球菌,提示上述藥物仍是治療血流感染金黃色葡萄球菌的首選藥物。
血流感染具有季節性趨勢,夏季感染風險增加[4,7,18-19]。本研究中第3季度和第4季度肺炎克雷伯菌的分離數量與第1季度相比均顯著增加,銅綠假單胞菌和表皮葡萄球菌分離數量分別在第3季度和第4季度占優勢。
混合血流感染可延長患者的住院時間,增加治療費用;可能與患者免疫功能減退或兒童免疫系統尚未健全有關;消化系統疾病易造成腸內菌群失調及腸黏膜屏障功能下降,引起細菌移位而導致混合血流感染[20]。本研究中大腸埃希菌是混合血流感染最常見的合并感染病原菌,其次為肺炎克雷伯菌、屎腸球菌等,與文獻[21-22]的結果一致。
綜上所述,本研究中分析了2009年至2019年不同血流感染病原菌的分布特征及耐藥情況,為合理使用抗菌藥物、延緩細菌耐藥的產生、有效控制醫院內感染與多重耐藥菌的流行提供參考。

