分期穴位深刺聯合口腔訓練治療腦卒中后吞咽障礙的臨床療效
畢可萍 由健 王壯志 隋鵬
威海市中心醫院康復醫學科,威海 264400
吞咽障礙屬于腦卒中患者較常見的并發癥之一[1-2],患者會因飲食物吞咽障礙,而出現機體營養失衡,造成消瘦、脫水,或因誤吸而誘發肺部感染,增加了死亡風險。既往研究顯示,腦卒中后吞咽障礙的發生率高達40%,一旦出現并發吞咽障礙嚴重影響患者康復及生活質量[3]。針對腦卒中后吞咽障礙患者,臨床主張藥物、康復訓練及器械輔助聯合治療[4]。口腔感覺運動訓練,是基于觸覺及本體感覺刺激技術和運動原理,通過訓練改善口腔器官感知及運動功能,多用于吞咽障礙患者康復治療中[5]。中醫針刺也運用到中風、腦干損傷等疾病伴吞咽障礙治療中,分期穴位深刺是遵循疾病具體分期而進行的個體化、精準化治療,能較大程度恢復患者吞咽功能,提高其治療效果[6]。截止到目前為止,臨床尚未見分期穴位深刺聯合口腔感覺運動訓練應用于腦卒中后吞咽障礙的研究報道,故本文主要探討分期穴位深刺聯合口腔訓練治療腦卒中后吞咽障礙的臨床療效,為腦卒中后吞咽障礙的臨床治療提供參考。
資料與方法
1、一般資料
通過隨機數字表法將威海市中心醫院2019年8月至2021年8月收治的96例腦卒中后吞咽障礙患者分入對照組與治療組(每組48例)。對照組男28例、女20例,年齡32~68(57.84±10.08)歲,病程15~60(25.66±6.18)d,吞咽困難程度分級:Ⅱ級3例,Ⅲ級16例,Ⅳ級19例,Ⅴ級10例;治療組男26例、女22例,年齡31~70(57.90±10.11)歲,病程12~64(25.71±6.20)d,吞咽困難程度:Ⅱ級2例,Ⅲ級17例,Ⅳ級20例,Ⅴ級9例。治療組與對照組基線資料比較差異均無統計學意義(均P>0.05)。
2、診斷標準
參照文獻[7]中腦卒中診斷標準,并經影像學證實,吞咽障礙分期參照文獻[8]對“口腔期吞咽障礙”及“咽期吞咽障礙”的詳細描述,腦卒中后吞咽困難中醫診斷標準及辨證分型,主要癥狀包含突然昏仆、半身不遂、偏身麻木和口眼歪斜等。
3、入選標準
(1)納入標準:①患者伴吞咽困難及飲水嗆咳的臨床癥狀;②能按照規定接受治療,依從性好;③無免疫及血液系統疾病;④患者簽署知情同意書。(2)排除標準:①患者存在精神及意識、溝通交流障礙;②既往存在嚴重軀體疾病史;③合并其他惡性腫瘤者;④伴有心、肝、腎等臟器功能障礙。
4、方法
4.1 、對照組 采取口腔感覺運動訓練治療。(1)感覺刺激訓練:加強咽期吞咽反射速度,用檸檬冰刺激舌面、舌根、軟腭等部位,3次∕d;(2)下頜、唇、舌的主被動體操,下頜張口訓練采用冰刺激訓練,口唇訓練為手指叩打口周,肌張力高時冰刺激,舌訓練是采用舌壓板反復壓舌刺激;(3)用力吞咽法:進食時先低頭屏氣,再用力吞咽15次,共5 min;(4)舌壓抗阻訓練:用舌壓抗阻反饋儀連接注有水的球囊(放置于口內),指導患者抬高舌體并上抵硬腭處,施壓于球囊并維持5 s,記錄屏幕數值變化;(5)舌肌運動訓練:舌肌康復器將舌頭吸住,做往返和雙向縮唇訓練,抗阻伸、縮舌運動;(6)改良振動棒訓練:將改良的振動棒滑動頭端振動刺激唇、舌、咽喉壁等部位,直至產生感覺;(7)進食訓練:用湯勺喂食軟質的食物刺激口腔咽喉,指導患者咬、咀嚼運動,30 min∕次,1次∕d。
4.2 、治療組 治療組在對照組的基礎上聯合分期穴位深刺治療。(1)口腔期:主穴為頰車透地倉、承漿、廉泉、上廉泉;加減穴:下關、風池、風府。操作方法:消毒后,利用直徑0.30 mm、長50 mm環球牌毫針,直刺15 mm頰車穴、橫刺,斜刺承漿穴,廉泉、上廉泉刺舌根方向,留針深度50 mm;向對側下頜角方向行針下關穴,待有觸電感后留針,風池、風府由針尖朝向同側喉結方向,留針深度60~90 mm,連接電針治療儀,刺激強度以患者耐受為度。每次治療30 min,1次∕d。(2)咽期:主穴為頰車透地倉、承漿、廉泉、上廉泉;加減穴:人迎、金津、玉液、咽后壁。操作方法、主穴針刺方法均同口腔期深刺法。指切式進針人迎穴,向喉頭方向斜刺深度26 mm,行針10 min;金津、玉液及咽后壁用點刺法,點刺4下。每次治療30 min,1次∕d,兩組患者均連續治療1個月。
5、觀察指標
(1)洼田飲水試驗[9]:根據患者飲水嗆咳情況分為1~5級,分別計1~5分,并記錄進食分級量表(Functional Oral Intake Scale,FOIS):依據患者不同進食種類將吞咽障礙分7個等級,分別對應1~7分表示,并記錄;透視吞咽功能檢測(Video Fluoroscopic Swallowing Study,VFSS)評估:患者吞咽硫酸鋇混懸液+凝固粉和米粉等食物,用數字胃腸造影機(日本島津)進行咽動態透視錄像造影,依據滲漏-誤吸量表(Penetration-Aspiration Scale,PAS)進行分值評估,分值越低則吞咽功能越好;以營養風險篩查2002(Nutritional Risk Screening 2002,NRS2002)評定營養狀況。(2)腦血流動力學:經顱彩色多普勒超聲檢查雙側大腦動脈血流平均流速(mean flow velocity,Vm)、最大峰值流速(systolic velocity,Vs)及血管阻力指數(resistance index,RI)。(3)日常生活能力:采用改良Barthel指數(modified Barthel index,MBI)評估患者日常生活能力,共10項,滿分100分,得分越高則生活能力越好。(4)生活質量:采用吞咽障礙特異性生活質量量表(Swallowing Quality of Life Questionnaire,SWAL-QOL)評估,包括11個維度,得分越高則生活質量越好。
6、療效評定標準
參考文獻[10]判定治療效果。治愈:攝食-吞咽功能障礙消失,各癥狀評分均在正常范圍;顯效:攝食-吞咽功能障礙消失,各吞咽障礙的癥狀評分顯著改善;有效:攝食-吞咽功能障礙,洼田飲水試驗改善≥1級;無效:上述評分均未好轉,甚至加重。總有效率=(總例數-無效例數)∕總例數×100%。
7、統計學處理
采用兩獨立樣本t檢驗或配對t檢驗比較年齡、病程、洼田飲水試驗評分和FOIS評分、VFSS評分和NRS2002評分、腦血流動力學指標、MBI和SWAL-QOL評分等以均數±標準差(±s)描述的正態分布計量資料,采用四格表資料χ2檢驗推斷性別、吞咽困難程度分級、療效等百分比(%)描述的計數資料,雙側檢驗水準α=0.05,統計軟件采用IBM公司SPSS24.0。
結 果
1、兩組臨床療效比較
與對照組相比,治療組治療有效率更高(P<0.05),見表1。
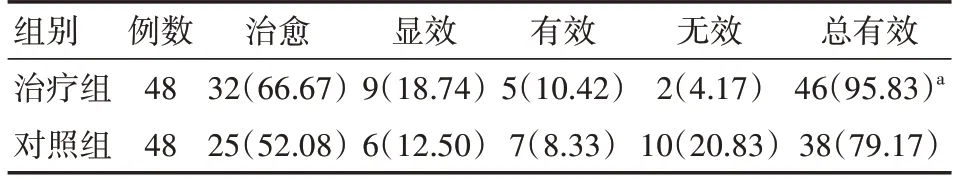
表1 兩組腦卒中后吞咽障礙患者臨床療效對比[例(%)]
2、兩組患者治療前后各指標評分對比
治療后兩組洼田飲水試驗、FOIS與VFSS評分均升高,NRS2002評分均降低(均P<0.05),且相比對照組,治療組治療后各指標評分均更優(均P<0.05),見表2。
表2 兩組腦卒中后吞咽障礙患者治療前后各指標評分對比(分,±s)

表2 兩組腦卒中后吞咽障礙患者治療前后各指標評分對比(分,±s)
注:對照組給予口腔感覺運動訓練治療,治療組在對照組基礎上聯合分期穴位深刺治療;FOIS為進食分級量表,VFSS為透視吞咽功能檢測,NRS2002為營養風險篩查2002;與同組治療前比較,a P<0.05
NRS2002評分3.81±1.18 3.72±1.09 0.388 0.698 1.73±0.52a 2.08±0.63a 2.968 0.003時間治療前例數48 48治療后組別治療組對照組t值P值治療組對照組t值P值48 48洼田飲水試驗評分7.42±1.41 7.39±1.39 0.105 0.916 9.59±1.68a 8.47±1.43a 3.517<0.001 FOIS評分2.61±0.51 2.58±0.49 0.293 0.769 5.38±1.12a 4.17±0.76a 6.193<0.001 VFSS評分3.61±0.68 3.56±0.63 0.373 0.709 7.61±1.77a 6.08±1.32a 4.800<0.001
3、兩組患者治療前后腦血流動力學指標對比
治療后兩組腦血流動力學指標中Vm、Vs均明顯升高,RI降低(均P<0.05),且相比對照組,治療組治療后Vm、Vs更高,RI更低(均P<0.05),見表3。
表3 兩組腦卒中后吞咽障礙患者治療前后腦血流動力學指標對比(±s)
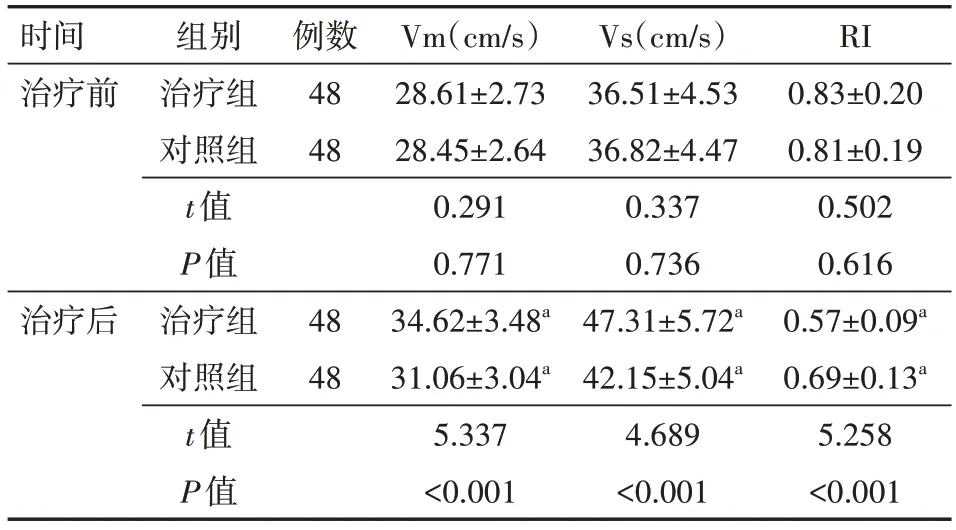
表3 兩組腦卒中后吞咽障礙患者治療前后腦血流動力學指標對比(±s)
注:對照組給予口腔感覺運動訓練治療,治療組在對照組基礎上聯合分期穴位深刺治療;Vm為血流平均流速,Vs為最大峰值流速,RI為血管阻力指數;與同組治療前比較,a P<0.05
RI 0.83±0.20 0.81±0.19 0.502 0.616 0.57±0.09a 0.69±0.13a 5.258<0.001時間治療前例數48 48治療后組別治療組對照組t值P值治療組對照組t值P值48 48 Vm(cm∕s)28.61±2.73 28.45±2.64 0.291 0.771 34.62±3.48a 31.06±3.04a 5.337<0.001 Vs(cm∕s)36.51±4.53 36.82±4.47 0.337 0.736 47.31±5.72a 42.15±5.04a 4.689<0.001
4、兩組患者治療前后MBI和SWAL-QOL評分對比
治療后兩組MBI和SWAL-QOL評分均升高(均P<0.05),且治療組治療后MBI和SWAL-QOL評分均高于對照組(均P<0.05),見表4。
表4 兩組腦卒中后吞咽障礙患者治療前后量表評分對比(分,±s)

表4 兩組腦卒中后吞咽障礙患者治療前后量表評分對比(分,±s)
注:對照組給予口腔感覺運動訓練治療,治療組在對照組基礎上聯合分期穴位深刺治療;MBI為改良Barthel指數,SWAL-QOL為吞咽障礙特異性生活質量量表;與同組治療前比較,a P<0.05
SWAL-QOL評分98.12±19.06 97.84±18.85 0.072 0.942 169.18±35.07a 134.15±28.14a 5.397<0.001時間治療前例數48 48治療后組別治療組對照組t值P值治療組對照組t值P值48 48 MBI 34.28±5.76 34.86±5.83 0.490 0.625 68.02±12.16a 51.97±10.44a 6.938<0.001
5、兩組患者不良反應發生情況對比
對照組未出現嚴重不良反應,治療組有個別患者出現局部輕微疼痛,均自行緩解,兩組患者心率、血壓均無明顯變化。
討 論
腦卒中并發吞咽障礙是腦卒中損傷影響與吞咽相關的中樞神經,造成吞咽過程出現障礙[11]。吞咽障礙會出現吞咽阻塞感,進食時還會引發氣短或呼吸困難,增加卒中病死率[12]。目前,卒中后吞咽障礙的患者多采取康復治療,如口腔感覺運動訓練技術,能加強舌肌感覺輸入、舌上抬肌力和耐力、吞咽動作協調性,重建吞咽反射神經通路,糾正吞咽動作不協調和吞咽反射消失等口腔異常運動模式,降低吞咽前誤吸、營養不良的風險[13-14]。
中醫將腦卒中后吞咽障礙歸屬于“舌謇”“暗痱”等范疇[15-16],其病位在于咽喉與腦,病機為本虛標實之癥,本虛以腎中精氣不足、髓海失養和元神腦府失養為主;標實在痰瘀壅盛、蘊而成毒和內阻腦絡。腦髓所藏為精為氣,腎為先天之本,臟腑之精皆藏于腎,陰腎經之脈循喉嚨、連舌下,治療以疏通筋絡為主[17-19]。在現代醫學對本病療效欠佳的情況下,采取中醫針刺對該病取得了一定的成果。針刺上廉泉、廉泉能改善舌體運動,增加舌體靈活性,從而改善患者口腔期食物攝入[20-23]。針刺人迎、金津、玉液、咽后壁,能改善咽喉部肌肉運動和口咽期的食物攝入,舌與神明也有密切關系,舌屬心,心主神而與腦密切相關。針刺下關、風池、風府起到疏通經氣、調整氣血、開竅啟語之功效[24-26]。上述穴位均在舌咽、迷走神經、感覺纖維支配區內,深刺該類穴位,能使興奮由神經傳到中間神經元(大腦皮質或延髓),中間神經分析興奮,使效應器反應加強,促進反射弧功能正常完成,重建語言活動的神經環路。提高吞咽運用的協同性[27-29]。有學者報道撳針埋針聯合吞咽康復訓練治療腦卒中后吞咽障礙的效果較好[30],結合本研究與對照組相比,治療組治療有效率更高(95.83%比79.17%);相比對照組,治療組治療后洼田飲水試驗、FOIS和VFSS評分均更高,NRS2002評分更低,說明分期穴位深刺聯合口腔訓練能改善腦卒中后吞咽障礙患者的各種癥狀評分,降低其營養不良風險;治療組治療后Vm、Vs有提高,RI顯著降低,說明針刺能改善吞咽障礙患者的腦血流動力學,對患者攝食-吞咽功能也能調整;且相比對照組,治療組治療后MBI和SWAL-QOL評分均高于對照組,說明針灸分期穴位深刺可傳導經氣,促進大腦動脈血流循環,改善患側腦部供血,有助于患者病情緩解和生活能力、生活質量的提高。
綜上所述,針對腦卒中后吞咽障礙患者,采取分期穴位深刺聯合口腔訓練治療臨床療效理想,可提高患者攝食吞咽功能,提高其腦血流動力學和日常生活活動能力,降低其營養不良風險,改善生活質量。
利益沖突所有作者均聲明不存在利益沖突

