麻醉誘導(dǎo)期不同劑量舒芬太尼在兒童扁桃體摘除術(shù)中的應(yīng)用效果及安全性觀察
刁云霞,孫曉妮,李思遠
(1.西安交通大學第二附屬醫(yī)院麻醉科,陜西 西安 710004;2.咸陽彩虹醫(yī)院麻醉科,陜西 咸陽 712021)
小兒扁桃體摘除術(shù)是兒科臨床上較易引起應(yīng)激反應(yīng)的一種術(shù)式。手術(shù)操作部位位于口咽部,易引起刺激,進而引起術(shù)中多種不良反射和蘇醒期躁動,此外也可造成不同程度的口腔黏膜損傷,術(shù)后需根據(jù)患兒口咽部反射恢復(fù)情況拔管,以避免口腔分泌物倒流,引起呼吸道阻塞[1-2]。為保證手術(shù)順利進行,術(shù)中麻醉需滿足麻醉程度深、術(shù)后蘇醒快等特點,因而需選用麻醉效果穩(wěn)定、術(shù)中反應(yīng)輕、誘導(dǎo)和蘇醒快速的麻醉藥物[3]。目前,臨床上常見的鎮(zhèn)靜和鎮(zhèn)痛藥物有七氟烷、芬太尼、舒芬太尼等,但療效和安全性存在差異[4]。七氟烷作為一種吸入麻醉劑,具有高效、麻醉蘇醒迅速、可控性強等特點,臨床上常用于術(shù)中麻醉維持[5]。舒芬太尼鎮(zhèn)痛、鎮(zhèn)靜效果明顯,藥物消除半衰期較短,對呼吸影響小,在外科手術(shù)麻醉中應(yīng)用較為廣泛,但其用于小兒麻醉誘導(dǎo)相對較少,這可能與兒童個體差異有關(guān),臨床使用劑量尚無定論[6]。基于此,本研究將不同劑量舒芬太尼復(fù)合七氟烷麻醉應(yīng)用于小兒扁桃體摘除術(shù)中,以探究其維持血流動力學穩(wěn)定和降低術(shù)后躁動的適宜劑量。
1 資料與方法
1.1 一般資料 選取我院2019年9月至2020年9月行扁桃體摘除術(shù)的患兒105例為研究對象,采用簡單隨機法分為低劑量組(34例)、中劑量組(35例)和高劑量組(36例)。三組患兒一般資料比較差異無統(tǒng)計學意義(均P>0.05),見表1。病例納入標準:①符合手術(shù)治療指征;②美國麻醉醫(yī)師協(xié)會(ASA)分級為Ⅰ、Ⅱ級;③年齡4~9歲;④近期無上呼吸道感染,未使用鎮(zhèn)靜藥物。排除標準:①急性扁桃體炎正在發(fā)作;②伴有血液性疾病或凝血異常;③患有心臟、神經(jīng)系統(tǒng)疾病。本研究符合《赫爾辛基宣言》相關(guān)倫理標準。本研究經(jīng)醫(yī)院倫理委員會批準,患兒家屬均知情同意。

表1 三組患兒一般資料比較
1.2 研究方法 三組均采用舒芬太尼復(fù)合七氟烷麻醉,叮囑患兒家屬術(shù)前6~8 h禁食,術(shù)前4 h禁水,術(shù)中嚴密監(jiān)視患兒的生命體征狀況。
1.2.1 麻醉誘導(dǎo):分別給予患兒靜脈注射2 mg/kg丙泊酚(批號:22110203-2)、0.01 mg/kg鹽酸戊乙奎醚(批號:62103223)、0.15 mg/kg苯磺酸順式阿曲庫銨(批號:21020421)和枸櫞酸舒芬太尼(批號:11A10111),其中低劑量組、中劑量組和高劑量組舒芬太尼用量分別為0.2、0.3、0.4 μg/kg。持續(xù)3 min后,待患兒肌肉呈現(xiàn)松弛狀態(tài),開始進行插管處理。
1.2.2 麻醉維持:術(shù)中持續(xù)性吸入七氟烷(批號:21070931)維持麻醉,吸入濃度控制在2.0%~4.0%,并根據(jù)術(shù)中患兒狀態(tài)調(diào)整吸入濃度。采用壓力控制性通氣,吸氣壓力11 cmH2O,通氣頻次14次/min,維持呼氣末二氧化碳分壓(PETCO2)在35~45 mmHg,氧流量為1.5 L/min,維持腦電雙頻指數(shù)(BIS)在45~60。
1.2.3 術(shù)后處理:術(shù)畢前5 min停止吸入七氟烷,術(shù)畢后三組患兒均維持氣管導(dǎo)管通氣并移送至麻醉恢復(fù)室,待患兒意識恢復(fù)拔除氣管導(dǎo)管,再觀察10~15 min后,確保患兒狀態(tài)正常后送至病房。
1.3 觀察指標
1.3.1 血流動力學指標:比較三組患兒麻醉誘導(dǎo)前(T0)、插管前(T1)、插管后10 min(T2)、手術(shù)結(jié)束時(T3)、拔管后10 min(T4)的心率(HR)、平均動脈壓(MAP)及血氧飽和度(SpO2)。
1.3.2 麻醉效果:比較三組患兒麻醉誘導(dǎo)時間、自主呼吸恢復(fù)時間、拔管時間、蘇醒時間以及定向力恢復(fù)時間。
1.3.3 術(shù)后鎮(zhèn)痛、鎮(zhèn)靜評分:分別于術(shù)后3、6、12、24 h采用視覺模擬量表(VAS)[7]、Ramsay鎮(zhèn)靜評分量表[8]評估三組患兒的鎮(zhèn)痛及鎮(zhèn)靜效果。VAS總分10分:①0分,無痛;②1~3分,輕微疼痛;③4~6分,中度疼痛;④7~10分,重度疼痛。Ramsay總分6分:①1分,煩躁不安;②2分,清醒,安靜合作;③3分,嗜睡,對指令反應(yīng)敏捷;④4分,淺睡眠狀態(tài),可迅速喚醒;⑤5分,入睡,對呼叫反應(yīng)遲鈍;⑥6分,深睡,對呼叫無反應(yīng)。另外,1分說明鎮(zhèn)靜不足,2~4分說明鎮(zhèn)靜恰當,5~6分鎮(zhèn)靜過度。
1.3.4 蘇醒質(zhì)量和躁動發(fā)生情況:統(tǒng)計三組醒后不睡和醒后再睡的患兒數(shù)量。采用蘇醒期煩躁量表(PAED)[9]評估三組患兒躁動程度。
1.3.5 不良反應(yīng)發(fā)生情況:不良反應(yīng)包括呼吸道梗阻、惡心嘔吐、心動過緩等。
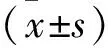
2 結(jié) 果
2.1 三組患兒不同時間點血流動力學指標比較 見表2。三組患兒不同時間點HR比較差異有統(tǒng)計學意義(F組間=5.167,F(xiàn)時間=8.886,F(xiàn)交互=2.232,均P<0.05)。三組患兒不同時間點MAP比較差異有統(tǒng)計學意義(F組間=5.035,F(xiàn)時間=5.707,F(xiàn)交互=2.313,均P<0.05)。三組患兒不同時間點SpO2比較差異無統(tǒng)計學意義(F組間=0.827,F(xiàn)時間=0.943,F(xiàn)交互=0.676,均P>0.05)。另外,中劑量組、高劑量組T3時HR及T2時MAP顯著低于低劑量組(均P<0.05)。
2.2 三組患兒麻醉效果比較 見表3。隨著劑量增加,麻醉誘導(dǎo)時間均依次縮短,自主呼吸恢復(fù)時間、拔管時間、蘇醒時間及定向力恢復(fù)時間均依次延長,且各組間比較差異有統(tǒng)計學意義(均P<0.05)。
2.3 三組患兒術(shù)后鎮(zhèn)痛、鎮(zhèn)靜評分比較 見表4。隨著時間推移,三組VAS評分均依次遞增,Ramsay評分依次遞減,組內(nèi)各時間點比較差異有統(tǒng)計學意義(均P<0.05)。拔管后10 min,三組患兒VAS評分、Ramsay評分比較差異無統(tǒng)計學意義(均P>0.05)。術(shù)后1、3 h,三組患兒VAS評分、Ramsay評分比較差異有統(tǒng)計學意義(均P<0.05)。
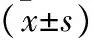
表2 三組患兒不同時間點血流動力學指標比較
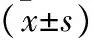
表3 三組患兒麻醉效果比較

表4 三組患兒術(shù)后鎮(zhèn)痛、鎮(zhèn)靜評分比較(分)
2.4 三組患兒蘇醒質(zhì)量和躁動發(fā)生情況比較 見表5。三組患兒蘇醒質(zhì)量比較差異無統(tǒng)計學意義(P>0.05)。三組患兒PAED評分、躁動發(fā)生情況比較差異有統(tǒng)計學意義(均P<0.05)。

表5 三組患者蘇醒質(zhì)量和躁動發(fā)生情況比較
2.5 三組患兒不良反應(yīng)發(fā)生情況比較 低劑量組蘇醒期出現(xiàn)呼吸道梗阻1例,惡心嘔吐1例,不良反應(yīng)發(fā)生率為5.88%。中劑量組出現(xiàn)呼吸道梗阻1例,惡心嘔吐2例,不良反應(yīng)發(fā)生率為8.57%。高劑量組出現(xiàn)呼吸道梗阻2例,惡心嘔吐2例,心動過緩1例,不良反應(yīng)發(fā)生率為13.89%。三組患兒不良反應(yīng)發(fā)生率比較差異無統(tǒng)計學意義(χ2=1.356,P>0.05)。
3 討 論
小兒扁桃體切除術(shù)時間短,刺激大,術(shù)中麻醉須達到足夠的深度才可減輕手術(shù)操作對口咽黏膜的刺激,降低患兒血液動力學波動[10]。術(shù)后疼痛是引起患兒蘇醒期躁動的主要因素,患兒自我調(diào)節(jié)和適應(yīng)性相對較差,在短暫時間內(nèi)出現(xiàn)煩躁、興奮、定向障礙等癥狀,術(shù)后躁動可引發(fā)手術(shù)切口破裂、傷口滲血,加大術(shù)后感染風險,從而影響恢復(fù)[11-12]。因而,需嚴格把控麻醉藥物用量,改善麻醉質(zhì)量。
七氟烷可通過調(diào)節(jié)中樞神經(jīng)興奮性受體的代謝抑制興奮性受體活性,同時活化抑制性受體,進而發(fā)揮鎮(zhèn)靜作用,具有麻醉誘導(dǎo)快、血液溶解度低、血氣分配系數(shù)少、降解迅速等特點,藥物安全性較高,一般用于術(shù)中維持麻醉[13]。然而,其麻醉維持時間較短,僅采用該藥物進行麻醉,患兒術(shù)后躁動發(fā)生率較大,報道[14]顯示單獨采用七氟烷進行麻醉時患兒在麻醉恢復(fù)室躁動發(fā)生率可高達53.3%。七氟烷引起的術(shù)后躁動可加大術(shù)后血流動力學波動和傷口出血風險,因此臨床上常將七氟烷和其他藥物聯(lián)用進行復(fù)合麻醉加強麻醉效果[15-16]。舒芬太尼對μ阿片受體的親和力較強,且藥物起效快、藥效穩(wěn)定,靜脈給藥幾分鐘內(nèi)藥效即可到達峰值,可有效維持麻醉穩(wěn)定性,藥物鎮(zhèn)靜效果較好,臨床應(yīng)用較為廣泛[17],但其在小兒外科手術(shù)中的用量仍存在爭議。舒芬太尼半衰期較長,一般高于12 h,劑量過小時藥物效能不足,可引起蘇醒期躁動,劑量過大時可延長蘇醒時間,引發(fā)呼吸道梗阻[18]。
本研究參考張錫鳳等[19]的研究,分別選取0.2、0.3、0.4 μg/kg的舒芬太尼誘導(dǎo)劑量復(fù)合丙泊酚用于小兒扁桃體摘除術(shù)麻醉,以分析其最佳劑量,結(jié)果顯示三組患兒不同時間點HR、MAP比較差異有統(tǒng)計學意義,且中、高劑量組T3時HR及T2時MAP顯著低于低劑量組,提示0.2 μg/kg的舒芬太尼用于麻醉誘導(dǎo)術(shù)中鎮(zhèn)靜效果相對較差,而中、高劑量組術(shù)中鎮(zhèn)靜效果相似。在麻醉效果方面,誘導(dǎo)時間呈劑量依賴性,術(shù)后自主呼吸恢復(fù)時間、拔管時間、蘇醒時間、定向力恢復(fù)時間均延長,這體現(xiàn)了其量效依賴性,與以往報道一致。而在鎮(zhèn)靜、鎮(zhèn)痛效果方面,低劑量組術(shù)后鎮(zhèn)痛、鎮(zhèn)靜效果均低于中、高劑量組;另外,中劑量組拔管后10 min、術(shù)后1 h鎮(zhèn)痛效果與高劑量組比較差異無統(tǒng)計學意義,提示0.3、0.4 μg/kg舒芬太尼術(shù)后鎮(zhèn)痛、鎮(zhèn)靜效果相似,側(cè)面反映了0.2 μg/kg劑量無法滿足鎮(zhèn)靜效果。在蘇醒質(zhì)量方面,三組整體蘇醒質(zhì)量比較差異無統(tǒng)計學意義,但中、高劑量組醒后不睡患兒與躁動發(fā)生人數(shù)均相對較少,說明0.3~0.4 μg/kg舒芬太尼即可保持良好的鎮(zhèn)痛、鎮(zhèn)靜效果,又可保證蘇醒質(zhì)量,減少患兒蘇醒期躁動[20]。此外,中、高劑量組PADE評分均顯著低于低劑量組,且中、高劑量組間比較差異無統(tǒng)計學意義,進一步證實0.3~0.4 μg/kg舒芬太尼相對安全有效。此外,三組不良反應(yīng)發(fā)生率比較差異無統(tǒng)計學意義。
綜上所述,0.3~0.4 μg/kg舒芬太尼復(fù)合七氟烷麻醉用于小兒扁桃體摘除術(shù),麻醉穩(wěn)定性好,鎮(zhèn)痛、鎮(zhèn)靜效果明顯,術(shù)后蘇醒期躁動發(fā)生率低,安全性較高。但本研究仍存在以下不足之處:①樣本量較小,可能導(dǎo)致蘇醒質(zhì)量及躁動發(fā)生比例差異不明顯;②年齡跨度較大,不同年齡兒童對麻醉要求不同,因此應(yīng)進一步縮短年齡范圍,探究不同年齡階段患兒舒芬太尼的最佳用量差異。

