抑陽酒連散聯合西藥治療急性前部葡萄膜炎的臨床療效觀察
黃小云
(臺山市中醫院五官科,廣東 江門 529200)
葡萄膜炎屬于眼睛內部的常見炎癥疾病,結合解剖部位劃分為全葡萄膜炎、前部葡萄膜炎、后部葡萄膜炎及中間葡萄膜炎,患者易伴隨全身自身免疫病,可因病情反復發作出現一系列嚴重的并發癥,導致患者失明。前部葡萄膜炎多影響虹膜和睫狀體的前部,是最常見的一類葡萄膜炎,患者多起病急。西醫治療時常選擇糖皮質激素、免疫抑制劑、非甾體抗炎藥進行對癥治療,但受個體因素影響,不同患者的療效不一,且存在一定的不良反應[1]。因此,需積極探索出更為合理、有效的治療方案。中醫學認為,急性前部葡萄膜炎出現多與肝經風熱或者肝膽濕熱有關,上攻于目或者風濕熱邪在經絡流竄,上犯清竅進而致病[2]。抑陽酒連散具有祛風、除濕、清熱的功效,經研究證實,其用于治療風濕夾熱所致急性前葡萄膜炎,有助于改善患者眼痛、流淚等臨床癥狀[3]。基于此,本研究旨在探討抑陽酒連散聯合復方托吡卡胺、妥布霉素地塞米松對急性前部葡萄膜炎患者臨床癥狀及炎性因子、免疫功能水平的影響,現報道如下。
1 資料與方法
1.1 一般資料 回顧性分析2018年1月至2020年1月于臺山市中醫院就診的72例急性前部葡萄膜炎患者的臨床資料,根據治療方式的不同將其分成西藥組(36例)和聯合組(36例),西藥組患者中男性20例,女性16例;年齡30~58歲,平均(42.35±5.68)歲;病程1~4 d,平均(3.02±0.68) d。聯合組患者中男性21例,女性15例;年齡30~60歲,平均(42.40±5.42)歲;病程1~5 d,平均(3.05±0.54) d。兩組患者一般資料相比,差異無統計學意義(P>0.05),組間具有可比性。納入標準:西醫符合《眼科學(第8版)》[4]中有關急性前部葡萄膜炎的診斷標準,中醫符合《中醫眼科學》[5]中有關風濕夾熱證的診斷標準者;存在眼紅、眼痛、流淚、畏光及視力降低等癥狀者;經眼前節檢查確診者;眼珠疼痛和墜脹感,眉棱骨脹痛感者;瞳神縮小、神水混濁、眼睛后壁存在沉著物者;病情纏綿,處在反復發作狀態者;舌紅,舌苔黃膩,脈弦數或者濡數者。排除標準:存在角膜潰瘍或青光眼等其他眼部疾病者;妊娠期或者哺乳期女性;肝、腎、心等重要臟器存在嚴重病變者;過敏體質者;存在認知障礙、嚴重神經系統病或者精神病者等。本研究經院內醫學倫理委員會批準。
1.2 治療方法 西藥組患者予以常規西醫治療,方法如下:使用復方托吡卡胺滴眼液(沈陽興齊眼藥股份有限公司,國藥準字H20055546,規格:5 mL∶托吡卡胺25 mg,鹽酸去氧腎上腺素25 mg)和妥布霉素地塞米松滴眼液(齊魯制藥有限公司,國藥準字H20020497,規格:5 mL∶妥布霉素15 mg;地塞米松5 mg)滴眼,1滴/次,4~6次/d。聯合組患者在西藥組的基礎上聯合中醫治療,選擇抑陽酒連散口服,方劑組成包含:生地黃15 g,防己、寒水石、梔子、黃芩(酒制)、白芷、防風、羌活、蔓荊子、知母、黃柏各10 g,獨活、黃連(酒制)各6 g,將上述藥材加入適量水煎煮之后取汁400 mL,分成2次于早晚溫服,200 mL/次,1劑/d,治療期間注意患者是否發生不良反應。兩組患者均治療1個月,并定期隨訪24個月。
1.3 觀察指標 ①治療1個月后臨床療效,參照《眼科學(第8版)》[4]中的判定標準,疼痛、流淚及畏光等癥狀消失,炎癥完全控制,角膜后沉著物(KP)、房水閃光消失,視力在原基礎上提高0.5以上為顯效;眼內炎癥基本控制,疼痛、流淚及畏光等癥狀有所緩解,KP、房水閃光(+),視力在原基礎上提高0.1~0.5為有效;眼內炎癥未控制,眼部病變無任何改善甚至加重為無效。總有效率=顯效率+有效率。②臨床癥狀消失時間和視力恢復時間,臨床癥狀消失時間包括畏光消失時間、流淚消失時間、眼痛消失時間。③炎性因子水平,采集兩組患者治療前與治療2周后空腹狀態下的靜脈血3 mL,以3 000 r/min的轉速,離心15 min后分離取血清,經酶聯免疫吸附實驗法對血清白細胞介素-5(IL-5)、白細胞介素-6(IL-6)、白細胞介素-10(IL-10)、腫瘤壞死因子-α(TNF-α)水平進行檢測。④免疫功能,采血方式同③,采用流式細胞檢測儀對兩組患者外周血中的T細胞亞群CD4+、CD8+、CD3+百分比進行檢測,并計算CD4+/CD8+比值。⑤復發情況,統計兩組患者治療后6、12、24個月的疾病復發情況。
1.4 統計學方法 使用SPSS 23.0統計軟件分析數據,計數資料與計量資料分別以[ 例(%)]、(±s)表示,兩組間比較分別采用χ2、t檢驗。以P<0.05表示差異有統計學意義。
2 結果
2.1 臨床療效 治療1個月后聯合組患者臨床治療總有效率高于西藥組,差異有統計學意義(P<0.05),見表1。
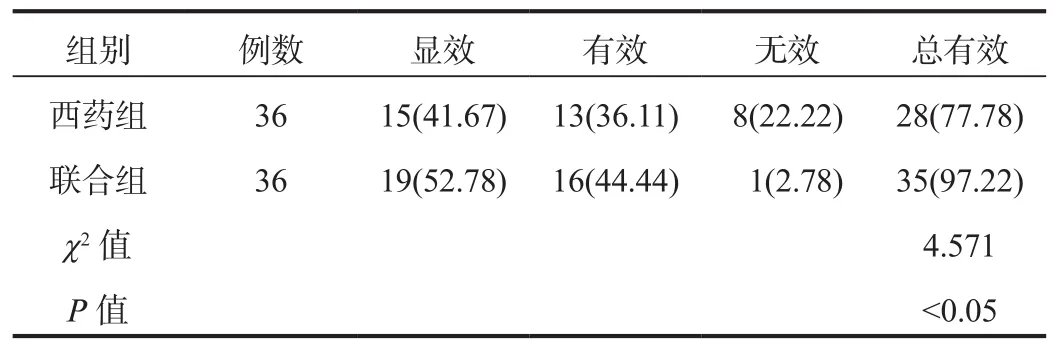
表1 兩組患者臨床療效比較[ 例(%)]
2.2 癥狀消失與視力恢復時間 聯合組患者畏光消失時間、流淚消失時間、眼痛消失時間及視力恢復時間均短于西藥組,差異均有統計學意義(均P<0.05),見表2。
表2 兩組患者癥狀消失與視力恢復時間比較( ?±s?, d)
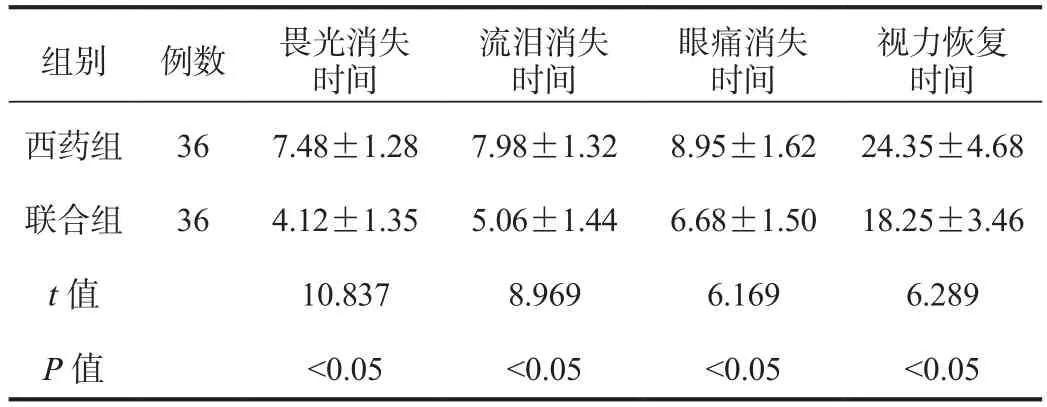
表2 兩組患者癥狀消失與視力恢復時間比較( ?±s?, d)
組別 例數 畏光消失時間流淚消失時間眼痛消失時間視力恢復時間西藥組 36 7.48±1.28 7.98±1.32 8.95±1.62 24.35±4.68聯合組 36 4.12±1.35 5.06±1.44 6.68±1.50 18.25±3.46 t值 10.837 8.969 6.169 6.289 P值 <0.05 <0.05 <0.05 <0.05
2.3 炎性因子水平 與治療前比,治療2周后兩組患者血清IL-5、IL-6、TNF-α水平均降低,且聯合組低于西藥組;而血清IL-10水平升高,且聯合組高于西藥組,差異均有統計學意義(均P<0.05),見表3。
表3 兩組患者炎性因子水平比較( ?±s?, ng/L)
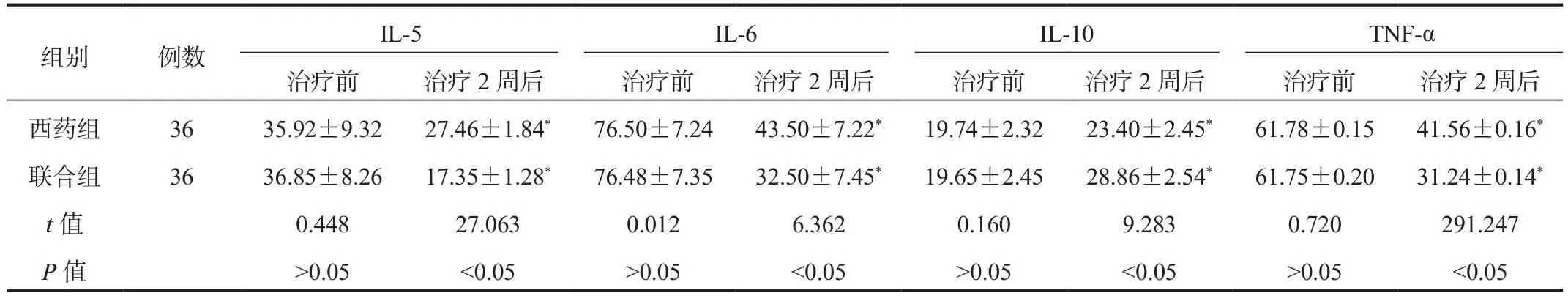
表3 兩組患者炎性因子水平比較( ?±s?, ng/L)
注:與治療前比,*P<0.05。IL-5:白細胞介素-5;IL-6:白細胞介素-6;IL-10:白細胞介素-10;TNF-α:腫瘤壞死因子-α。
組別 例數 IL-5 IL-6 IL-10 TNF-α治療前 治療2周后 治療前 治療2周后 治療前 治療2周后 治療前 治療2周后西藥組 36 35.92±9.32 27.46±1.84* 76.50±7.24 43.50±7.22* 19.74±2.32 23.40±2.45* 61.78±0.15 41.56±0.16*聯合組 36 36.85±8.26 17.35±1.28* 76.48±7.35 32.50±7.45* 19.65±2.45 28.86±2.54* 61.75±0.20 31.24±0.14*t值 0.448 27.063 0.012 6.362 0.160 9.283 0.720 291.247 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.4 免疫功能指標 與治療前比,治療2周后兩組患者外周血CD4+、CD3+百分比,CD4+/CD8+比值均升高,且聯合組高于西藥組;而外周血CD8+百分比均降低,且聯合組低于西藥組,差異均有統計學意義(均P<0.05),見表4。
表4 兩組患者免疫功能指標比較( ?±s)
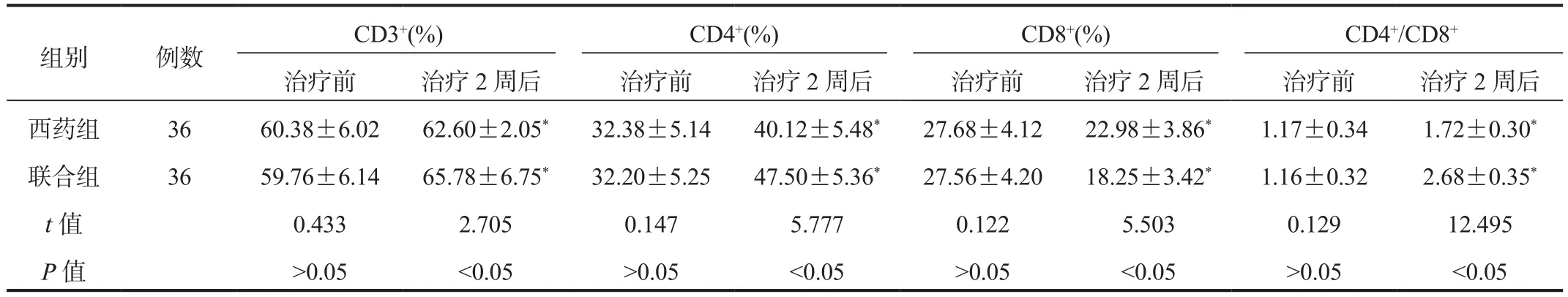
表4 兩組患者免疫功能指標比較( ?±s)
注:與治療前比,*P<0.05。
組別 例數 CD3+(%) CD4+(%) CD8+(%) CD4+/CD8+治療前 治療2周后 治療前 治療2周后 治療前 治療2周后 治療前 治療2周后西藥組 36 60.38±6.02 62.60±2.05* 32.38±5.14 40.12±5.48* 27.68±4.12 22.98±3.86* 1.17±0.34 1.72±0.30*聯合組 36 59.76±6.14 65.78±6.75* 32.20±5.25 47.50±5.36* 27.56±4.20 18.25±3.42* 1.16±0.32 2.68±0.35*t值 0.433 2.705 0.147 5.777 0.122 5.503 0.129 12.495 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.5 復發率 聯合組患者治療后6、12、24個月復發率均低于西藥組,差異均有統計學意義(均P<0.05),見表5。
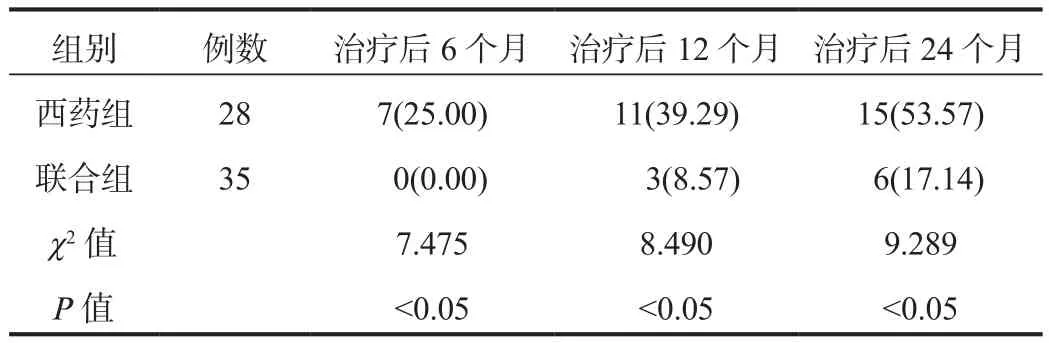
表5 兩組患者復發率比較[ 例(%)]
3 討論
急性前部葡萄膜炎作為臨床常見的眼部疾病,患者多起病急,且病理表現顯著,局部伴隨明顯癥狀,未及時治療或者病情遷延不愈,能導致多類并發癥的發生,使其視力嚴重受損,甚至失明。西醫學上認為,急性前部葡萄膜炎的出現和多類因素有關,如細菌、真菌及病毒感染和機械性、化學性損傷等[6]。急性前部葡萄膜炎的主要發病機制為免疫反應,治療時多采取對癥用藥,但療效往往不理想,且長期用藥易產生疼痛、出血等不良反應,影響預后效果。
中醫學將急性前部葡萄膜炎歸為“瞳神縮小”范疇,認為其主要病因為外感六淫之邪,其中風、濕、熱比較常見;主要病機在于肝、膽、胃、脾及腎臟功能紊亂。風濕和熱邪相搏,風濕邪熱熏蒸肝膽,上攻頭目,進而引起諸多癥狀[7]。治療時需堅持祛風、除濕、清熱的原則。抑陽酒連散具有抑陽緩陰的功效,方中生地黃、寒水石及知母可滋陰抑陽、瀉火;獨活、防風、羌活、防己、蔓荊子及白芷可除濕祛風、清利頭目;黃柏、黃芩、黃連及梔子可解毒清熱、燥濕、抑陽;黃芩和黃連均為酒制,能引各類藥物直接到達病所,諸藥合用,共奏抑陽緩陰、祛風除濕、滋陰清熱之功效[8-9]。本研究發現,治療1個月后聯合組患者的臨床總有效率高于西藥組,畏光消失時間、流淚消失時間、眼痛消失時間及視力恢復時間均短于西藥組,說明抑陽酒連散聯合西藥治療急性前部葡萄膜炎,能迅速改善患者的臨床癥狀,促進其視力恢復。
急性前部葡萄膜炎多屬于自身性免疫疾病,由T淋巴細胞介導而導致的自身免疫性炎癥,其中CD4+、CD3+、CD8+T淋巴細胞屬于機體細胞免疫的核心成分,CD4+、CD3+百分比下降和CD8+百分比上升代表急性前部葡萄膜炎患者受病毒的影響,導致其免疫系統受損,不利于病情恢復[10]。IL-5、IL-6、TNF-α均屬于急性前部葡萄膜炎中促炎因子,其中IL-5能加快嗜酸粒細胞繁殖,IL-6參加免疫反應細胞的增殖和分化,TNF-α能導致機體中炎性因子聚集,其指標水平越高,即急性前部葡萄膜炎患者的炎癥反應越嚴重[11]。而IL-10屬于一類炎癥抑制因子,葡萄炎在非活躍期時,高水平的IL-10會緩解葡萄炎的進展,對炎癥反應發揮著非常重要的負性調控作用[12]。現代藥理研究發現,生地黃中的地黃苷A可促進吞噬細胞的吞噬功能,具有增強體液免疫和細胞免疫功能的作用;黃連中的小檗堿可阻礙細菌生長,提高免疫力,發揮抗炎作用;知母中的知母多糖可通過激活巨噬細胞,激活T淋巴細胞,調節免疫活性,減輕炎癥損傷;黃芩中包含的黃芩素具有多種功效,既可加速吞噬細胞吞噬,還可以對免疫功能進行雙向調節,有利于提高患者免疫力[13]。黃柏中的主要活性物質為黃柏堿和木蘭花堿,能抑制RNA合成,發揮抗炎、抗病毒的作用[14]。本次研究發現,治療2周后聯合組患者血清IL-5、IL-6、TNF-α水平及外周血CD8+百分比均低于西藥組,而血清IL-10水平及外周血CD4+、CD3+百分比,CD4+/CD8+比值均高于西藥組,說明抑陽酒連散聯合西藥治療急性前部葡萄膜炎,能調節患者T淋細胞亞群及血清的炎性因子水平,并改善其細胞免疫功能。
本研究還顯示,聯合組患者治療后6、12、24個月的復發率均低于西藥組,說明抑陽酒連散聯合西藥治療急性前部葡萄膜炎可減少疾病復發。分析原因在于,在局部采取擴瞳劑與糖皮質激素的同時,加以抑陽酒連散中藥治療急性前部葡萄膜炎患者,能避免虹膜后粘連,減少不良反應的發生,更好地促進患處吸收藥物,控制病情發展,避免停藥后復發,降低患者復發率[15]。
綜上,抑陽酒連散聯合西藥治療急性前部葡萄膜炎,其療效確切,能改善患者臨床癥狀及細胞免疫功能,促進其視力恢復,并能夠降低炎性因子水平,減少后續疾病復發,值得臨床推廣。

