宮腔鏡下子宮內膜息肉電切除術治療子宮內膜息肉療效觀察
劉 云,蔡中瓊
(廣東省廣州市第十二人民醫院 婦產科,廣東 廣州 510620)
子宮內膜息肉是臨床常見疾病,主要發病機制為子宮內膜局部過度增生,形成息肉,突出于患者宮腔內,可為單發或多發,需要及時治療[1-3]。子宮內膜多發性息肉患者易產生月經量異常、月經周期紊亂等臨床表現。子宮內膜息肉的主要治療手段為宮腔鏡電切術,可有效切除子宮息肉,但術后患者仍有一定的復發率[4]。因此,尋找有效的子宮內膜息肉宮腔鏡電切除術后預防復發的治療方法,成為近年來研究熱點。本研究主要為宮腔鏡下子宮內膜息肉電切除術結合左炔諾孕酮宮內緩釋系統治療子宮內膜息肉的研究,并對其治療效果及安全性報告如下。
1 資料和方法
1.1 一般資料
將2019年12月-2021年3月收治的本院56例子宮內膜息肉宮腔鏡電切除術后患者納入至本次研究中,按照隨機數字表法隨機分為2組,每組28例。對照組中,年齡24~45歲,平均年齡(37.39±5.05)歲。實驗組中,年齡24~49歲,平均年齡(36.21±4.54)歲,組間基礎資料差異無統計學意義(P>0.05)。納入標準:(1)符合子宮內膜息肉的手術標準;(2)患者本人簽署了知情同意書;(3)本次研究經醫院倫理委員會批準。排除標準:(1)存在嚴重心理及精神疾病者;(2)存在藥物過敏史者;(3)存在心、肝、腎等嚴重器官功能不全者。
1.2 研究方法
1.2.1 對照組
對患者使用宮腔鏡下子宮內膜息肉電切除術治療。患者取膀胱截石位,對宮腔深度進行探查,確定病灶位置、大小、數目等,電切術取出息肉,給予抗生素預防感染。
1.2.2 實驗組
在對照組的基礎上,結合左炔諾孕酮宮內緩釋系統治療。
1.3 觀察指標及評判標準
觀察比較2組患者的治療效果,手術前、后月經量月經失血圖(pictorial blood loss assessment chart,PBAC)評分及子宮內膜厚度情況。
1.3.1 治療效果判定標準
治療后患者月經量、月經周期、血紅蛋白等臨床指標均恢復正常判定為顯效;治療后患者月經量、月經周期、血紅蛋白等臨床指標均得到改善判定為有效;治療后患者月經量、月經周期、血紅蛋白等臨床指標均無任何改善甚至加重判定為無效。總有效率=顯效率+有效率。
1.3.2 PBAC包括
分別在治療前后讓患者自測,得分越高,月經異常越顯著。
1.4 統計學方法
2 結果
2.1 2組患者治療效果比較
實驗組治療有效率顯著高于對照組,P<0.05,見表1。

表1 2組治療效果對比[n(%)]
2.2 2組患者手術前、后子宮內膜厚度的比較
實驗組手術后子宮內膜厚度低于對照組,P<0.05,見表2。

表2 2組患者手術前、后子宮內膜厚度對比
2.3 2組患者手術后痛經視覺模擬評分法(visuol analogue Scale,VAS)、PBAC得分情況比較
實驗組手術前、后痛經VAS、PBAC得分情況優于對照組,P<0.05,見表3。
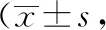
表3 2組患者手術前、后痛經VAS、PBAC得分情況對比分)
3 討論
近年來,發生婦科腫瘤疾病的患者越來越多,子宮內膜息肉宮腔鏡電切除術是治療子宮內膜息肉的主要外科治療手段,但術后患者復發率仍然較高[5]。
本實驗結果表明:治療后,2組PBAC評分、子宮內膜厚度均下降,且觀察組指標顯著低于對照組,差異存在統計學意義(P<0.05)。證明了宮腔鏡下子宮內膜息肉電切除術結合左炔諾孕酮宮內緩釋系統治療子宮內膜息肉效果顯著。分析其原因為:隨著腔鏡技術的發展,腔鏡輔助下手術應運而生,在治療子宮息肉等方面效果較好[6]。通過宮腔鏡下觀察,能夠顯著擴大醫生的視野范圍,做到在直視狀態下對患者子宮內膜息肉及周圍組織進行仔細檢查,顯著提高手術的準確性,具有手術時間短、操作方便、出血量少、直觀的特點。并且,腔鏡能夠大大降低手術對患者子宮內膜及周圍組織的損傷,準確評估宮腔內部環境。腔鏡輔助下手術相對于傳統手術來說,具有個性化治療、針對性強、治療效率高等特點[7,8]。左炔諾孕酮宮內緩釋系統通過平衡子宮內膜的激素分泌水平,合理調節月經周期,有效提高患者相關臨床癥狀的改善,具有起效快、藥效持久、作用時間長等特點。通過抑制子宮內膜細胞異常增殖,加快子宮內膜細胞凋亡,進而使子宮體積減小。同時,左炔諾孕酮屬于抗雌激素活性的孕激素,還能降低子宮局部循環血量,從而改善患者月經量異常、降低子宮內膜息肉的復發率。
綜上所述,宮腔鏡下子宮內膜息肉電切除術結合左炔諾孕酮宮內緩釋系統治療效果顯著,臨床應用較好。

