塞來昔布治療類風濕關節炎療效與安全性分析
梁錦裕 姚春花 陳遠中 黃國文
類風濕關節炎在我國的發生率較高,也是導致我國勞動力致殘的風險因素之一,屬于風濕科自身免疫性、系統性、異質性疾病,迄今為止,臨床中尚未明確該病的致病原因。據相關數據分析得知,類風濕關節炎在我國的老年群體中的發病率較高,高達30%~40%[1]。隨著臨床研究的不斷深入發現,感染、遺傳和免疫等因素是該病發生的重要因素,尤其是免疫系統因素,其在類風濕關節炎的發生中發揮著重要作用,T 細胞受到免疫系統紊亂的影響出現功能失調的狀況,同時B 細胞也受其影響出現免疫球蛋白G(IgG)的變性,機體受到刺激后出現免疫球蛋白M(IgM)抗體和IgG 抗體。以上因素無論是在類風濕關節炎的診斷中,還是分型以及治療中,均起到重要作用,類風濕關節炎的嚴重性和活性與以上因素有著正相關關系[2]。自身抗原與類風濕因子(RF)形成復合物,大量趨化因子被釋放,導致關節滑膜組織和滑膜液內有大量巨噬細胞、中性粒細胞進入,使滑膜液和滑膜組織被吞噬,且關節組織受到嚴重破壞。本文旨在研究類風濕關節炎患者采用塞來昔布治療的臨床效果及安全性,報告如下。
1 資料與方法
1.1 一般資料 選取2019 年12 月~2020 年12 月在本院接受治療的類風濕關節炎患者90 例,患者年齡51~69 歲,平均年齡(58.27±3.91)歲。根據隨機數字表法將患者分為參照組和研究組,每組45 例。
1.2 方法 參照組采用布洛芬治療,選擇布洛芬緩釋膠囊口服,0.3 g/次,2 次/d。研究組在參照組基礎上加用塞來昔布膠囊治療,100 mg/次,2 次/d。
1.3 觀察指標及判定標準 比較兩組治療前后VAS評分、炎性因子及治療效果、治療后不良反應發生情況。采用VAS 進行疼痛程度評估,總分10 分,分數越低說明疼痛程度越低。采用酶聯免疫吸附法檢測患者的炎性因子,包括IL-1、IL-6。不良反應包括消化性潰瘍、惡心、嘔吐、腹脹、消化道潰瘍、消化不良、消化道出血等。療效判定標準參考文獻[2]分為顯效、有效、無效,總有效率=顯效率+有效率。
1.4 統計學方法 采用SPSS22.0 統計學軟件對數據進行處理。計量資料以均數±標準差()表示,采用t 檢驗;計數資料以率(%)表示,采用χ2檢驗。P<0.05 表示差異有統計學意義。
2 結果
2.1 兩組治療前后VAS 評分比較 治療前,兩組VAS 評分比較差異無統計學意義(P>0.05);治療后,兩組VAS 評分均低于治療前,且研究組低于參照組,差異有統計學意義(P<0.05)。見表1。
表1 兩組治療前后VAS 評分比較(,分)

表1 兩組治療前后VAS 評分比較(,分)
注:與本組治療前比較,aP<0.05;與參照組治療后比較,bP<0.05
2.2 兩組治療前后炎性因子比較 治療前,兩組IL-1、IL-6 水平比較差異無統計學意義(P>0.05);治療后,兩組IL-1、IL-6 水平均低于治療前,且研究組低于參照組,差異有統計學意義(P<0.05)。見表2。
表2 兩組治療前后炎性因子比較(,pg/ml)
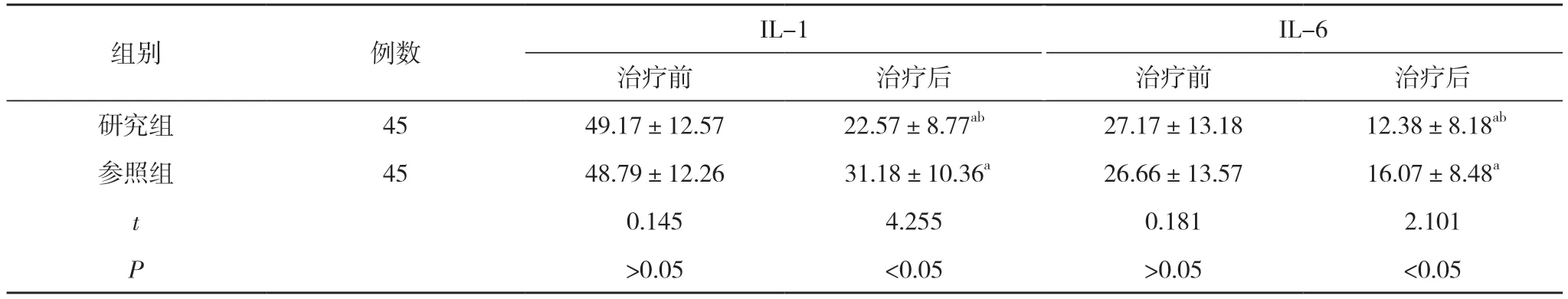
表2 兩組治療前后炎性因子比較(,pg/ml)
注:與本組治療前比較,aP<0.05;與參照組治療后比較,bP<0.05
2.3 兩組治療效果比較 治療后,研究組顯效、有效、無效例數分別為32、10、3 例,總有效率為93.33%(42/45);參照組顯效、有效、無效例數分別為24、9、12 例,總有效率為73.33%(33/45);研究組總有效率明顯高于參照組,差異有統計學意義(P<0.05)。見表3。

表3 兩組治療效果比較(n,%)
2.4 兩組治療后不良反應發生情況比較 研究組中出現惡心、嘔吐、腹脹各1 例,不良反應發生率為6.67%(3/45);參照組中發生消化性潰瘍3 例、惡心2 例、嘔吐2 例、消化不良4 例、消化道出血1 例,不良反應發生率為26.67%(12/45);研究組不良反應發生率低于參照組,差異有統計學意義(P<0.05)。
3 討論
近幾年,臨床中對于類風濕關節炎病理生理的研究不斷深入,發現類風濕關節炎中涉及的細胞類型較多,主要包括:滑膜細胞、巨噬細胞、B 細胞、破骨細胞、T 細胞等類型,類風濕關節炎患者的關節受到眾多細胞的影響被破壞,所以,習慣通過分析類風濕關節炎的病理特點對患者進行多靶點治療。
就B 細胞而言,其是一種抗原遞呈細胞,具有高效的抗原攝取作用,同時還有抗原遞呈、處理的作用,能夠降解抗原,使其成為抗原肽類,促使T 細胞出現增殖、活化,導致細胞因子產生,從而使類風濕關節炎發生。T 細胞受到其他多種因素的影響被激活,如T 細胞表面及抗原遞呈細胞表面協同刺激因子、抗原遞呈細胞主要組織相容性等,而破骨細胞受到T 細胞激活或增殖的影響,有大量細胞因子產生,此時類風濕活動度被增加,骨破壞力度加大,使類風濕關節炎的病情逐漸嚴重。
滑膜內層組織由成纖維樣滑膜細胞和巨噬細胞樣滑膜細胞組成,在微生物入侵前承擔前哨工作,清除關節腔中的碎片,為了維持滑膜襯里層結構,成纖維樣滑膜細胞會產生細胞外間質,有利于促進潤滑素、透明質酸等成分的分泌,同樣起到促使類風濕關節炎發病的重要作用[3]。通過上述分析可知,類風濕關節炎的發生、發展中無論是B 細胞、T 細胞,還是滑膜細胞、破骨細胞,均起到了重要作用,所以,在類風濕關節炎治療中可將以上細胞的靶點治療作為臨床新思路。雖然臨床中對生物制劑的應用較為廣泛,但在類風濕關節炎的治療方案中仍然將非甾體類抗炎藥作為首選,如果上述藥物效果不佳時,可將非甾體類抗炎藥聯合生物制劑的方法作為首選治療方案。
環氧化酶(COX)有兩個主要亞型,一個是COX-1,另一個是COX-2,其也是花生四烯酸代謝的限速酶,就COX-1 而言,其在多數組織和細胞內均大量存在,可誘導前列腺素的產生,有利于人體基礎生理功能的維持。就COX-2 而言,其還可稱為炎癥性COX,對前列腺素的病理有決定性作用,同時在炎癥反應中起到應答作用[4,5]。應用布洛芬可阻斷COX-1 的前列腺素合成,實現腫痛以及炎癥緩解的目的,雖然效果良好,但會導致多種不良反應產生。
塞來昔布是COX-2 抑制劑的一種,屬于新一代類型,該藥物選擇性較高,與COX-1 的親和力相比,塞來昔布對COX-2 的親和力是前者的700 倍,在COX-2活性的抑制中具有選擇性,不僅能夠起到消腫抗炎的功效,還能夠減少不良反應的發生。另外,高脂溶性是塞來昔布的特點,可輕松透過血腦屏障,可對中樞神經系統內的前列腺素合成進行抑制,具有良好的鎮痛效果[6]。本研究在布洛芬治療的基礎上使用塞來昔布進行治療,結果顯示,治療后,兩組VAS 評分均低于治療前,且研究組VAS 評分(1.18±0.27)分低于參照組的(2.79±1.47)分,差異有統計學意義(P<0.05)。治療后,兩組IL-1、IL-6 水平均低于治療前,且研究組IL-1(22.57±8.77)pg/ml、IL-6(12.38±8.18)pg/ml 均低于參照組的(31.18±10.36)、(16.07±8.48)pg/ml,差異有統計學意義(P<0.05)。研究組總有效率93.33%(42/45)明顯高于參照組的73.33%(33/45),差異有統計學意義(P<0.05)。研究組不良反應發生率6.67%(3/45)低于參照組的26.67%(12/45),差異有統計學意義(P<0.05)。
綜上所述,塞來昔布治療類風濕關節炎患者,能夠有效地緩解臨床癥狀,還能夠減少不良反應,促進治療效果的提升,可在今后治療中廣泛應用。

