輔助生殖技術(shù)對出生性別的影響:囊胚移植增加ICSI周期出生性別比
高紅婧,師娟子,解晉琳,馬嫣,蔡賀*
(1.西安醫(yī)學院,西安 710021;2.西北婦女兒童醫(yī)院生殖中心,西安 710000)
自1978年第1例試管嬰兒誕生以來,輔助生殖技術(shù)(ART)在國內(nèi)迅速發(fā)展。中華醫(yī)學會生殖醫(yī)學分會數(shù)據(jù)報告[1]顯示,僅2018年度ART助孕出生嬰兒共204 688名,較2017年度增多22 528名。伴隨ART出生嬰兒比例增加,ART可能影響子代出生性別比的問題也令人擔憂。出生性別比(secondary sex ratio,SSR)一般定義為活產(chǎn)男嬰與女嬰的比值[2-3]。許多大樣本數(shù)據(jù)研究表明,特定的ART技術(shù)可能對SSR造成影響[3-7]:與體外受精(IVF)技術(shù)相比,卵胞漿內(nèi)單精子注射(ICSI)降低了SSR;而囊胚移植相較于卵裂胚移植,其SSR增高。但是也有文獻報道,移植囊胚對SSR不會產(chǎn)生明顯影響[8-11]。Weston等[9]回顧性研究表明,囊胚培養(yǎng)不會改變后代性別比,這可能是延長胚胎培養(yǎng)時間至囊胚期雖然增加了男性胚胎的比例,但ICSI降低了男嬰出生比例,產(chǎn)生和囊胚移植相反的作用效果,最終中和了這種偏倚。而Dumoulin等[12]表示,經(jīng)ICSI處理后,后代為男性的囊胚中包含的細胞明顯多于女性的,但是在常規(guī)受精的囊胚中并沒有發(fā)現(xiàn)該差異。此外,評估囊胚形態(tài)和染色體相關性的研究表明,SSR與囊胚形態(tài)學評分相關[13-14]。Ebner等[14]報道認為,男嬰的滋養(yǎng)層細胞(TE)為A級者是女嬰囊胚的2.53倍,然而該研究樣本量小,其結(jié)果需大樣本研究進一步證實。
鑒于目前囊胚培養(yǎng)及移植的趨勢不斷上升[15-17],其可能對性別比例失衡的長期影響是一個重大的公共衛(wèi)生問題[18-20]。因此,本研究目的是評估我中心單胚胎移植(single-embryo transfer,SET)后成功分娩的新生兒SSR,并比較不同助孕方式及移植囊胚形態(tài)評分對新生兒性別的影響。
資料與方法
一、研究對象
回顧性隊列研究分析2015年1月至2019年12月在本中心接受IVF/ICSI-ET助孕、行SET且成功分娩的患者和新生兒臨床資料。納入/排除標準:于本中心接受IVF/ICSI-ET助孕患者;SET后成功分娩者;排除臨床資料缺失患者。
二、研究方法
1.IVF/ICSI助孕過程:根據(jù)患者年齡及卵巢功能個體化選擇激動劑或拮抗劑等方案[21]促排卵,動態(tài)監(jiān)測卵泡發(fā)育以及血清生殖激素水平,當有3個或3個以上卵泡直徑≥18 mm時,肌肉注射HCG(珠海麗珠制藥)10 000 U或皮下注射重組HCG(艾澤,默克,意大利)250 μg誘導排卵,注射HCG后32~36 h取卵。采用常規(guī)IVF或ICSI授精。
2.胚胎質(zhì)量評估:按Peter卵裂期胚胎評分系統(tǒng)并結(jié)合本中心實際工作評估D3胚胎質(zhì)量[3],將胚胎質(zhì)量分為5級:Ⅰ級(D3胚胎8~10細胞,卵裂球均勻,胞質(zhì)均勻透亮,透明帶完整,胚胎無碎片或<10%碎片)、Ⅱ級(D3胚胎6~7細胞或>10細胞,卵裂球稍不均,碎片10%~20%,透明帶完整)、Ⅲ級(D3胚胎4~5細胞,卵裂球稍不均,碎片20%~50%,透明帶完整)、Ⅳ級(碎片>50%,卵裂球不均)。Ⅲ級及以上級別胚胎為可用D3胚胎,Ⅰ級、Ⅱ級為優(yōu)質(zhì)D3胚胎。
將可用D3胚胎轉(zhuǎn)移至G2培養(yǎng)皿微滴(Vitrolife,瑞士)中培養(yǎng)至第5~6天,觀察囊胚形成情況并記錄,按Gardner分級標準[22]對所形成囊胚進行評分。根據(jù)囊胚的擴張和孵出程度將囊胚分為6級:1級(早期囊胚,囊胚腔小于胚胎體積的1/2)、2級(囊胚腔超過胚胎體積的一半)、3級(完全囊胚,囊腔充滿整個胚胎)、4級(擴張期囊胚,囊腔擴張,直徑大于最初的胚胎直徑,透明帶變薄)、5級(正孵出囊胚,即胚胎正從透明帶中孵出)、6級(已孵出的囊胚,囊胚完全從透明帶中孵出)。根據(jù)內(nèi)細胞團(ICM)和滋養(yǎng)外胚層細胞(TE)的發(fā)育情況進行以下評分標準,即ICM評分:A級(細胞數(shù)目多,結(jié)合緊密)、B級(細胞數(shù)目較少,結(jié)合較松散)、C級(細胞數(shù)目極少);TE評分:A級(細胞數(shù)目多,囊胚四周均有細胞分布)、B級(細胞數(shù)目較少,上皮細胞較松散)、C級(細胞數(shù)目極少)。囊胚擴張3級及以上且ICM及TE評分均≥C級定義為可用囊胚,其中ICM及TE評分均≥B級定義為優(yōu)質(zhì)囊胚。
3.胚胎移植及黃體支持:新鮮周期擇優(yōu)移植1枚D3卵裂胚或D5囊胚;凍融移植周期復蘇胚胎后行單卵裂胚或單囊胚移植。移植后黃體支持為本中心常規(guī)黃體支持方案,即陰道置入黃體酮緩釋凝膠(雪諾同,默克,瑞士)1.125 g/d+口服地屈孕酮(達芙通,雅培,荷蘭)30 mg/d,或陰道置入黃體酮軟膠囊(安琪坦,法杏,法國)600 mg/d+口服地屈孕酮30 mg/d。
移植后第28天陰道B超檢查可見宮內(nèi)孕囊為臨床妊娠,之后定期隨訪患者的孕產(chǎn)期情況及其分娩后子代結(jié)局。
4.觀察分析指標:主要結(jié)局指標為出生性別比(SSR),即活產(chǎn)男嬰與女嬰的比值。活產(chǎn)定義為胎齡≥28周的活胎分娩。對SSR的統(tǒng)計與分析中,每對同卵雙胞胎計為一個活產(chǎn)兒。
三、統(tǒng)計分析
結(jié) 果
一、患者周期資料
本研究共納入6 922個活產(chǎn)SET周期。其中,單胎活產(chǎn)6 782周期,同卵雙胎活產(chǎn)140周期(男胎80周期,女胎60周期;同卵雙胎計為一個新生兒)。
6 922個活產(chǎn)SET周期中,男嬰組3 793周期,女嬰組3 129周期,SSR為121.2。男嬰組與女嬰組間母親年齡、不孕因素構(gòu)成、精子來源比較均無統(tǒng)計學差異(P>0.05);而男嬰組與女嬰組間受精方式、周期類型、移植胚胎類型比較有統(tǒng)計學差異(P<0.05)(表1)。
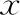
表1 活產(chǎn)兒中男嬰組與女嬰組的一般資料比較[(-±s),n(%)]
二、SSR影響因素的單因素分析
1.受精方式:IVF組SSR較ICSI組顯著升高(126.4 vs. 107.8,P=0.004)。
2.移植胚胎類型:囊胚移植組SSR較卵裂胚移植組顯著升高(125.1 vs. 104.8,P=0.005)。
3.周期類型:新鮮移植周期SSR略高于凍融移植周期,但并無統(tǒng)計學差異(127.3 vs. 114.0,P>0.05)。
三、SSR影響因素的多因素分析
將單因素分析中有統(tǒng)計學差異的指標納入多因素分析,結(jié)果顯示:與卵裂胚比較,囊胚移植顯著增加SSR(OR=1.20,P=0.004);與IVF周期比較,ICSI周期顯著降低SSR(OR=0.86,P=0.007);新鮮或凍融胚胎移植對SSR的影響在矯正了混雜因素后,關聯(lián)并不顯著(P=0.43)(表2)。

表2 嬰兒SSR影響因素的Logistic回歸分析
四、胚胎類型結(jié)合受精方式分層分析
根據(jù)受精方式對胚胎類型進行分層分析:IVF囊胚移植 vs. IVF卵裂胚移植;ICSI囊胚移植 vs. ICSI卵裂胚移植。結(jié)果表明:囊胚移植只增加ICSI周期中SSR(OR=1.44,P=0.002),對IVF周期中SSR無顯著影響(OR=1.10,P=0.185)(表3)。

表3 單胚胎移植后新生兒SSR的分層分析(受精方式+胚胎類型)
五、囊胚形態(tài)學評分對SSR的影響
對受精方式分層分析后顯示,IVF組中A、B以及C級TE的占比分別為5.0%、69.4%和25.6%,ICSI組中A、B以及C級TE的占比分別為3.6%、62.3%和34.1%。其中ICSI組的C級TE比例顯著高于IVF組(34.1% vs. 25.6%)。因此,矯正了受精方式后,對囊胚形態(tài)學參數(shù)(囊胚形成時間、擴張度、ICM和TE分級)與SSR的關系進行了分析。結(jié)果表明:TE評分高與SSR增高有關,TE評分A或B的囊胚較評分C者產(chǎn)生更高比例的男性后代[OR=1.76(A vs. C);OR=1.28(B vs. C),P<0.001];而囊胚形成時間、擴張度以及ICM評分對SSR均無顯著影響(P>0.05)(表4)。

表4 囊胚形態(tài)學分級對SSR影響的Logistic回歸分析(校正受精方式后)
討 論
本研究發(fā)現(xiàn)與卵裂胚移植相比,延長胚胎培養(yǎng)至囊胚期會增高出生性別比(SSR),然而此種影響與受精方式有關,在ICSI周期中囊胚移植和卵裂胚移植相比SSR顯著增加,但在IVF周期中未發(fā)現(xiàn)此影響。囊胚形態(tài)學評分中,TE質(zhì)量對SSR的影響具有更加重要的意義。
有研究認為,男性胚胎較女性胚胎具有更快的發(fā)育速度[5],解釋了為什么囊胚移植增加出生男嬰性別比。Maalouf等[15]研究表明,調(diào)控葡萄糖攝取、代謝的G6PD基因和抗氧化的HPRT 基因位于X染色體上,因此,雌性胚胎較雄性胚胎會攝取更多的葡萄糖并需要抵御更高的氧化應激損傷,進而導致胚胎發(fā)育速度緩慢。本研究結(jié)果顯示,ICSI周期的囊胚移植較卵裂胚移植SSR顯著升高(115.5 vs. 80.5,P=0.002);但IVF周期的囊胚移植后的SSR較卵裂胚移植并無顯著差異(128.8 vs. 116.5,P=0.185)。ICSI技術(shù)作為一種非生理性的受精過程,越過了正常受精中精子層層篩選環(huán)節(jié),人為挑選精子進行授精,而不育男性攜帶Y染色體精子往往會存在形態(tài)學異常,這就造成了ICSI助孕過程中精子的選擇偏倚[20]。本研究考慮到精液來源和男性不孕因素的影響,我們調(diào)整混雜因素后,ICSI仍然明顯降低SSR。Luke等[5]也認為,ICSI引起SSR降低的機制可能不在于男性因素,而是與ICSI技術(shù)本身有關。Yu等[23]報道,精子注射過程可能會損傷卵母細胞內(nèi)DNA復制單元,從而造成胚胎性別發(fā)育的異常有關。
囊胚形態(tài)學評分分析發(fā)現(xiàn),囊胚擴張度高(5~6)和TE評分高(A/B)的囊胚移植后的SSR顯著升高,表明囊胚形態(tài)學可能在某種程度上預測SSR。與IVF組相比,ICSI來源的囊胚C級TE占比更高(34.1% vs. 25.6%)。我們推測,ICSI來源的囊胚增高SSR的原因可能是ICSI的操作過程誘導TE質(zhì)量下降,女性囊胚損失更多,造成男嬰比例升高。目前機制仍不完全清楚。既往研究支持,兩條X染色體中的一條異常失活可能部分地導致女性在受精后早期提前死亡[24]。Dumoulin等[12]發(fā)現(xiàn),ICSI來源的女性囊胚較男性囊胚的TE細胞數(shù)量明顯減少,而IVF來源的囊胚未觀察到這種效應。ICSI操作后的女性囊胚可能比男性囊胚更容易發(fā)生TE的異常,TE后續(xù)會發(fā)育為胎盤部分,TE細胞數(shù)目減少將影響胚胎植入和進一步發(fā)育的潛力。
自1992年ICSI技術(shù)誕生以來,其在ART治療中所占比例不斷增加[6,25-26]。2010年國際監(jiān)測輔助生殖技術(shù)委員會(ICMART)對60個國家進行的ART助孕橫斷面研究表明,ICSI比例達63.0%[25]。本研究中ICSI的比例為26.2%,與國內(nèi)報道數(shù)據(jù)(29.2%)[26]大致相當,比例遠低于歐洲(71.3%)[27]和美國(56.4%)[6]。一方面是由于女性不孕因素占多數(shù)原因,另一方面,我國ICSI技術(shù)需要有明確指征,主要用于嚴重的男性因素或IVF受精失敗。ICSI技術(shù)對出生性別的影響越來越受到關注,ICSI助孕的遠期預后仍在追蹤和不斷觀察[28],也提示我們ICSI技術(shù)需要嚴格把握適應證。
本研究是單中心回顧性研究,對研究結(jié)果的解釋受到研究設計的限制,存在選擇偏倚可能,未來需要多中心、大樣本的研究來闡明其潛在的機制。
綜上所述,囊胚移植增加ICSI治療后新生兒的出生性別比;囊胚形態(tài)評分中,TE質(zhì)量對出生性別的影響具有更加重要的意義。

