超聲診斷原發性肝臟妊娠1例
徐冬,陳月琴
(高淳人民醫院 1.普外科;2.超聲科,南京 211300)
腹腔異位妊娠是指發生于子宮、輸卵管、卵巢、闊韌帶之外的腹腔內妊娠,占所有異位妊娠的1%,且絕大多數異位于盆腔,罕見異位于肝臟、脾臟、腸系膜、大網膜等上腹部臟器,肝臟異位妊娠的發病率更低,可分為原發性和繼發性,以后者居多[1]。原發性肝臟妊娠(PHP)是一種罕見的異位妊娠且缺乏相關診治指南,本文對B超首診發現的1例PHP患者報道如下。
一、病史摘要
患者女,29歲,已婚,因“停經48 d,右側腰部不適2 d”至我院就診,門診檢測血絨毛膜促性腺激素(HCG)為14 516 U/L,在明確新型冠狀病毒核酸陰性情況下收住院。既往于2010年行剖宮產手術。無功能節育器植入手術史及盆腔炎、輸卵管炎癥、異位妊娠等病史。生育史:孕4產1,3次藥物流產史(末次2020-10)。月經史:初潮14歲,經期6 d,周期35 d,無痛經史。入院查體:下腹部有一長約10 cm縱行陳舊性手術瘢痕,右側肝區叩之不適。陰道通暢,宮頸光滑,宮體前位、無壓痛,雙側附件未及異常。實驗室檢查僅中性粒細胞78%,略升高(參考值:50%~70%),余項目未及明顯異常。
輔助檢查及治療:超聲檢查:肝右前葉下緣可見24 mm×27 mm×19 mm囊性包塊,形態規則,囊壁厚度不一,腔內可見12 mm×6 mm類胚胎結構,未見卵黃囊及胎心搏動。肝內外膽管未見擴張,門靜脈內徑正常。彩色多普勒血流顯像(CDFI):包塊周邊見稀疏血流信號,包塊內部未見明顯動靜脈血流信號(圖1A)。子宮前位,大小約51 mm×51 mm×43 mm,包膜光滑,宮腔波居中。肌壁回聲欠均勻,內膜回聲均勻,厚度約5.7 mm,雙附件區未見明顯異常(圖1B)。腹腔內、子宮直腸窩均未探及明顯液性無回聲區(圖1C)。CDFI:未見異常血流信號。超聲診斷:肝右前葉下緣囊性包塊(腹腔妊娠可能)。CT檢查:肝臟V段囊性占位性病變。影像診斷明確后由肝膽外科醫生行腹腔鏡下肝臟V段楔形切除術,術中快速病理示肝組織內查見胎盤絨毛組織(圖1D),符合肝臟妊娠診斷。患者HCG于術后第7天降至正常。
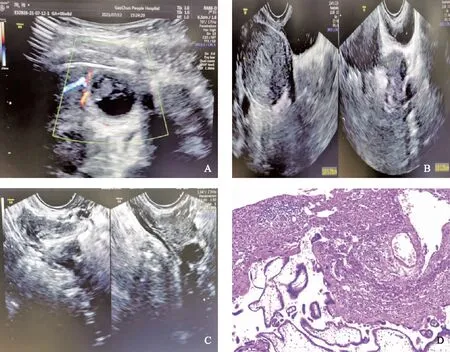
A:超聲顯示肝右前葉下緣的囊性包塊,包塊周邊見稀疏血流信號,其內部無明顯血流信號;B:子宮內未見孕囊,雙附件無明顯異常;C:腹腔內、子宮直腸窩均未探及明顯液性無回聲區;D:肝臟妊娠病灶的病理圖,肝組織內查見胎盤絨毛組織(HE染色,×100)。圖1 肝臟妊娠的超聲圖和病理圖
二、討論
PHP是指受精卵經輸卵管逆蠕動進入盆腔后隨腹腔液體的流動或腸蠕動,順時針移行至上腹部并著床于血供豐富的諸如肝臟等實質器官表面,其發病率遠低于輸卵管或盆腔等部位的異位妊娠[2]。檢索Pubmed數據庫發現,自1952年至今全球僅有41例PHP的文獻報道[3]。PHP診斷標準[1]:(1)輸卵管、卵巢無異常,近期內無異位妊娠證據;(2)無子宮-腹腔瘺;(3)妊娠僅存在于腹腔內;(4)在妊娠早期階段,受精卵初次著床后排除二次著床的可能性。本例患者符合此標準,故診斷為PHP。關于PHP的病因研究進展緩慢,文獻報道的諸如宮內節育器或長期口服避孕藥,輸卵管或盆腔慢性炎癥,剖宮產手術史導致的瘢痕子宮等因素可能與PHP相關[4-5]。本例患者因剖宮產手術形成的瘢痕子宮以及三次藥物流產史,可能是導致此次PHP的誘因,但具體的病理生理學機制尚需進一步研究。部分文獻報道PHP的發病機制可能類似于卵巢癌的腹腔擴散轉移[6-7]。在重力作用下,患者仰臥位時受精卵易著床于上腹部位置最低、表面積最大的肝右葉[8],其絨毛膜滲入肝組織獲取持續的血液供應,但由于不會發生蛻膜反應,故常在12周內發生流產,而孕囊破裂導致的急、慢性出血可誘發低血容量性休克。文獻報道,PHP的病死率約為輸卵管妊娠等異位妊娠情況的5~7倍[9],因此如何提高PHP的早期診斷率,降低PHP的病死率至關重要。
PHP患者可出現閉經、急慢性腹痛,急性腹膜炎、失血性休克,惡心、嘔吐、腹脹,以及右上腹部包塊等臨床表現和體征,結合HCG異常升高并借助B超、CT、MRI等多模式影像檢查技術,可以早期診斷PHP并降低誤診率和病死率[10]。目前,B超已成為篩查PHP的首選影像學檢查方法,但由于患者腹壁脂肪厚度差異、腹腔內空腔臟器內氣體干擾等因素,可能導致假陰性。CT和MRI能從不同方向成像,既能發現孕囊并定位,又能明確孕囊內外的解剖結構,行對比增強后還可明確孕囊的血供情況,為確定治療方法提供準確的影像信息。本例患者因“停經48 d,伴右側腰部不適、HCG異常升高”就診,陰道超聲檢查未見宮腔內孕囊及輸卵管、卵巢異常,擴大檢查范圍后于肝右前葉探及囊性包塊,并經CT和MRI進一步證實診斷為PHP。同時,在PHP診斷過程中需要考慮與以下疾病進行鑒別診斷。原發性肝癌:患者早期無明顯臨床表現,晚期會出現腹痛、腹脹、腰部不適、乏力、食欲減退、消瘦等癥狀,或觸及上腹部腫塊等體征,患者無HCG升高且多數具有乙型肝炎病史及甲胎蛋白升高,增強CT顯示病灶呈“牛眼征”及造影劑“快進快出”表現。肝囊腫:多數無明顯臨床癥狀且無HCG升高,B超及CT可見無回聲、低密度的囊性病灶,但若合并囊壁增厚伴結節,需進一步完善MRI明確是否為囊腺瘤可能。肝膿腫:絕大多數由膽道或血液內細菌感染引起,患者可出現高熱、肝區疼痛等臨床表現,感染性指標異常但無HCG升高,CT顯示病灶呈“日暈征”,B超引導下抽出膿液行細菌培養可進一步明確診斷。急性膽囊炎:絕大多數由結石引起,可表現為右上腹部或右側腰部疼痛,伴膽囊壞疽、穿孔時可出現腹膜炎表現,查體Mruphy’s征陽性,實驗室檢查可見感染性指標升高,B超可明確診斷。胃十二指腸潰瘍:潰瘍反復急性發作或慢性穿孔時,患者可出現與飲食習慣相關的規律性上腹痛,抑酸劑可緩解該腹痛,胃鏡檢查可進一步明確診斷。
鑒于PHP破裂可能誘發失血性休克危及患者生命,因此在選擇治療方法時應以出血風險最小、HCG下降最快為基本原則。本例患者生命體征平穩,孕囊直徑<3.5 cm,因此,我們選擇多學科診療模式(MDT),決定在行腹腔鏡探查后直接行腹腔鏡下肝臟第V段楔形切除術,利用腹腔鏡手術視野清晰、解剖精細、出血少、疼痛輕、恢復快、創傷小的優勢,并結合快速康復外科的部分理念,患者于術后第3天時體溫正常、無切口疼痛、正常進食和排便、生活自理,準予出院。術后第7天HCG降至正常水平,隨訪3個月無明顯不適。該患者也可以采用肌注甲氨蝶呤,或B超引導下孕囊內注射甲氨蝶呤或氯化鉀殺死胚胎的保守治療方法[11-12],但殘留的胎盤可能會引起繼發腸梗阻、腹膜炎、腹腔膿腫等并發癥,而需再次手術治療。
通過對該PHP患者的診治,我們認為:首診醫生需具備足夠的診治思維廣度,要重視患者的主訴和查體,對閉經、腹痛、HCG升高的育齡期女性要考慮PHP可能性;若陰道超聲檢查陰性,需擴大檢查范圍至肝臟、脾臟等實質器官,避免漏診。

