單點單次胸椎旁阻滯應用于經皮腎鏡碎石取石術的臨床效果
孔祥云 隋 成 周 晶 崔金花
大連大學附屬新華醫院麻醉科,遼寧大連 116021
經皮腎鏡取石術(percutaneous nephrolithotomy,PCNL)是一種保腎碎石技術,通過擊碎結石并將結石排出體外[1-2]。 PCNL 術對肌肉松弛的要求較低,但對鎮痛效果要求較高。 臨床通常采取椎管內麻醉,患者麻醉不全,易出現呼吸阻滯,心率出現較大的波動[3-4]。單點單次胸椎旁阻滯, 局麻藥注射在胸部脊神經,通過阻滯肋間神經和交感神經鏈達到鎮痛的目的[5-6]。基于此,本研究將其應用于PCNL 患者中,探討其臨床應用價值。
1 資料與方法
1.1 一般資料
選取2019年9月至2020年2月大連大學附屬新華醫院麻醉科收治的60 例經皮腎鏡碎石取石術患者作為研究對象,采用隨機數字表法分為對照組(30例)與觀察組(30 例)。 對照組中,男15 例,女15 例;年齡22~80 歲,平均(59.03±3.12)歲;體重60~75 kg;平均(67.34±5.12)kg。 觀察組中,男14 例,女16 例;年齡22~80 歲,平均(61.03±2.31)歲;體重60~75 kg;平均(66.57±5.31)kg。兩組患者的一般資料比較,差異無統計學意義(P>0.05),具有可比性。 所有患者及其家屬均知情同意;本研究經醫院醫學倫理委員會審核批準。 納入標準:①超聲定位下符合經皮腎鏡碎石術標準[7];②體重指數>23 kg/m2;③無胸椎病變及畸形。 排除標準:①全身免疫性疾病者;②凝血功能異常;③穿刺部位有感染。
1.2 方法
對照組給予椎管內麻醉術, 靜脈注射舒芬太尼(宜昌人福藥業有限責任公司;國藥準字:H20054172,生產批號:01A06171;規格:1 ml:50 μg),并對患者進行心電監護,面罩持續性供氧。 患者側臥位間隙時進行穿刺,同時要注入2 ml 的0.5%布比卡因(上海朝暉藥業有限公司; 生產批號:201905213; 規格:5 ml:37.5 mg)。 隨后將腰部穿刺針退出,放置在硬膜外導管的2 cm 處,觀察血壓波動情況。
觀察組予以超聲引導單點單次胸椎旁阻滯術,取側臥位, 使用彩色多普勒超聲診斷儀定位胸椎橫突。常規消毒,選擇21G 長100 mm 顯影穿刺針采用矢狀面掃描平面內進針, 回抽無回血后注入5 ml 生理鹽水,若見胸膜下移表明位置正確,注入0.5%羅哌卡因(廣東華潤順峰藥業有限公司;生產批號:201906184;規格:75 mg)。 直至阻滯平面達T8-L1后停止。 兩組患者均觀察48 h。
1.3 觀察指標及評價標準
比較兩組手術相關指標、視覺模擬量表(visual analogue scale,VAS)評分、各時間點的生命體征。 ①手術相關指標包括兩組患者的手術時間、 術中出血量、術后排期時間及住院時間。②比較兩組患者術前及術后6、12、24 h 的VAS 評分。 用10 cm 的一條線,分成11等份,兩端分別為“0 分”端和“10 分”端,“0 分”表示無痛,“10 分”表示難以忍受的最劇烈疼痛,分數越高,疼痛越劇烈[8]。 ③比較兩組患者麻醉前(T0)、麻醉后10 min(T1)、建立碎石通道后(T2)、碎石開始后10 min(T3),結束(T4)時的生命體征,包括平均動脈壓(mean arterial pressure,MAP)、心率(heart rate,HR)。
1.4 統計學方法
采用SPSS 22.0 統計學軟件進行數據分析, 計量資料用均數±標準差(±s)表示,兩組間比較用t 檢驗;計數資料采用%表示,組間比較用χ2檢驗,以P<0.05 為差異有統計學意義。
2 結果
2.1 兩組患者手術相關指標的比較
觀察組手術時間、術后排氣時間、住院時間均短于對照組,術中出血量少于對照組,差異有統計學意義(P<0.05)(表1)。
表1 兩組患者手術相關指標比較(±s)
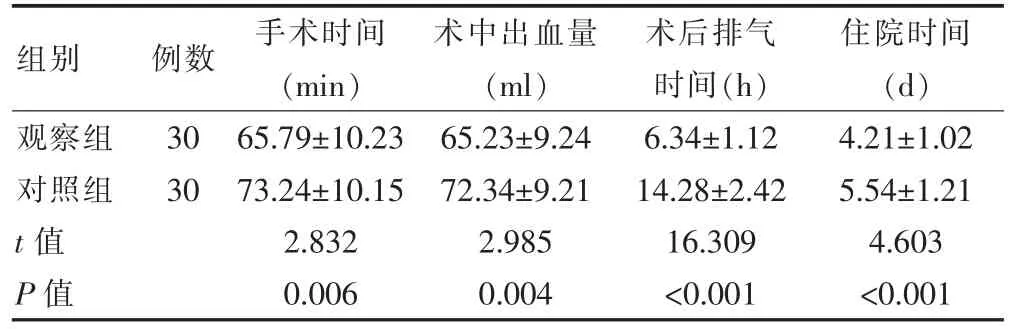
表1 兩組患者手術相關指標比較(±s)
組別 例數 手術時間(min)術中出血量(ml)術后排氣時間(h)住院時間(d)觀察組對照組t 值P 值30 30 65.79±10.23 73.24±10.15 2.832 0.006 65.23±9.24 72.34±9.21 2.985 0.004 6.34±1.12 14.28±2.42 16.309<0.001 4.21±1.02 5.54±1.21 4.603<0.001
2.2 兩組患者不同時間點VAS 評分的比較
術前, 兩組VAS 評分比較, 差異無統計學意義(P>0.05);術后6、12、24 h,兩組VAS 評分低于本組術前,且觀察組VAS 評分低于對照組,差異有統計學意義(P<0.05)(表2)。
表2 兩組患者不同時間點VAS 評分的比較(分,±s)

表2 兩組患者不同時間點VAS 評分的比較(分,±s)
注 與本組術前比較,aP<0.05;VAS:視覺模擬量表
組別 術前 術后6 h 術后12 h 術后24 h觀察組(n=30)對照組(n=30)t 值P 值6.12±1.31 6.22±1.03 0.329 0.744 4.98±1.21a 5.63±1.11a 2.168 0.034 3.21±0.23a 4.25±0.14a 19.881<0.001 1.12±0.24a 2.06±0.43a 10.455<0.001
2.3 兩組患者不同時間點MAP 及HR 的比較
T0時,兩組MAP、HR 比較,差異無統計學意義(P>0.05)。 組內比較,觀察組T1~T4的MAP、HR 均低于T0,對照組T1~T4的MAP 低于T0,T1時的HR 低于T0,T2~T4的HR 高于T0,差異有統計學意義(P<0.05)。組間比較,觀察組T1、T4的MAP 高于對照組,T2、T3的MAP 低于對照組;觀察組T1的HR 高于對照組,T2~T4的HR 低于對照組,差異有統計學意義(P<0.05)(表3~4)。
表3 兩組患者不同時間點MAP 的比較(mmHg,±s)

表3 兩組患者不同時間點MAP 的比較(mmHg,±s)
注 與本組術前比較,aP<0.05;MAP:平均動脈壓;1 mm Hg=0.133 kPa
組別 T0 T1 T2 T3 T4觀察組(n=30)對照組(n=30)t 值P 值103.21±4.21 104.43±3.02 1.291 0.203 84.45±5.20a 77.35±4.13a 5.856<0.001 91.23±10.20a 97.12±10.43a 2.211 0.031 80.70±5.24a 87.51±5.63a 4.851<0.001 93.51±10.15a 78.12±10.16a 4.231<0.001
表4 兩組患者不同時間點HR 的比較(次/min,±s)

表4 兩組患者不同時間點HR 的比較(次/min,±s)
注 與本組術前比較,aP<0.05;HR:心率
組別 T0 T1 T2 T3 T4觀察組(n=30)對照組(n=30)t 值P 值78.31±10.11 77.34±10.21 0.371 0.713 68.41±5.37a 63.36±6.13a 3.394 0.001 73.32±5.15a 82.67±5.17a 3.265 0.002 61.46±7.05a 78.58±6.03a 10.108<0.001 72.12±10.16a 88.15±10.02a 3.851<0.001
3 討論
PCNL 操作時間相對較長,可能對機體呼吸、循環系統造成不同程度的影響[9-12]。 臨床通常選擇椎管內麻醉術, 但在手術過程中患者交感神經興奮性增加,患者在麻醉后呼吸及平均動脈壓波動較大,嚴重威脅患者生命安全[13]。 為此探求合理的麻醉方法對患者的預后較為關鍵。
超聲引導單點單次胸椎旁阻滯通過穿刺針將局部麻醉藥物注射到椎旁間隙, 引起該側的脊神經后支、交感神經的阻滯和肋間神經出現與注射部位鄰近節段以及同側軀體相應麻醉效果的區域性神經阻滯,對心血管功能影響較小, 胸交感神經阻滯程度弱,血管擴張不明顯,血流動力學較穩定[14-17]。
本研究中,觀察組手術時間、術后排氣時間、住院時間均短于對照組,術中出血量少于對照組,差異有統計學意義(P<0.05),提示超聲引導單點單次胸椎旁阻滯能縮短手術時間及住院時間,減少出血量。 單點單次胸椎旁阻滯可以準確定位神經根的具體部位,避免麻醉藥物在血管內大面積擴散, 其次通過在T1進行單劑量阻滯, 可有效對腎臟及輸尿管進行有效阻滯,從而降低術中的出血量,縮短術后排氣時間[18-19]。
本研究結果顯示,術前,兩組VAS 評分比較,差異無統計學意義(P>0.05);術后6、12、24 h,兩組VAS評分低于本組術前,且觀察組VAS 評分低于對照組,差異有統計學意義(P<0.05),提示超聲引導單點單次胸椎旁阻滯可緩解患者可降低術后疼痛。可將麻醉藥物注入胸椎的筋膜間,對胸背神經、胸外側及內側神經阻滯,從而可更有效的控制疼痛[20],其次可以實時觀察整個進針過程及局麻藥的擴散情況[21]。 選擇平面內進針技術,可以將藥液注射到距離椎間孔相對較遠的胸椎旁間隙內增加了術后的鎮痛效果。
T0時,兩組MAP、HR 比較,差異無統計學意義(P>0.05),觀察組T1、T4的MAP 高于對照組,T2、T3的MAP低于對照組, 觀察組T1的HR 高于對照組,T2~T4的HR 低于對照組,差異有統計學意義(P<0.05)。 提示超聲引導單點單次胸椎旁阻滯對PCNL 術后患者平均動脈壓及心率影響較小。 通過可視化操作局麻藥物更加靠近目標神經部位, 避免了硬外麻醉藥硬膜外腔大面積擴散帶來的血管明顯擴張而導致平均動脈壓波動,心律不齊,阻滯區域局限平均動脈壓較穩定[22-23]。
綜上所述,超聲引導單點單次胸椎旁阻滯應用于經皮腎鏡碎石取石術后治療可縮短手術時間及住院時間,減少出血量,可降低疼痛,對動脈壓及心率影響較小。

