改良腦室-腹腔分流術治療繼發性腦積水的效果研究
何剛,袁學森,王超,高晗
繼發性腦積水是指繼發于腦外傷、腦出血、腦梗死、腦膜炎、腦室炎等腦部疾病的腦脊液循環障礙,根據壓力可分為高顱壓性腦積水和正常顱壓腦積水,根據腦脊液動力學可分為交通性腦積水和梗阻性腦積水。其典型癥狀為頭痛、下肢無力、起步或步態或站立不穩、反應遲鈍、進行性自主運動減少,經腰椎穿刺檢查后可確診。中度與重度腦積水患者CT檢查可見腦室普遍擴大,并伴有大小便失禁、進行性癡呆、臥床不起、視力模糊、視神經乳頭水腫,偶伴復視、眩暈及癲癇發作。該病發病率高,可發生于各年齡段[1]。神經元特異性烯醇化酶(neuron specific enolase,NSE)是一種腦損傷特異性標志物,顱腦損傷、腦出血等腦部疾病患者的腦脊液NSE升高[2]。顱腦損傷、腦出血等疾病會損傷患者的血-腦脊液屏障,導致血液中的白蛋白(albumin,Alb)進入腦組織中,加重繼發性腦積水患者的中樞神經系統損傷和并發癥[3]。兩者可作為評估繼發性腦積水患者恢復情況的指標。腦室-腹腔分流術(ventriculoperitoneal shunt,VPS)是目前用于治療繼發性腦積水的主流手術,具有操作簡便和療效顯著的優點,但其缺點是易發生各種術后并發癥,引起不良反應甚至危及患者生命[4]。本研究在常規VPS的基礎上進行改良,治療繼發性腦積水患者,并探討其效果,以期為繼發性腦積水的臨床治療提供參考。
1 對象與方法
1.1 研究對象 選取2015年1月至2019年1月在北京市大興區中西醫結合醫院就診的86例繼發性腦積水(包含交通性腦積水和梗阻性腦積水)患者為研究對象,采用隨機數字表法分為對照組和觀察組,每組43例。納入標準:(1)顱腦CT或MRI檢查可見腦室擴大和間質性水腫者;(2)符合繼發性腦積水相關診斷標準[5]者;(3)年齡18~70歲;(4)首次接受VPS者;(5)臨床資料完整者。排除標準:(1)合并嚴重顱內高壓者;(2)存在脊柱或腹部手術禁忌證者;(3)嚴重肝腎功能障礙者;(4)伴有免疫系統疾病者;(5)格拉斯哥昏迷量表(Glasgow Coma Scale,GCS)評分≤5分的重度昏迷者;(6)伴有精神疾病或溝通障礙者。兩組性別、年齡、GCS評分、病因、BMI、腦脊液總蛋白、腦脊液RBC比較,差異無統計學意義(P>0.05),見表1。本研究經過北京市大興區中西醫結合醫院倫理委員會批準(K172836),所有患者簽署知情同意書。
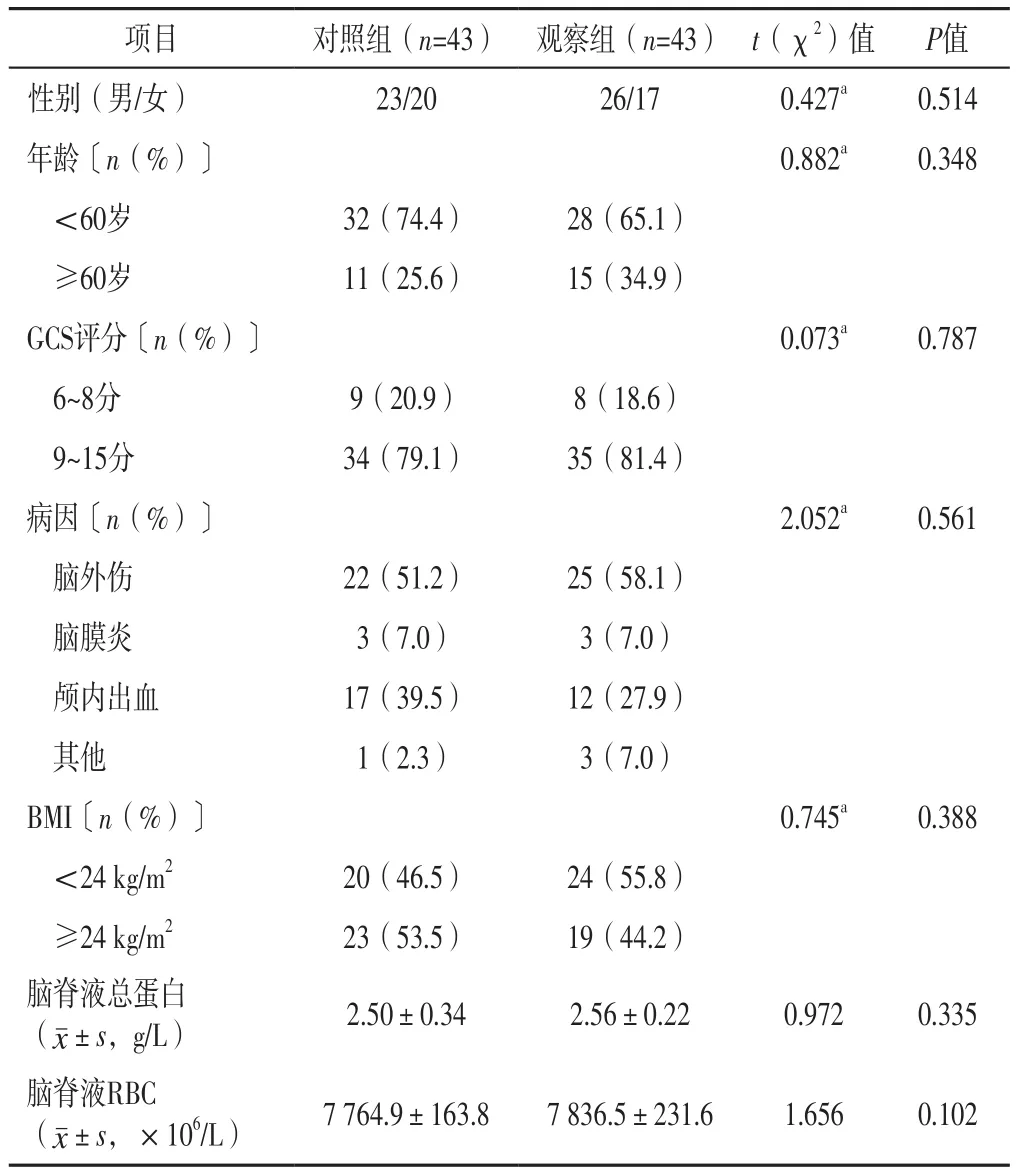
表1 兩組一般資料比較Table 1 Comparison of general data between the two groups
1.2 治療方法 交通性腦積水患者術前通過腰椎穿刺釋放30~50 ml腦脊液,平臥4 h后記錄患者腦脊液去除前及去除后的步態功能,并對其進行密切觀察。梗阻性腦積水患者通過腰椎穿刺引流腦脊液并進行常規檢查,壓力測定不作為選取調壓泵壓力的依據。所有患者使用索菲薩腦脊液分流裝置并根據患者情況選擇五檔抗磁或八檔非抗磁分流泵。對照組進行常規VPS,具體操作如下:患者取仰臥位,術前進行氣管插管并全身麻醉,常規消毒鋪巾;將患者的頭偏向一側,保持頭部、頸部、胸部、腹部位于同一直線上,在冠狀縫前、中線旁取長約3 cm手術切口,使用乳突撐開器將皮膚撐開,在切口的上緣顱骨處進行鉆孔,在穿刺針的引導下將分流管的腦室端向腦側室額角方向穿刺,穿刺深度為5~6 cm,待腦脊液流出后將導絲緩慢取出,于腹部劍突下進行切口,打開腹腔,沿患者的耳后、頸部、胸部至腹部劍突下打通一皮下隧道,將分流管腹腔端穿過皮下隧道并保留20 cm置入腹腔內,正確連接分流閥,確認分流管暢通后進行縫合,術后進行常規抗感染治療。觀察組進行改良VPS,具體操作如下:先進行腦室鉆孔,然后將腦脊液從頭皮下、胸壁皮下引流至左側腹壁并引出,先外引流,等腦脊液中RBC、WBC、總蛋白、葡萄糖恢復至參考范圍后,再次于胸骨旁取切口,斷開原分流管腹腔端,連接調壓分流泵,遠端再連接腹腔端分流管并放入腹腔,其他操作與對照組相同。原則上外引流時間不超過2周,全程在無菌環境下更換引流袋、進行放液操作。
1.3 觀察指標 (1)臨床療效。觀察患者的臨床癥狀,包括步態不穩、認知障礙、肌張力異常、尿失禁等。臨床療效判定標準如下,優:臨床癥狀基本恢復,術后顱腦CT或MRI檢查顯示腦室大小恢復正常,腦室周圍的水腫消失;良:臨床癥狀有所改善,術后顱腦CT或MRI檢查顯示腦室縮小,腦室周圍的水腫較術前減小;差:臨床癥狀無明顯改善甚至加重,顱腦CT或MRI檢查顯示腦室大小無明顯變化甚至增大,水腫無明顯減輕甚至加重[6]。(2)腦脊液NSE、白蛋白商(albumin quotitent,QAlb)。分別于術前、術后1周、術后2周采用ELISA檢測患者腦脊液NSE、Alb。術后在嚴格無菌環境中取腦脊液,對照組從分流裝置儲液囊中抽取,觀察組從外引流接頭處抽取,并抽取外周靜脈血,3 000 r/min離心10 min(離心半徑10 cm),取上清液,采用ELISA檢測血清Alb,相關試劑盒購自美國R&D公司,所有操作嚴格按照說明書進行。計算QAlb,QAlb=腦脊液Alb/血清Alb×1 000。(3)日常生活能力量表(Activity of Daily Living Scale,ADL)評分、美國國立衛生研究院卒中量表(National Institute of Health stroke scale,NIHSS)評分。分別于術前、術后3個月、術后6個月、術后12個月采用ADL[7]評價患者的日常生活能力,總分100分,得分越高表示日常生活能力越好;采用NIHSS[8]評價患者的神經功能損傷情況,總分40分,得分越低表示神經功能損傷越輕。(4)并發癥發生情況。隨訪記錄術后12個月內兩組并發癥發生情況,包括分流管堵塞(包括分流裝置近端、腹腔端堵塞)、分流管移位、術后感染(包括顱內感染、腹腔感染、穿刺切口感染等)、引流過度或不足、出血(包括顱內出血、血腫)、癲癇等。
1.4 統計學方法 采用SPSS 20.0統計學軟件進行數據分析。計數資料以相對數表示,組間比較采用χ2檢驗,等級資料比較采用秩和檢驗;計量資料以(±s)表示,組間比較采用兩獨立樣本t檢驗,重復測量資料比較采用雙因素重復測量方差分析,組內比較采用配對t檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 臨床療效 兩組臨床療效比較,差異無統計學意義(Z=1.241,P=0.216),見表2。

表2 兩組臨床療效比較〔n(%)〕Table 2 Comparison of clinical efficacy between the two groups
2.2 腦脊液NSE、QAlb 治療方法與時間在腦脊液NSE、QAlb上存在交互作用(P<0.05);治療方法、時間在腦脊液NSE、QAlb上主效應均顯著(P<0.05)。兩組術后1、2周腦脊液NSE、QAlb分別低于本組術前,且觀察組低于對照組,差異有統計學意義(P<0.05),見表3。
表3 兩組不同時間腦脊液NSE和QAlb比較(±s)Table 3 Comparison of cerebrospinal fluid NSE and QAlb between the two groups at different time
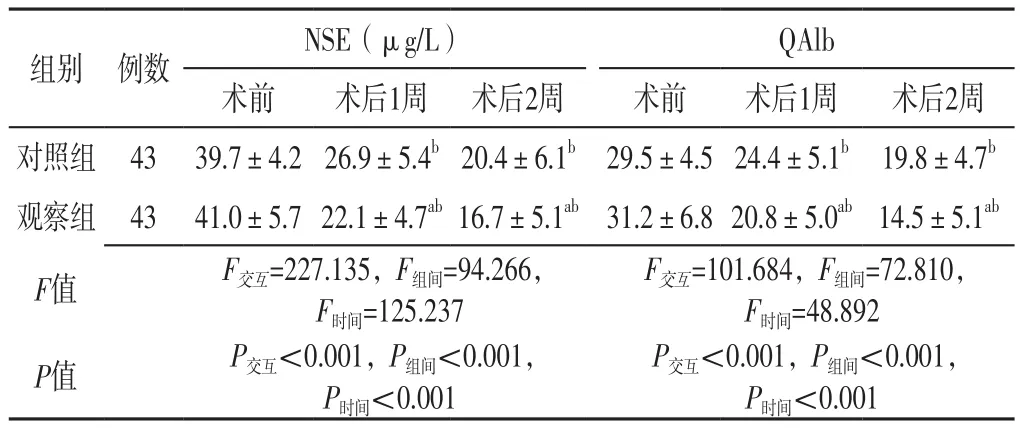
表3 兩組不同時間腦脊液NSE和QAlb比較(±s)Table 3 Comparison of cerebrospinal fluid NSE and QAlb between the two groups at different time
注:a表示與對照組比較,P<0.05;b表示與本組術前比較,P<0.05;NSE=神經元特異性烯醇化酶,QAlb=白蛋白商
組別 例數 NSE(μg/L) QAlb術前 術后1周 術后2周 術前 術后1周 術后2周對照組 43 39.7±4.2 26.9±5.4b20.4±6.1b 29.5±4.5 24.4±5.1b 19.8±4.7b觀察組 43 41.0±5.7 22.1±4.7ab16.7±5.1ab 31.2±6.8 20.8±5.0ab14.5±5.1ab F值 F交互=227.135,F組間=94.266,F時間=125.237 P交互<0.001,P組間<0.001,P時間<0.001 F交互=101.684,F組間=72.810,F時間=48.892 P值 P交互<0.001,P組間<0.001,P時間<0.001
2.3 ADL、NIHSS評分 治療方法與時間在ADL、NIHSS評分上存在交互作用(P<0.05);治療方法、時間在ADL、NIHSS評分上主效應均顯著(P<0.05);兩組術后3、6、12個月ADL評分分別高于本組術前,NIHSS評分分別低于本組術前,且觀察組術后3、6、12個月ADL評分高于對照組,NIHSS評分低于對照組(P<0.05),見表4。
表4 兩組不同時間ADL和NIHSS評分比較(±s,分)Table 4 Comparison of ADL and NIHSS scores between the two groups at different time

表4 兩組不同時間ADL和NIHSS評分比較(±s,分)Table 4 Comparison of ADL and NIHSS scores between the two groups at different time
注:a表示與對照組比較,P<0.05;b表示與本組術前比較,P<0.05;ADL=日常生活能力量表,NIHSS=美國國立衛生研究院卒中量表
組別 例數 ADL評分NIHSS評分術前 術后3個月 術后6個月 術后12個月 術前 術后3個月 術后6個月 術后12個月對照組 43 28.0±5.2 36.5±7.4b 63.9±10.2b 74.5±9.2b 28.1±3.7 22.4±3.1b 17.9±4.2b 14.8±3.0b觀察組 43 27.4±6.4 40.4±6.6ab 70.4±8.2ab 82.9±7.7ab 29.4±4.1 18.0±2.8ab 15.4±3.4ab 10.3±2.2ab F值 F交互=687.354,F組間=151.780,F時間=539.660 F交互=106.135,F組間=77.916,F時間=39.322 P值 P交互<0.001,P組間<0.001,P時間<0.001 P交互<0.001,P組間<0.001,P時間<0.001
2.4 并發癥 兩組分流管移位、術后感染、癲癇發生率比較,差異無統計學意義(P>0.05);觀察組分流管堵塞、引流過度或不足、出血發生率低于對照組,差異有統計學意義(P<0.05),見表5。
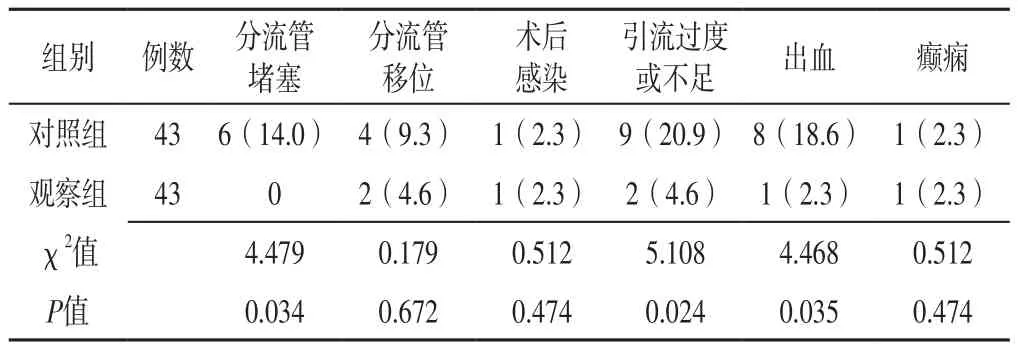
表5 兩組并發癥發生率比較〔n(%)〕Table 5 Comparison of incidence of complications between the two groups
3 討論
相對于特發性腦積水,繼發性腦積水更為常見,蛛網膜下腔出血、腫瘤壓迫、顱腦損傷、腦膜炎等多種疾病均可能導致繼發性腦積水[9]。腦脊液主要由雙側腦室的脈絡叢組織產生,通過室間孔進入第三腦室、第四腦室,進而流入蛛網膜下腔。目前對于繼發性腦積水的具體發病機制尚不清楚,但普遍認為是由于原發疾病造成腦部損傷,血-腦脊液屏障受損,腦脊液中的細胞和蛋白質隨著腦脊液循環阻塞蛛網膜下腔,導致軟腦膜纖維化和基底池瘢痕,最終引起腦脊液循環動力學紊亂,形成腦積水;在形成腦積水后,腦室擴大以代償性地調節腦脊液的壓力,腦積水會進一步影響水腫腦組織周圍血供,加重腦組織損傷,引起神經功能損傷和運動、語言、認知障礙等[10-11]。VPS是目前治療繼發性腦積水的主流術式,能有效減輕腦水腫,改善臨床癥狀,但其缺點是臨床并發癥發生率高。研究報道,繼發性腦水腫患者VPS后并發癥發生率為23.8%~33.4%[12-13],有2.7%的患者因并發癥死亡[14]。本研究在常規VPS的基礎上進行改良,進而治療繼發性腦積水患者,并探討其效果。
NSE參與腦組織內的糖酵解,是一種反映中樞神經系統損傷的有效指標,有研究發現腦脊液NSE含量與腦組織破壞程度呈正相關[15],還有研究發現NSE含量升高是急性輕型顱腦損傷患者預后不良的獨立危險因素[16]。Alb是由肝臟合成的蛋白質,正常情況下腦脊液中Alb含量微乎其微,但在中樞神經系統發生病變或者受損時,Alb能通過血-腦脊液屏障進入腦脊液,因而腦脊液Alb含量可以反映血-腦脊液屏障的破壞程度[17]。正常情況下,腦脊液與血液中的Alb含量差異極大,當血-腦脊液屏障受損時,血液中的Alb通過濃度差迅速進入腦脊液,故QAlb越高表示腦組織受損越嚴重[18]。鄭吉等[8]采用Logistic回歸分析發現腦脊液Alb水平升高是腦積水患者不良預后的獨立危險因素。本研究結果顯示,兩組術后1、2周NSE和QAlb分別低于本組術前,且觀察組低于對照組,提示VPS和改良VPS均可有效恢復繼發性腦積水患者的血-腦脊液屏障,且改良VPS的恢復效果更好。本研究結果還顯示,兩組臨床療效比較差異無統計學意義,但觀察組術后3、6、12個月ADL評分高于對照組,NIHSS評分低于對照組,觀察組分流管堵塞、引流過度或不足、出血發生率低于對照組,提示改良VPS更有利于繼發性腦積水患者日常生活能力和神經功能的恢復,且具有更好的安全性。分析原因如下:(1)患者早期出現明顯頭疼癥狀,分段引流后可使腦室壓力恢復到參考范圍,有利于腦部神經功能的恢復。(2)繼發性腦積水患者多伴有顱內感染,而顱內感染性疾病患者的腦脊液總蛋白含量較高,容易導致分流管堵塞,且開顱鉆孔手術后皮下出血、穿刺道出血也會導致血液沿頭端分流管流入腦室,容易導致分流管、分流泵堵塞,且部分患者有導管粘連的可能。改良VPS是先進行引流,在觀察到腦脊液RBC、WBC、總蛋白、葡萄糖水平恢復參考范圍后,斷開原分流管,再連接分流泵,可以有效降低分流管堵塞發生率。(3)腰椎穿刺壓力不能完全代表顱內壓力,腰椎穿刺留取的腦脊液化驗結果也不能完全代表顱內腦脊液結果,尤其在有顱內感染史患者中表現更明顯。先分段引流后減輕腦脊液壓力,待腦脊液壓力減輕、總蛋白含量恢復至參考范圍后再放置分流管連接腹腔,有利于恢復腦脊液循環,保持顱內壓穩定,術后控制引流裝置高度及引流速度不容易發生引流過度或不足,而顱內壓穩定可以減少出血相關并發癥。
綜上所述,改良VPS能有效恢復繼發性腦積水患者血-腦脊液屏障,提高其日常生活能力,改善神經功能,且安全性好,值得臨床推廣。但本研究樣本量較小,還需要大樣本量、多中心研究進一步驗證本研究結論。
作者貢獻:何剛進行文章的構思與設計、論文的撰寫,對文章整體負責、監督管理;何剛、袁學森進行研究的實施與可行性分析、統計學處理,負責文章的質量控制及審校;王超進行資料收集;高晗進行資料整理;何剛、王超、高晗進行論文的修訂。
本文無利益沖突。

