合并阻塞性睡眠呼吸暫停低通氣綜合征的急性腦梗死病人認知功能障礙及偏頭痛情況分析
胡 浩,葛繼暉,張愛玲,田 龍,丁 娜
阻塞性睡眠呼吸暫停低通氣綜合征(OSAHS)為睡眠相關呼吸紊亂性疾病,在臨床中較常見,主要是上呼吸道不同部位完全性或部分阻塞導致。國外流行病學調查發現,OSAHS對4%兒童的成長發育、2%~5%成年女性和3%~7%成年男性的工作和生活造成不良影響[1]。我國成人OSAHS發病率約為3.6%,在所有睡眠相關呼吸病變中占比高達90%[2]。OSAHS以夜間反復呼吸暫停、憋醒、低通氣、日間嗜睡、夜尿增多為主要表現,病人睡眠結構紊亂,睡眠質量明顯下降,對工作效率和生活質量均有不良影響,甚至可導致病人日間嗜睡發生交通事故。此外,OSAHS可導致炎癥反應、內分泌紊亂,增加腦卒中、冠心病、糖尿病、高血壓發生風險,加重肥胖嚴重程度,引起相關并發癥。目前,OSAHS對認知功能的影響已經受到廣泛關注,病人表現為不同程度注意力、短期記憶力等降低[3-4]。腦梗死又稱缺血性腦卒中,是常見腦血管病變,在所有腦血管疾病中約占70%,以中老年人居多,隨著我國人口老齡化加劇使得腦梗死病人群體擴大[5-6]。目前,關于OSAHS對腦梗死病人認知功能和偏頭痛的影響研究較少,本研究探討OSAHS與腦梗死病人認知功能障礙及偏頭痛的相關性,現報道如下。
1 資料與方法
1.1 臨床資料 選取2017年1月—2020年8月鄭州人民醫院收治的99例合并OSAHS的急性腦梗死病人為OSAHS組,50例單純急性腦梗死病人為非OSAHS組。非OSAHS組,男31例,女19例;年齡49~78(50.43±6.38)歲;體質指數(26.32±2.12)kg/m2;飲酒10例,吸煙15例;呼吸暫停低通氣指數(AHI)為(25.12±4.43)次/h;夜間最低血氧飽和度(LSaO2)為(77.32±6.98)%;美國國立衛生院卒中量表(NIHSS)評分為(5.09±2.12)分;糖尿病1例,高血壓6例。OSAHS組,男59例,女40例;年齡46~79(51.03±4.73)歲;體質指數(26.27±2.01)kg/m2;飲酒21例、吸煙33例;OSAHS病程(5.79±1.06)年;AHI為(25.18±4.39)次/h;夜間LSaO2為(77.29±6.12)%;NIHSS評分為(5.11±2.09)分;糖尿病2例,高血壓10例。OSAHS組、非OSAHS組臨床資料比較,差異均無統計學意義(P>0.05)。本研究獲得醫院倫理委員會批準,病人及家屬均知情同意并簽署知情同意書。
1.2 診斷標準 OSAHS診斷參考中華醫學會呼吸病學分會睡眠呼吸障礙學組制定的標準[7]:根據體征、病史、多導睡眠圖(PSG)監測結果,有睡眠呼吸暫停、打鼾、日間嗜睡等癥狀,每晚7 h睡眠期間呼吸暫停及低通氣反復發作>30次,AHI>5次/h,且呼吸暫停以阻塞性為主可確診。OSAHS依據嚴重程度分為[8]:輕度組(AHI 5~20次/h,夜間LSaO285%~89%)、中度組(AHI 21~40次/h,夜間 LSaO280%~84%)、重度組(AHI>40次/h,夜間LSaO2<80%)。OSAHS輕度組、中度組、重度組分別為43例、31例、25例。
1.3 納入與排除標準 納入標準:MRI確診為腦梗死;首發腦梗死,病程在21 d內;合并或不合并OSAHS。排除標準:腦梗死前有嚴重認知功能損傷或癡呆;既往有精神疾病;發病2~3周有嚴重構音障礙、失語、耳聾、嚴重視力障礙;發病后2~3周出現抑郁和(或)嚴重心、肺、腎、肝等并發癥;短暫腦缺血發作和蛛網膜下隙出血;單純鼾癥、不寧腿綜合征、發作性睡病、睡眠中周期性腿動以及其他原發頭痛。
1.4 觀察指標
1.4.1 認知功能評價 ①簡易智能精神狀態檢查量表(MMSE)評分:從語言、計算、記憶、視空間、定向、注意等方面進行評分,總分30分,<26分提示認知功能障礙。②蒙特利爾認知評估量表(MoCA)評分:從視空與執行、命名、抽象、語言、注意、延遲記憶、定向力方面進行評分,病人需在安靜環境中獨立完成評估,總分30分,<26分提示認知功能損傷,分值越低提示認知功能損傷越重。③海馬體評估:行MRI前排除人工心臟瓣膜、神經刺激器、心臟起搏器、動脈夾層、眼球異物,摘除假牙、耳環、發卡等物品。用1.5 TMRI全腦掃描(河南飛利浦),序列:T1加權成像[回波時間(TE)1.5 ms,重復時間(TR)488 ms]、T2加權成像(TE100 ms;TR3 800 ms)和垂直雙側海馬液體衰減翻轉恢復序列(TE120 ms、TR6 000 ms),層厚3 cm,影像科醫師對海馬體萎縮進行評分[9],脈絡膜正常0分;未完全分隔1分;完全分隔2分;脈絡膜和顳葉下角分隔3分,此外,同時有海馬直徑縮短為4分。④腦白質評估通過腦白質病變相關側腦室周圍高信號(PVH)進行評估[10],側腦室周圍腦白質正常計0分;發生病變計1分;側腦室前后角和部分側腦室體白質病變計2分;大部分腦白質病變計3分,深部病變計4分。
1.4.2 偏頭痛相關指標 記錄偏頭痛發病率、發病頻率(次/年)、持續時間,記錄伴隨癥狀。
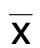
2 結 果
2.1 OSAHS組與非OSAHS組病人認知功能比較 與非OSAHS組病人比較,OSAHS組病人MoCA評分降低,PVH評分、海馬萎縮評分升高,差異均有統計學意義(P<0.05)。詳見表1。
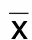
表1 OSAHS組與非OSAHS組病人認知功能比較(±s) 單位:分
2.2 不同程度OSAHS的腦梗死病人認知功能比較 與輕度組比較,中度組、重度組MoCA評分降低,PVH評分、海馬萎縮評分升高,差異有統計學意義(P<0.05);與中度組比較,重度組MoCA評分降低,PVH評分、海馬萎縮評分升高,差異有統計學意義(P<0.05)。詳見表2。
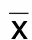
表2 不同程度OSAHS的腦梗死病人認知功能比較(±s) 單位:分
2.3 不同程度OSAHS的腦梗死病人MoCA各項評分比較 與輕度組比較,中度組、重度組視控與執行評分、延遲記憶評分降低,差異均有統計學意義(P<0.05);與中輕度組比較,重度組視控與執行、延遲記憶評分降低,差異均有統計學意義(P<0.05)。詳見表3。
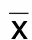
表3 不同程度OSAHS的腦梗死病人MoCA各項評分比較(±s) 單位:分
2.4 不同程度OSAHS的腦梗死病人偏頭痛發生情況比較 與輕度組比較,中度組、重度組偏頭痛發作頻率較高,差異有統計學意義(P<0.05);與中度組比較重度組偏頭痛發作頻率較高,差異有統計學意義(P<0.05)。重度組偏頭痛持續時間較長,其次為中度組、輕度組,差異有統計學意義(P<0.05)。3組惡心嘔吐、畏光、畏聲伴隨癥狀比較,差異均無統計學意義(P>0.05)。見表4。

表4 不同程度OSAHS的腦梗死病人偏頭痛發生情況比較
3 討 論
目前,評估病人認知功能損傷的工具較多,其中MoCA量表在認知功能評估中應用廣泛,敏感度高,一定程度上反映認知功能狀態。本研究結果顯示,與非OSAHS組比較,OSAHS組MoCA評分降低;3組視控與執行、延遲記憶得分比較,差異有統計學意義(P<0.05)。這與既往研究報道結果基本一致[11-12]。MoCA量表具有較強主觀性,容易受周圍環境和病人本身病情影響,在反應認知功能狀態上有時不夠客觀,故本研究增加了對海馬和腦白質的評估。海馬是“內側顳葉記憶系統”重要組成部分,人類定向力、視空間執行力、記憶力、注意力等均與海馬體相關;腦白質由神經纖維構成,在大腦皮層和側腦室周圍分布,但出現病變后,病人記憶力減退,注意力不集中,認知功能受到損傷。研究顯示,衰老與海馬體萎縮、腦白質病變有關[12-13]。本研究通過PVH評分和海馬體萎縮評分評估病人認知功能,對評估認知功能進行更客觀的補充,結果顯示,與非OSAHS組比較,OSAHS組PVH評分、海馬萎縮評分升高(P<0.05);與輕度組比較,中度組、重度組MoCA評分降低,PVH評分、海馬萎縮評分升高(P<0.05);與中度組比較,重度組MoCA評分降低,PVH評分、海馬萎縮評分升高(P<0.05),說明OSAHS加重可導致認知功能損傷加重,與卡衣賽爾·卡哈爾等[14]的研究結果一致。OSAHS對認知功能障礙影響的原因有:①夜間反復間歇性低氧導致高碳酸血癥和交感神經過度緊張,病人存在微循環缺血再灌注損傷,釋放氧化自由基,一氧化氮降低促使血管收縮,減少腦血氧供給,損傷認知功能[15]。②OSAHS可引起高脂血癥,增加血液黏稠度,血液循環阻力加大,血流變緩慢,促使脈管系統狹窄、硬化和損傷。既往研究指出,OSAHS病人頸總動脈內膜明顯增厚,是正常人的150%[16]。③間歇低氧對血小板活化、紅細胞壓積、纖維蛋白原聚集有促進作用,抑制纖溶系統功能,血液處于高凝狀態,增加微循環血栓風險[17]。以上機制均可導致腦組織缺血缺氧性損傷,并發生結構改變和認知功能損傷。
偏頭痛屬于慢性神經血管型病變,是腦梗死的危險因素,同時既往研究顯示,OSAHS與偏頭痛有關,可增加偏頭痛發作風險[18]。本研究顯示,重度組偏頭痛持續時間最長,其次為中度組,輕度組最短;輕度組發作頻率最低,其次為中度組,重度組最高。OSAHS導致睡眠異常,并對丘腦視交叉上核、γ-氨基丁酸、5-羥色胺以及單胺能系統組織功能造成不良影響,從而誘發偏頭痛。既往研究顯示,6.8%的先兆偏頭痛和12.5%的偏頭痛病人存在OSAHS,OSAHS導致慢性缺氧使神經元處于不穩定狀態,是偏頭痛的易感因素[19-20]。OSAHS病人睡眠期間反復呼吸暫停導致缺氧,血氧飽和度降低,影響血管內皮功能;上調核因子κB、血管內皮生長因子、誘導型一氧化氮合酶等表達,增加偏頭痛風險;缺氧增加血腦屏障通透性,引起神經血管解偶聯,導致神經功能障礙[21]。
綜上所述,OSAHS可加重腦梗死認知功能障礙,對偏頭痛發作有影響。但本研究受樣本限制,今后仍需擴大樣本對OSAHS與偏頭痛的關系進行深入分析。

