立體定向顱內血腫清除術治療高血壓腦出血患者的效果及對手術指標、神經功能及炎癥指標的影響
張軍偉 許俊華
1.浚縣人民醫院(河南 浚縣 456250);2.鶴壁市人民醫院(河南 鶴壁 458000)
高血壓腦出血是臨床腦出血最常見原因之[1]一,出血后約20min血腫開始形成,同時血液及血管內大量蛋白滲透到腦組織中引起血漿滲透壓降低導致患者出現腦水腫,在出血后6h 缺血性半暗區形成,加重患者神經功能損害[2]。因此在治療過程中清除患者血腫是治療該病的主要目標,既往臨床上多采用微創鉆孔引流術治療,具抽吸能力強,抽吸管腔不易坍塌等優點,但同時存在血腫清除不充分的缺點,必要時需再次穿刺,易損傷患者腦組織及神經,不利于患者術后神經功能恢復。有文獻指出[3]。立體定向顱內血腫清除術治療在CT 引導下具定位準確,術中損傷小等優點[4],鑒于此,本研究將其應用于高血壓腦出血患者中,并探討其臨床療效。
1 資料和方法
1.1一般資料 選取我科2018年5月至2019年12月就診的97例高血壓腦出血患者隨機分組,對照組48例男30例,女18例;年齡50~75(63.88±8.72)歲,高血壓病程7~15(11.34±2.55)年;出血位置基底結區31例,皮質下10例,丘腦7例。觀察組49例男25例,女24例;年齡50~75(64.00±8.14)歲,高血壓病程7~15(11.52±3.14)年;出血位置基底結區34例,皮質下12例,丘腦3例。兩組患者一般資料無統計學差異(P>0.05),具有可比性。納入標準:符合高血壓腦出血診斷標準[5];腦出血時間小于24h;首次發病;患者簽訂知情同意書。排除標準:合并心、腎、肝等嚴重疾病者;入組前1個月使用抗凝藥物者或為腦外傷致腦出血者;出現嚴重并發癥或依從性差者。本實驗經院倫理委員會批準并同意。
1.2方法 對照組給予微創鉆孔引流術治療,經CT檢查確認血腫位置及穿刺部位位置、深度后于頭皮上做好標記,局部麻醉成功后以標記處為手術入路位置,在電鉆的驅動下使用一次性YL-1型顱內血腫碎吸針穿過患者顱骨、硬腦膜,當穿刺針穿過顱骨產生突破感時卸下電鉆,插入穿刺針芯,邊轉動邊抽吸,直至血腫中心;此時拔出針芯,使用注射器抽吸血腫,完成后使用生理鹽水沖洗血腫腔,觀察無出血后,注入2U尿激酶,開放引流。觀察組給予立體定向顱內血腫清除術,經CT檢查確認血腫位置及最大層面,確穿刺部位位置,局麻后于穿刺點切開頭皮5mm后使用骨鉆鉆骨,進入硬膜后置入硅膠引流管至具血腫壁0.5~1.0cm處,完成后固定引流管;使用注射器抽吸血腫,抽吸50~60%后,使用等量生理鹽水沖洗血腫腔,后放置固定引流管,術后第2d使用尿激酶2~5萬U+生理鹽水3ml溶解殘余血腫,完成后夾畢引流管3h后再次打開引流管引流,當引流管內無新鮮血液流出時進行復查,無異常后拔出吸引管。手術隨訪6個月。
1.3觀察指標 (1)臨床療效 治愈:NIHSS評分減少大于91%;顯著進步:NIHSS評分減少46~90%;進步:NIHSS評分減少8~45%;無效:患者NIHSS評分無顯著變化。(2)記錄兩組患者手術時間、住院時間及術中出血量。(3)神經功能 于術前及術后6個月使用神經功能缺損程度(NIHSS)評分評估患者神經功能,總分42分,分值越高患者神經功能越差。(4)炎癥因子 于術前及術后6個月采集患者空腹外周靜脈血5mL,使用酶聯免疫吸附法測量患者炎癥因子TNF-α、IL-6、hs-CRP及IL-10水平。(5)并發癥。
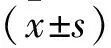
2 結果
2.1臨床療效比較 觀察組治愈27例,顯著進步15例,進步6例,無效1例,對照組治愈15例,顯著進步21例,進步10例,無效2例,(Z=2.161,P=0.031<0.05)。
2.2手術指標比較 手術時間、住院時間觀察組短于對照組,術中出血量觀察組少于對照組(P<0.05),見表1。
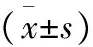
表1 兩組患者手術指標比較
2.3神經功能比較 術后6個月,觀察組NIHSS評分低于對照組(P<0.05),見表2。

表2 兩組患者術前及術后神經功能比較分)
2.4炎癥因子比較 術后,炎癥因子TNF-α、IL-6、hs-CRP及IL-10水平觀察組低于對照組(P<0.05),見表3。
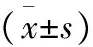
表3 兩組患者術前及術后炎癥因子比較
2.5并發癥比較 兩組患者并發癥發生率差異比較無統計學意義(P>0.05)。

表4 兩組患者并發癥比較[n%]
3 討論
高血壓腦出血是臨床常見的腦出血類型[6],出血后約20min血腫開始形成,隨著時間的推移血腫加重,伴隨缺血性半暗區及腦水腫形成,引發炎癥性應激反應,加重患者神經功能損傷,給患者生活及生命安全帶來沉重打擊[7]。目前臨床上針對高血壓腦出血主要應用微創鉆孔引流術治療,但該種術式術中易損傷患者神經纖維及腦組織,不利于患者術后神經功能恢復[8]。在本研究中術后,觀察組臨床療效優于對照組,并發癥發生率兩組比較差異無統計學意義,表明立體定向顱內血腫清除術治療高血壓腦出血患者能有效提高臨床治療效率,且不增加患者不良反應發生率。立體定向顱內血腫清除術術中定位準確、操作簡單、創傷小,且術中避開重要神經功能區及血管區域,能夠降低對患者正常腦組織及皮質以及神經元和血管的損傷,防止術中出血,抑制腦水腫的進一步發展[9],降低繼發性出血對腦組織的進一步損傷,利于患者術后恢復,減少患者術后顱內感染、消化道出血等并發癥的發生率,從而有效提高臨床治療療效。
本研究中手術時間、住院時間觀察組短于對照組,術中出血量觀察組少于對照組,NIHSS觀察組低于對照組,說明立體定向顱內血腫清除術治療高血壓腦出血患者能有效縮短手術時間,降低術中出血量,利于患者神經功能恢復,減少住院時間。立體定向顱內血腫清除術術中操作較微創鉆孔引流術簡單,可縮短手術時間;術中可對患者重要血管予以保護,可有效降低術中出血量,同時較短時間完成手術也可降低術中出血量,減輕組織損傷;手術中使用生理鹽水清洗血腫部位,利于較大血腫清除,避免較大血腫吸收緩慢,影響患者恢復;術中定位準確能避開神經功能區,減輕對患者神經功能損傷,利于患者術后康復,進而縮短患者住院時間[10]。
本研究中術后,炎癥因子TNF-α、IL-6、hs-CRP及IL-10水平觀察組低于對照組,說明立體定向顱內血腫清除術治療高血壓腦出血患者能有效降低患者炎癥因子水平。立體定向顱內血腫清除術可有效清除患者血腫及顱內病灶,減輕殘留血腫及病灶對患者的繼發性損傷,緩解患者腦組織水腫,減少血腫代謝物對患者神經系統的影響,調節腦灌注及腦血流量,降低炎癥因子產生,促進炎癥因子吸收,從而有效降低患者炎癥因子水平[11]。
綜上所述,立體定向顱內血腫清除術治療高血壓腦出血患者通過改善患者手術指標、神經功能及炎癥指標水平,從而有效提高臨床療效,且不增加不良反應的發生率。

