間歇導尿結合飲水計劃護理在腦卒中后并發尿潴留患者中的應用效果分析
趙小芬,唐燕翹,廖海玲
(1 江門市中心醫院神經內科 廣東 江門 529000)
(2 江門市中心醫院耳鼻喉科 廣東 江門 529000)
(3 江門市中心醫院呼吸與危重醫學科 廣東 江門 529000)
腦卒中又稱腦血管意外,依據其病因可分為缺血性、出血性腦卒中,具有病情突發、進展迅速、致殘率及病死率高等特點,為臨床常見腦血管疾病。隨著我國人口老年化問題日益嚴重,腦卒中的患病人數也逐年增多,據統計,我國每年腦卒中新發患者人數多達150 萬。神經源性膀胱是腦卒中常見并發癥之一,主要因神經系統損傷或其他原因導致的神經功能異常,引起膀胱的儲存、排空障礙,導致尿潴留。神經源性膀胱患者通常需要留置導尿,待患者恢復腦神經功能后,排尿功能才能逐漸好轉。而尿管留置屬于侵入性操作,會刺激膀胱,且長時間留置導尿管可引起膀胱痙攣、泌尿系統感染等并發癥,對患者預后不利。間歇性導尿是根據患者需要進行規律性的插、拔導尿管,已被證實能降低尿路感染風險,但目前鮮少有研究將其應用以腦卒中后并發尿潴留的臨床護理中。因此,本文以腦卒中后并發尿潴留患者為對象,開展間接性導尿護理結合飲水計劃干預的隨機對照試驗,以期為腦卒中并發尿潴留患者護理方案的制定尋求最佳證據,現報道如下。
1.資料與方法
1.1 一般資料
選取2019 年4 月—2020 年3 月江門市中心醫院收治的腦卒中后并發尿潴留患者70 例,按隨機數字表法分為對照組與觀察組各35 例。納入標準:①符合《中國腦血管疾病分類》中腦卒中診斷標準,并經CT/MRI 檢查確診;②伴有不同程度尿潴留,經尿動力學檢查顯示膀胱收縮乏力;③年齡18 ~75 歲;④首次確診腦卒中且病情趨于穩定;⑤無意識障礙。排除標準:①合并糖尿病;②B 超檢查顯示尿路腫瘤、結石等;③尿道狹窄、膀胱梗阻、前列腺增生等;④嚴重肝、腎等功能不全;⑤嚴重認知功能缺陷;⑥為其他疾病引發的尿潴留。
對照組男18 例,女17 例;年齡49 ~73 歲,平均年齡(57.42±5.04)歲;病程2 ~16 d,平均病程(8.93±2.47)d;體重指數18.3 ~30.1 kg/m,平均體重指數(23.76±1.25)kg/m;小學9 例,中學18 例,大專及以上8 例;腦梗死27 例,腦出血8 例;美國國立衛生研究院卒中量表(National Institute of Health Stroke Scale, NIHSS)10 ~21 分,平均NIHSS(15.37±1.12)分;Barthel 指數評分25 ~45 分,平均Barthel 指數評分(34.93±3.60)分。
觀察組男19 例,女16 例;年齡48 ~75 歲,平均年齡(57.88±4.62)歲;病程2 ~19 d,平均病程(9.21±2.65)d;體重指數17.8 ~29.6 kg/m,平均體重指數(24.10±1.65)kg/m;小學9 例,中學18 例,大專及以上8 例;腦梗死29 例,腦出血6 例;NIHSS 評分11 ~23 分,平均NIHSS(15.59±1.30)分;Barthel 指數評分20 ~45 分,平均Barthel 指數評分(35.73±3.28)分。兩組患者的一般資料比較,差異無統計學意義(>0.05),具有可比性。本研究符合《赫爾辛基宣言》要求。
1.2 方法
兩組均接受常規腦卒中治療及同質護理。健康教育、病情監測、心理護理、康復指導及手法增加腹壓促進排尿等,注意兩組導尿情況,出現拔管指征后立即拔出導尿管。
對照組給予常規留置尿管和自行飲水護理。(1)嚴格按照無菌操作要求留置導尿管,采用14 ~16 號雙腔氣囊導尿管,2 周更換1 尿管,5 d 更換1 次尿袋;每天用溫開水清潔會陰,之后用0.5%聚維酮碘消毒尿道口,早晚各1 次;鼓勵患者每日飲水2 000 ~4 000 mL。(2)計劃拔管當日,間歇性夾閉導管,患者有尿意時開放導管5 ~10 min,之后夾閉導管,鍛煉2 次后夾閉導管,當患者再次有尿意時,抽出導管氣囊內液體,輕輕拔除導尿管。(3)尿管拔除后,采用手法促進排尿,常用觸發點包括叩擊或觸摸恥骨上區、大腿內側,牽拉陰毛,擠壓陰莖等;采用按摩手法輕柔按摩膀胱區,并增加腹壓排尿訓練,包括Valsalva 法、Crede 手法等。
觀察組給予間歇性導尿和計劃性飲水護理。(1)間歇性導尿。①導尿前向患者及家屬講解留置尿管的目的及重要性,長期留置尿管可能引起的并發癥,以及盆底肌訓練方法和作用;注意患者情緒變化,耐心解答患者疑問,給予心理安撫,取得患者信任與配合;采用手法促進排尿,方法同上述對照組。②導尿方法為采用10 號一次性無菌導尿管,行無菌間歇導尿,患者仰臥,雙腿屈曲分開,臀下墊尿墊,消毒會陰及尿道口,檢查導尿包有效期、無破損和開包后,操作者洗手戴無菌手套,充分潤滑導尿管后緩慢從尿道外口插入,見尿后再進1 ~2 cm,固定尿管引流尿液,尿流停止后輕壓下腹拔出尿管。③根據患者殘余尿量進行導尿,一般4 ~6 h 一次導尿,導尿量需小于患者膀胱最大安全容量。最大安全容量≤500 mL,殘余尿量>400 mL 者5 ~6 次/d 導尿;殘余尿量200 ~400 mL 者4 ~5 次/d 導尿;殘余尿量100 ~200 mL 者2 ~3 次/d 導尿,殘余尿量連續3 次<100 mL 者停止導尿;最大安全容量>500 mL,殘余尿量>400 mL 者3 ~4 次/d 導尿;殘余尿量200 ~400 mL 者2 ~3 次/d 導尿;殘余尿量100 ~200 mL 者1 ~2 次/d 導尿;殘余尿量連續3 次<100 mL 者停止導尿。(2)飲水計劃。液體總攝入量(包括靜脈輸入量)1 500 ~2 000 mL/d,指導患者計入飲食中的水分,早餐約300 mL,午餐約250 mL,晚餐約250 mL,忌濃茶、咖啡等,晚20:00 至次日6:00 不飲水。
1.3 觀察指標
(1)殘余尿量。護理前后,采用無菌導尿術測定,患者有尿意后鼓勵自行排尿,排尿后用無菌導尿引出的尿量即為殘余尿量。(2)尿路感染。每周進行中斷尿的細菌培養,菌落計數>10cfu/mL 為陽性。(3)平衡膀胱。恢復自主排尿后,殘余尿量自解尿量接近1:3。(4)尿道伴隨癥狀。記錄患者排尿時疼痛、不適等癥狀發生率。
1.4 統計學方法
2.結果
2.1 兩組殘余尿量對比
護理前,兩組殘余尿量比較,差異無統計學意義(>0.05);護理后,觀察組殘余尿量小于對照組,差異有統計學意義(<0.05),見表1。
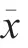
表1 兩組患者護理前后殘余尿量對比(±s, mL)
2.2 兩組尿路感染、平衡膀胱、尿路伴隨癥狀情況對比
護理后,觀察組尿路感染率、排尿時疼痛率低于對照組,平衡膀胱恢復率高于對照組,差異均有統計學意義(<0.05),見表2。

表2 兩組患者尿路感染、平衡膀胱、尿路伴隨癥狀情況對比[n(%)]
3.討論
排尿反射雖是一種簡單的反射活動,但涉及軀體、植物神經,常在高級中樞控制下進行,經由膀胱逼尿肌、尿道外括約肌共同完成排尿過程。腦卒中患者因腦血管受損,腦組織損害,脊髓暫時性休克,導致膀胱壁的排尿沖動無法傳至大腦,而出現逼尿肌反射無力、尿道外括約肌松弛、尿道口壓力大于膀胱壓力,從而導致尿潴留。
腦卒中后并發尿潴留患者需長時間留置尿管,而留置尿管會對患者尿道黏膜產生機械性刺激,并增加尿路感染風險,影響患者功能康復和預后。間歇導尿是國際尿控協會認可的用于護理神經元興奮膀胱障礙的首選方法,其操作方法為在患者有尿意或4 ~6 h 未排尿時插入尿管排尿,排空后立即拔除尿管,通過給予不完全行膀胱功能障礙者間歇導尿,使患者膀胱間歇性充盈與排空,能夠促進膀胱反射恢復,從而改善患者排尿功能,間歇導尿在國外已被廣泛運用于臨床,但在國內臨床中尚未完全普及。
間歇性導尿依據條件反射原理,使膀胱規律的充盈與排空,能夠模擬人體正常的膀胱生理功能,使膀胱收縮與擴張功能得到鍛煉,從而改善排尿中樞的條件反射,促進膀胱功能恢復,減少殘余尿量。本文結果顯示,護理后,觀察組殘余尿量小于對照組,尿路感染率、排尿時疼痛率低于對照組,平衡膀胱恢復率高于對照組,差異均有統計學意義(<0.05)。說明間歇性導尿結合飲水計劃護理能減少腦卒中并發尿潴留患者殘余尿量,減少尿路感染,促進平衡膀胱恢復。分析原因為:(1)長期、較多的殘余尿為細菌繁殖提供條件,而間歇性導尿可避免膀胱殘余過多尿量,降低尿路感染風險。(2)間歇性導尿可減少對尿道的壓迫,避免局部尿道上皮缺血缺氧壞死,提高尿道防御細菌的能力。(3)間歇性導尿配合飲水計劃,通過靈活控制液體攝入量,維持膀胱內壓力,可防止膀胱過度憋脹引起植物神經反射,同時讓患者膀胱定時充盈,可促使膀胱低壓儲尿-排尿反射重建,逐漸恢復自主排尿,達到膀胱平衡。(4)由于尿管質地較堅硬,插入時與尿道摩擦力較大,易損傷黏膜,且長期留置尿管可導致球囊周圍出現晶體,影響球囊回縮功能,拔管時易損傷尿道,引起尿道疼痛等。而間歇性導尿對尿道黏膜產生的是間斷摩擦刺激,對黏膜壓迫時間較短,能夠為尿道黏膜提供充分休息時間,減少炎癥的發生,從而減少排尿時疼痛等癥狀。
綜上所述,針對腦卒中并發尿潴留患者實施間歇性導尿結合飲水計劃護理效果確切,能減少殘余尿量,降低尿路感染率,有利于膀胱功能恢復。

