超微通道與微通道經皮腎鏡治療>2 cm的腎結石患者的效果及安全性分析
譚日釗
廣東省佛山復星禪誠醫院泌尿外科,廣東佛山 528000
腎臟是泌尿系結石病的好發部位,泌尿系其他部位結石都可原發于腎臟。 腎結石多位于腎盂腎盞,而少見于腎實質內,易直接損傷腎臟,出現腰部或上腹部腎區隱痛、酸脹不適或血尿、尿路感染等癥狀,結石阻塞還會引起腎積水導致腎功能異常[1-2],早期診斷并治療對緩解癥狀以及避免腎功能喪失具有重要意義。經皮腎鏡碎石術(percutaneous nephrolithotomy,PCNL)是一種微創技術,可在影像技術引導下經皮穿刺進入腎集合系統, 建立通道引導碎石工具進入腎臟碎石,其創傷小痛苦少,是目前臨床上治療尿路結石的常用手段[3-4]。 PCNL 依據通道大小可分為微通道經皮腎鏡(micro percutaneous channel nephrolithotripsy,MPCNL)和超微通道經皮腎鏡(supermicro percutaneous channel nephrolithotripsy,SMPCNL)等入路方式,理論上通道減小可以降低對于腎臟的損傷,減少出血,但通道大小對于腎結石的結石清除情況、手術時間以及手術相關并發癥的影響等這些問題,臨床尚存爭議[5-6]。本研究選取佛山復星禪誠醫院收治的40 例結石直徑>2 cm 的腎結石患者作為研究對象,旨在探討SMPCNL 和MPCNL 兩種手術方式對于結石直徑>2 cm腎結石患者的治療效果以及安全性。
1 資料與方法
1.1 一般資料
選取2016年1月至2020年12月佛山復星禪誠醫院收治的40 例結石直徑>2 cm 的腎結石患者作為研究對象,采用隨機數字表法將其分為觀察組和對照組,每組各20 例。 觀察組中,男13 例,女7 例;年齡22~60 歲,平均(41.23±6.21)歲;右腎結石8 例,左腎結石12 例;結石大小2.24~3.51 cm,平均(2.62±0.23)cm。對照組中,男12 例,女8 例;年齡24~60 歲,平均(42.61±6.33)歲;右腎結石11 例,左腎結石9 例;結石大小2.31~3.72 cm,平均(2.73±0.31)cm。 兩組患者的一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經佛山復星禪誠醫院醫學倫理委員會審核及同意,患者均知曉本研究情況并簽署知情同意書。
1.2 納入及排除標準
納入標準:①經腹部平片、泌尿系CT 以及靜脈腎盂造影(intravenous pyelography,IVP)等影像學檢查證實為腎結石;②結石直徑>2 cm 者;③有PCNL 手術指征者。
排除標準:①懷孕或妊娠者;②腎腫瘤、腎結核或患泌尿系感染未得到控制者;③有未糾正的血液系統疾病或術前1 周內使用過抗凝藥物者;④合并嚴重心、肺功能不全或高血壓、糖尿病等其他較重基礎疾病未控制無法耐受手術者;⑤重度肥胖或脊柱畸形者;⑥明顯凝血功能異常者;⑦有出血性疾病或出血傾向者。
1.3 手術方法
1.3.1 術前準備措施
兩組患者均采取常規術前準備措施,具體內容包括如下內容。(1)術前準備:①兩組患者均詳細采集病史,進行體格檢查,完善血、二便常規、凝血功能、血型等生化檢查等; ②進行腹部平片、CT 尿路造影、IVP等影像檢查,明確患者泌尿系統解剖結構、腎積水情況和結石大小、位置;③術前治療控制基礎性疾病;④選擇手術方式,評估手術風險和術中、后不良反應以及預后,并與患者及家屬詳細溝通;⑤術前禁食,常規備血,預防性使用靜脈靜滴抗生素。 (2)麻醉:施行全身麻醉,監測各項生命體征,依據患者術中情況調節潮氣量。 (3)手術操作:患者取截石斜仰臥位,消毒鋪巾,將輸尿管鏡推入膀胱和尿道進行探查,并定位患側輸尿管開口部位,經輸尿管鏡(德國狼牌,型號:8703.543)逆行插入輸尿管導管至剛達腎盂部位,留置5.3 mm 氣囊導尿管(美國巴德)并將輸尿管導管固定于導尿管上,退鏡,通過導管注入生理鹽水以制造人工腎積水。患者改為俯臥位,在腹部墊高,使用B 超定位穿側部位和路徑,一般多選擇腋后線與肩胛下角在11~12 肋區域進針, 超聲引導穿刺針刺入目標腎盞,穿刺成功可見微紅色尿液流出。 沿穿刺針插入超滑彎頭導絲(cook 導絲),拔出穿刺針。
1.3.2 手術方式
1.3.2.1 觀察組 觀察組患者采取SMPCNL 碎石術治療,其具體操作為:沿穿刺點做0.5 cm 皮膚切口,使用筋膜擴張器沿導絲擴張通道, 從8F 開始漸增加至10~14F,留置操作鞘(Peelway),拔出導絲,通道擴張過程中密切關注鞘到達位置。 沿鞘用7F 經皮腎鏡WOLF 至腎盂、腎盞,連接吸引器,使用鈥激光碎石儀器(江蘇德朗電子設備有限公司,型號:wl-23)進行碎石,依據結石大小、硬度調節激光能量。碎石至適當大小,經鞘吸引裝置吸出,留取碎石標本。
1.3.2.2 對照組 對照組型號采取MPCNL 碎石術治療,其具體操作為:切口1~1.5 cm,沿導絲從8F 筋膜擴張器(北京匯福康醫療技術股份有限公司)開始擴張通道,至18~20F,推入鞘(Peelway),退出導絲(cook導絲)。 于鞘中置入9.8F 輸尿管鏡WOLF,進行鈥激光碎石。利用灌注泵沖出碎石,并留標本。碎石時注意保護腎盞頸,避免大量出血。
1.3.3 術后處理措施 兩組患者均采取常規術后處理措施,具體內容包括:①碎石結束后,檢查術野結石殘余情況、腎組織和輸尿管損傷以及出血情況,無不良情況則退鏡。 拔出輸尿管導管,常規留置6FD-J 管和尿管。②術后檢查血常規、腎功能、水電解質以及炎癥指標,復查尿常規,監測生命體征,觀察瘺管以及術后并發癥情況。
1.4 觀察指標及評價標準
1.4.1 比較兩組患者術后3 d 的結石清除率 于術后3 d,利用腹部平片和CT 復查,觀察兩組患者的殘余結石,計算結石清除率(stone clearance rate,SFR)。完全無結石或結石直徑<0.4 cm,表示結石已清除。
1.4.2 比較兩組患者的各項手術相關指標 手術相關指標包括術中建立通道時間、碎石時間、手術全程所耗時間及住院時間。
1.4.3 比較兩組患者手術前后的血清相關指標 血清相關指標包括血紅蛋白(hemoglobinopathy,Hb)、血肌酐(serum creatinine,SCr)、C 反應蛋白(C-reactive protein,CRP)、降鈣素原(procalcition,PCT)水平。于手術前后清晨,抽取患者空腹靜脈血5 ml,轉速3000 r/min,離心半徑5 cm,離心時間15 min,使用全自動血細胞分析儀(中元匯吉生物技術股份有限公司,渝械注準20182400068)檢測Hb;使用全自動生物化學分析儀(美國貝克曼庫爾特公司)檢測SCr、PCT;采用酶聯免疫吸附法檢測CRP,試劑盒選自上海蔚藍實業有限公司。
1.4.4 比較兩組患者的術后并發癥發生情況 術后并發癥包括術后出血、發熱。
1.5 統計學方法
采用SPSS 20.0 統計學軟件進行數據分析, 符合正態分布的計量資料用均數±標準差(±s)表示,兩組間比較采用獨立樣本t 檢驗,組內比較采用配對樣本t 檢驗;計數資料采用率表示,組間比較采用χ2檢驗,以P<0.05 為差異有統計學意義。
2 結果
2.1 兩組患者術后SFP 的比較
術后3 d 復查顯示,觀察組的結石完全清除患者有19 例,SFR 為95.00%; 對照組的結石完全清除患者有17 例,SFR 為85.00%。兩組患者的SFR 比較,差異無統計學意義(P>0.05)。
2.2 兩組患者各項手術相關指標的比較
觀察組患者術中建立通道時間短于對照組,碎石時間及手術全程時間長于對照組,差異有統計學意義(P<0.05);兩組患者的住院時間比較,差異無統計學意義(P>0.05)(表1)。
表1 兩組患者各項手術相關指標的比較(±s)
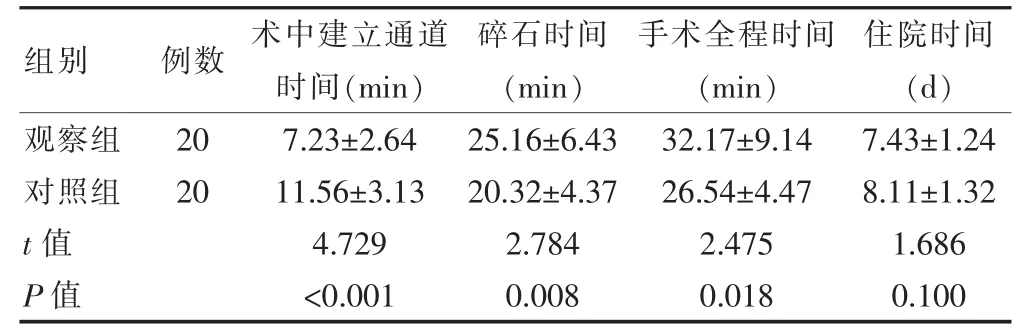
表1 兩組患者各項手術相關指標的比較(±s)
組別 例數 術中建立通道時間(min)碎石時間(min)手術全程時間(min)住院時間(d)觀察組對照組t 值P 值20 20 7.23±2.64 11.56±3.13 4.729<0.001 25.16±6.43 20.32±4.37 2.784 0.008 32.17±9.14 26.54±4.47 2.475 0.018 7.43±1.24 8.11±1.32 1.686 0.100
2.3 兩組患者手術前后各項血清相關指標水平的比較
術前, 兩組患者的SCr、CRP、PCT、Hb 指標水平比較,差異無統計學意義(P>0.05);兩組患者術后的SCr、CRP、PCT 均高于術前,Hb 均低于術前, 差異有統計學意義(P<0.05);術后,兩組患者的SCr、CRP、PCT 指標水平比較,差異無統計學意義(P>0.05);觀察組患者術后的Hb 水平高于對照組,差異有統計學意義(P<0.05)(表2)。
表2 兩組患者手術前后各項血清相關指標水平的比較(±s)
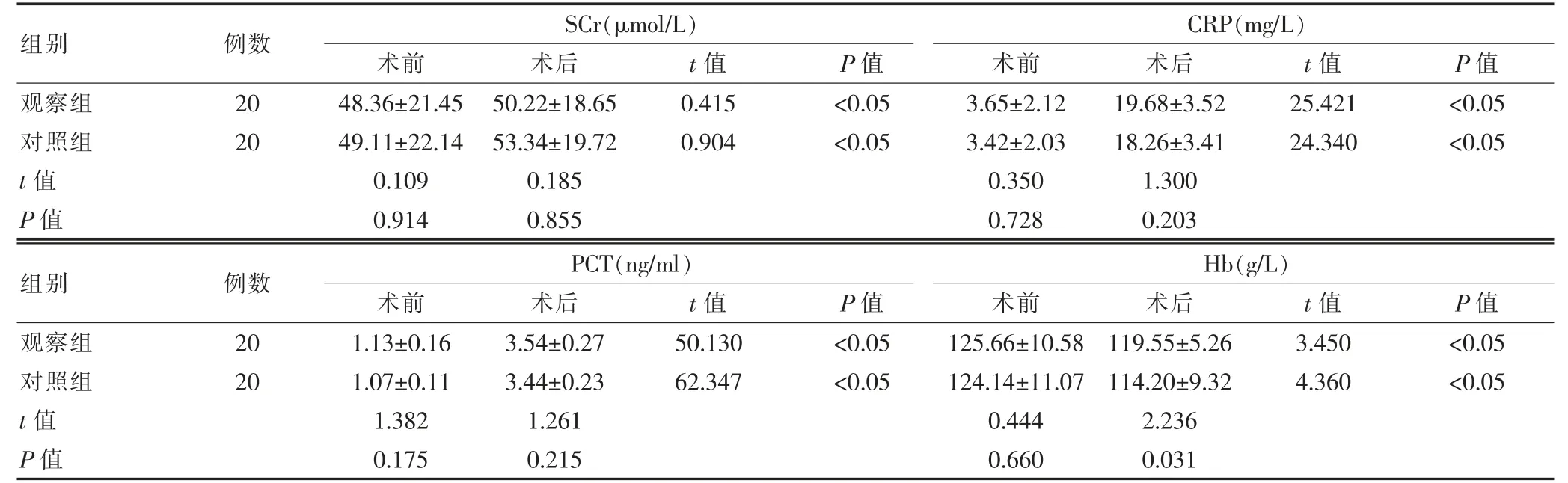
表2 兩組患者手術前后各項血清相關指標水平的比較(±s)
注 SCr:血肌酐;CRP:C 反應蛋白;PCT:降鈣素原;Hb:血紅蛋白
組別 例數 SCr(μmol/L)術前 術后 t 值 P 值CRP(mg/L)術前 術后 t 值 P 值觀察組對照組t 值P 值20 20 48.36±21.45 49.11±22.14 0.109 0.914 50.22±18.65 53.34±19.72 0.185 0.855 0.415 0.904<0.05<0.05 3.65±2.12 3.42±2.03 0.350 0.728 19.68±3.52 18.26±3.41 1.300 0.203 25.421 24.340<0.05<0.05組別 例數 PCT(ng/ml)術前 術后 t 值 P 值觀察組對照組t 值P 值20 20 1.13±0.16 1.07±0.11 1.382 0.175 3.54±0.27 3.44±0.23 1.261 0.215 50.130 62.347<0.05<0.05 Hb(g/L)術前 術后 t 值 P 值125.66±10.58 124.14±11.07 0.444 0.660 119.55±5.26 114.20±9.32 2.236 0.031 3.450 4.360<0.05<0.05
2.4 兩組患者術后并發癥總發生率的比較
兩組患者的術后并發癥總發生率比較,差異無統計學意義(P>0.05)(表3)。

表3 兩組患者術后并發癥總發生率的比較[n(%)]
3 討論
泌尿系結石癥是泌尿外科的常見疾病,其治愈率雖高,但較容易復發[7]。 腎結石是常見結石癥,其發病機制尚不明確,據研究顯示,大量飲水,限制蛋白、鈣或熱量攝入,多運動以及補充維生素對預防腎結石癥有益[8],并且目前隨著個人意識提高、水質污染防止加強、污水凈化等技術的優化,腎結石的發病情況已有所改善,但其發病率仍然較高。隨著醫學技術的發展,腎結石的治療方式不斷多樣化,技術手段也進一步優化[9]。當前臨床上的PCNL 技術已經較為成熟,在腎結石碎石治療中應用廣泛,已成為泌尿系結石治療的一線術式[10]。
SFR 是評價碎石手術療效的主要指標[11]。 據研究報道,較小的通道內腎鏡小,其擺動范圍可更大,能探查較小的腎盞,減少結石殘余,而且SMPCNL 的負壓吸引可使碎石更好移動[12]。 本研究結果顯示,術后,兩組患者的SFR 比較,差異無統計學意義(P>0.05),提示兩種術式的療效并無明顯差異,不論是SMPCNL 還是MPCNL 碎石治療均需要對尿道進行擴張, 在擴張通道的同時可能會對周圍腎臟等器官造成損傷,導致腎功能異常,而術中降低灌注壓可保護腎功能。 SMPCNL 可通過吸引功能吸出腎盂內灌注液, 維持腎內壓平衡;MPCNL 可反復取出腎鏡以降低灌注壓[13],但由于SMPCNL 對于盞頸狹窄結石治療可能具有優勢,故雖然觀察組患者的SFR 稍微高于對照組, 但兩組患者的SFR 比較,差異無統計學意義(P>0.05)。
相比傳統術式,PCNL 手術開口小,術后并發癥較少,利用超聲引導可有效定位,并在穿刺過程中清晰顯示穿刺針的路徑,避免穿刺過深,而且無輻射危害[14]。 近年來,臨床研究者對PCNL 不斷改進優化,促進了PCNL 技術的微型化發展。 SMPCNL 和MPCNL 都是新型微型PCNL, 比標準PCNL 通道直徑更小,配備有更小直徑腎鏡和鞘,對腎損傷相對較小,手術風險相對較低[15]。PCNL 手術過程中,穿刺建立腎通道是關鍵步驟,穿刺前注入生理鹽水可造成人工腎積水,便于尋找目標腎盞進行穿刺及減少出血。 SMPCNL 在穿刺時從8F 擴張到14F,MPCNL 從8F 增加到20F,SMPCNL 擴張通道直徑小于MPCNL, 因而SMPCNL 建立通道所用時間較短[16]。 同時本研究結果也顯示, 觀察組患者術中建立通道時間短于對照組,碎石時間及手術全程時間長于對照組,差異有統計學意義(P<0.05);兩組患者的住院時間比較,差異無統計學意義(P>0.05)。進一步提示SMPCNL 可有效縮短通道建立時間,但SMPCNL 在較大結石碎石效率方面稍劣于MPCNL。 另有研究報道指出,小通道的術野相對狹窄,術中出血或碎石粉塵可造成物鏡模糊,需要反復退鏡擦拭,另一方面,小通道需要將結石擊碎得更小以便于取出,因此在一定程度上降低了較大直徑結石的碎石效率,手術時間也隨之延長[17]。 但SMPCNL也因腎鏡較小,操作方便,并且退鏡時可通過負壓吸引將結石吸出,從而在取石時具有一定優勢。
SCr 是檢測腎功能收尾常用指標, 可反映患者的腎功能情況;PCT 是感染相關標志物,可監測患者的感染程度;CRP 是組織損傷與炎癥反應的靈敏指標;Hb 水平是評估出血的良好指標。 本研究結果顯示,術前,兩組患者的SCr、CRP、PCT、Hb 指標水平比較,差異無統計學意義(P>0.05);術后,兩組患者的SCr、CRP、PCT 指標水平比較, 差異無統計學意義 (P>0.05);觀察組患者術后的Hb 水平高于對照組,差異有統計學意義(P<0.05);兩組患者術后的SCr、CRP、PCT 均高于術前,Hb 均低于術前,差異有統計學意義(P<0.05), 提示SMPCNL 和MPCNL 對于腎功能的損害都較小。 同時SMPCNL 術可減少術中出血,由于經皮穿刺部位欠準,擴張通道時撕裂腎實質,以及穿刺過深都有造成腎臟損傷或出血的風險,SMPCNL 手術時,患者擴張通道較小,且其腎鏡口徑也更小,從而對于組織和腎血管損傷較小, 術中出血量也隨之減少;另外SMPCNL 術中可保持一定灌流,使術野清晰,有益于減少出血和止血[18]。 而導致術后發生感染等并發癥的可能原因是:①手術引起的應激反應;②術前存在感染,為良好控制而增加術后感染風險;③術中高灌注壓;④較大結石清除較難,耗時較長而增加感染率[19]。 故術前控制泌尿系感染,預防性使用抗生素,術中縮短手術時間,維持腎內壓,術后保持引流通暢,監測感染指標尤為重要。 本研究因樣本量較少,可能對統計分析效能有一定程度削弱, 后期應擴增樣本量,針對不同術式對療效和并發癥的影響作進一步研究。
本研究結果顯示,兩組患者的術后并發癥總發生率比較,差異無統計學意義(P>0.05),提示SMPCNL及MPCNL 術后患者均會發生出血等并發癥,且無太大區別,兩種術式對患者均有一定治療效果。 究其原因在于,術中及術后出血均是PCNL 術較常見的并發癥,術后患者有不同程度血尿,一般可自行恢復,但仍需嚴密監察患者血、尿常規情況[20],減少術后出血癥狀,不論是SMPCNL 還是MPCNL 手術均是依據患腎積水情況選擇合適部位,手術過程中需密切關注穿刺深度,防止穿刺過深,操作腎鏡時應擺動幅度盡量較小且動作輕柔, 碎石時遵循先周邊后中央原則等,導致術后出血癥狀相對較少。
相對于MPCNL,SMPCNL 術具有以下優點:①穿刺通道小,術中出血風險低[21];②帶有負壓吸引裝置,可維持相對較低的腎內壓, 減少術后感染風險[22];③可實現術后無管化,減輕患者術后不適感,縮短恢復時間,并可降低導管相關炎癥的發生率[23]。 但SMPCNL 術也有一定缺點:①手術視野相對狹小;②對于較大結石的碎石效率較低,手術時間明顯延長[24-25];③處理復雜結石較為困難。
綜上所述,SMPCNL 和MPCNL 兩種術式,應用于結石直徑>2 cm 的腎結石患者治療均具有較好效果,且安全性高,但由于本研究樣本量較少,研究時間較短,對于SMPCNL 和MPCNL 兩種手術對結石直徑>2 cm的腎結石患者治療效果如何,仍需行進一步研究。

