基于DRGs指標(biāo)胃腸腫瘤外科醫(yī)療服務(wù)績(jī)效評(píng)價(jià)研究
馬學(xué)先 張春華 張文斌
在評(píng)價(jià)臨床專科服務(wù)績(jī)效時(shí),采用出院患者數(shù)、手術(shù)率、平均住院天數(shù)等指標(biāo),缺乏對(duì)病種構(gòu)成、疾病個(gè)體特征、治療方式等差異影響的考慮,評(píng)價(jià)結(jié)果往往會(huì)與實(shí)際出現(xiàn)偏差。疾病診斷相關(guān)分組(diagnosis related groups,DRGs)是指按疾病相關(guān)診斷分組,根據(jù)患者疾病診斷、并發(fā)癥、合并癥、年齡、治療方式等因素,綜合分析后分成若干組,被公認(rèn)為是一種比較合理的醫(yī)療費(fèi)用和醫(yī)療質(zhì)量的評(píng)價(jià)方法[1]。采用DRGs 方法對(duì)不同病區(qū)的服務(wù)績(jī)效進(jìn)行評(píng)價(jià),可以幫助醫(yī)院監(jiān)測(cè)不同病區(qū)在醫(yī)療安全和質(zhì)量管理中存在的問題,并分析提出相應(yīng)的改進(jìn)對(duì)策,提高科室乃至醫(yī)院的綜合醫(yī)療服務(wù)能力和服務(wù)效率。文章以新疆某三甲醫(yī)院2017 年1 月—2020年12 月胃腸腫瘤外科的DRGs 數(shù)據(jù)為基礎(chǔ),對(duì)醫(yī)療服務(wù)績(jī)效進(jìn)行綜合評(píng)價(jià)分析。
1 資料與方法
1.1 一般資料
本研究調(diào)取該院胃腸腫瘤外科2017 年1 月—2020 年12 月的所有出院患者病案首頁數(shù)據(jù),按照疾病和有關(guān)健康問題的國際統(tǒng)計(jì)分類(ICD-10)、手術(shù)與操作分類(ICD-9-CM-3)進(jìn)行編碼,上報(bào)至新疆醫(yī)院質(zhì)量管理與績(jī)效評(píng)價(jià)平臺(tái)進(jìn)行分組和統(tǒng)計(jì),共5 352 例數(shù)據(jù),入組5 338 例,入組率99.74%。排除住院天數(shù)大于60 d 的數(shù)據(jù),然后對(duì)數(shù)據(jù)進(jìn)行分析。
1.2 評(píng)價(jià)指標(biāo)和方法
總體情況包括對(duì)服務(wù)能力、服務(wù)效率、醫(yī)療安全3 個(gè)維度及病種難易程度、手術(shù)難易程度等指標(biāo)進(jìn)行評(píng)價(jià)[2]。
1.2.1 服務(wù)能力指標(biāo) 主要包括DRGs 組數(shù)、權(quán)重和病例組合指數(shù)(case-mix index,CMI)3 項(xiàng)指標(biāo),分別代表該科室收治病種范圍的廣度、收治病例的技術(shù)難度和住院服務(wù)總產(chǎn)出。
1.2.2 服務(wù)效率指標(biāo) 主要用時(shí)間消耗指數(shù)和費(fèi)用消耗指數(shù),反映科室收治同類病例所消耗的時(shí)間和費(fèi)用,并進(jìn)行區(qū)域內(nèi)同行間比較。
1.2.3 醫(yī)療安全指標(biāo) 主要用“低風(fēng)險(xiǎn)組死亡率”和“中低風(fēng)險(xiǎn)組死亡率”,反映科室的醫(yī)療質(zhì)量和安全水平。由于該科2017 年1 月—2020 年12 月“低風(fēng)險(xiǎn)組死亡病例數(shù)”和“中低風(fēng)險(xiǎn)組死亡病例數(shù)”均為0,故該指標(biāo)不能完全反映其醫(yī)療質(zhì)量和安全水平。通過文獻(xiàn)分析,本研究選用術(shù)后死亡率和非計(jì)劃再手術(shù)率2 個(gè)指標(biāo)來反映評(píng)價(jià)該科室的醫(yī)療質(zhì)量和安全水平。
1.3 統(tǒng)計(jì)學(xué)處理
由系統(tǒng)導(dǎo)出所有數(shù)據(jù),用Excel 2010 進(jìn)行匯總、整理,并對(duì)相關(guān)數(shù)據(jù)進(jìn)行統(tǒng)計(jì)和分析。
2 結(jié)果
2.1 DRGs 組數(shù)及權(quán)重
除2020 年出院患者數(shù)較2019 年有所下降外,2017—2020年胃腸腫瘤外科入組率、CMI 值、總權(quán)重、DRGs 組數(shù)呈上升的趨勢(shì)。與2017 年比較,2020 年入組率提高了0.47 個(gè)百分點(diǎn),CMI 值提高了0.519 2,總權(quán)重提高了658.93,DRGs 組數(shù)提高了13 個(gè)組。見表1。
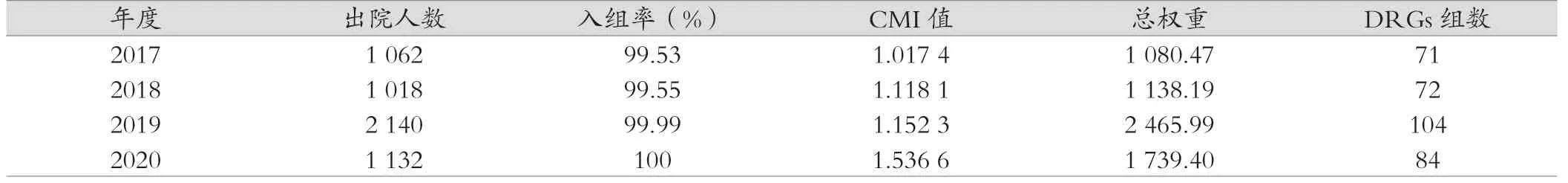
表1 2017—2020 年醫(yī)療服務(wù)能力相關(guān)指標(biāo)情況
2.2 醫(yī)療服務(wù)效率情況
2020 年較2017 年平均住院日上升了5.03 d、平均總費(fèi)用增加了24 584.29 元,平均藥費(fèi)增加了2 291.85 元,但藥占比下降了15.5 個(gè)百分點(diǎn),平均耗材費(fèi)增加了10 935.22 元,耗材費(fèi)占比上升了9.89 個(gè)百分點(diǎn),時(shí)間消耗指數(shù)及費(fèi)用消耗指數(shù)均呈上升的趨勢(shì)。見表2。
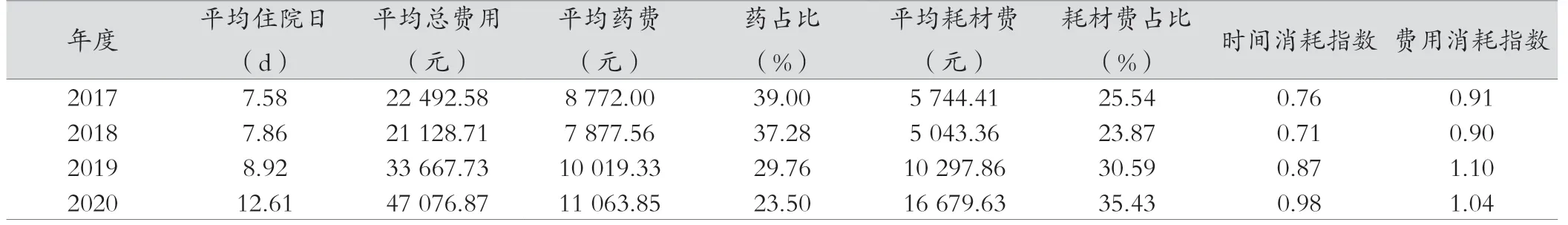
表2 2017—2020 年醫(yī)療服務(wù)效率相關(guān)指標(biāo)情況
2.3 外科能力情況
2017—2020 年手術(shù)人次逐年增高,2020 年較2017 年三四級(jí)手術(shù)人次增加了418 人次,三四級(jí)手術(shù)率提高了37.51 個(gè)百分點(diǎn),微創(chuàng)手術(shù)增加了310 人次,微創(chuàng)手術(shù)率提高了11.71 個(gè)百分點(diǎn),見表3。
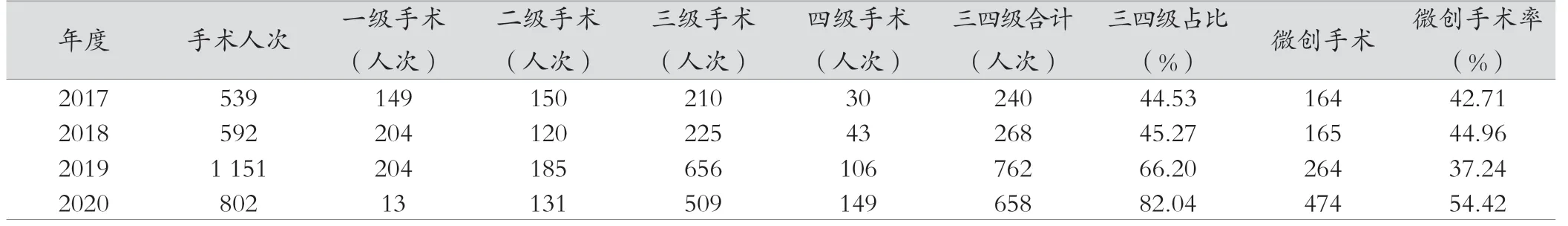
表3 2017—2020 年外科能力相關(guān)指標(biāo)情況
2.4 醫(yī)療安全情況
2017—2020 年死亡例數(shù)、低風(fēng)險(xiǎn)死亡例數(shù)、術(shù)后死亡人數(shù)數(shù)據(jù)顯示,2019 年出院患者數(shù)最多,死亡率及術(shù)后死亡率也最高,其余3 年數(shù)據(jù)基本持平,該科連續(xù)4 年均未發(fā)生低風(fēng)險(xiǎn)死亡的情況。見表4。
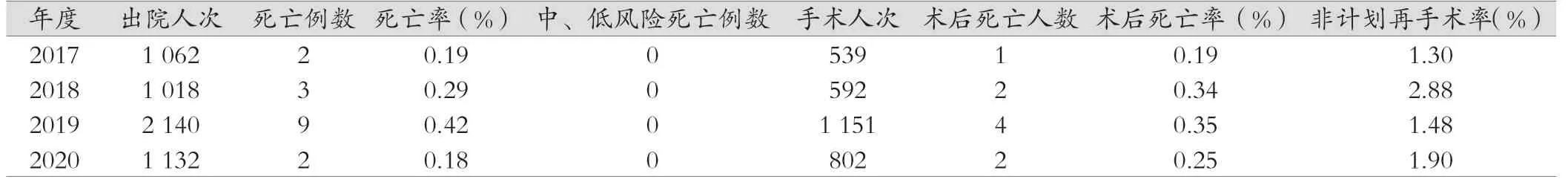
表4 2017—2020 年醫(yī)療服務(wù)安全相關(guān)指標(biāo)情況
2.5 病種難易程度
DRGs 權(quán)重是基于區(qū)域內(nèi)各DRGs 病組的病例數(shù)、住院天數(shù)、死亡情況、費(fèi)用及其構(gòu)成等數(shù)據(jù),經(jīng)標(biāo)化生成,權(quán)重代表了該病組的復(fù)雜程度和資源消耗程度。權(quán)重為1 代表了區(qū)域某個(gè)周期內(nèi)該DRGs 病組的平均復(fù)雜程度。本次研究結(jié)果顯示,2017—2020 年該科收治的病例中,權(quán)重≥2 的病例數(shù)逐年增加,2020 年較2017 年增加了169,占比提高了13.80 個(gè)百分點(diǎn);權(quán)重≥2 的病組數(shù)增加了2 個(gè)。見表5。
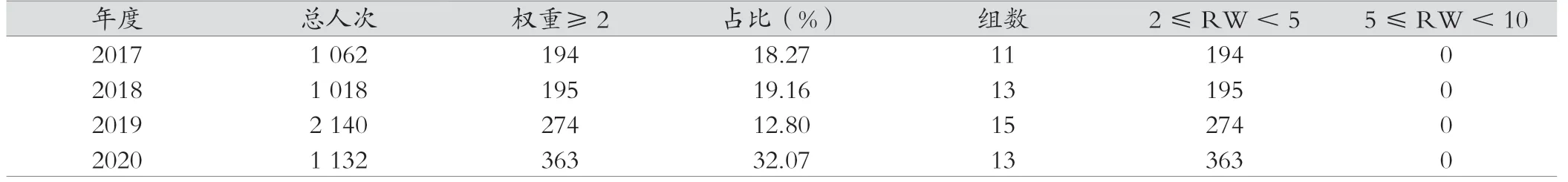
表5 2017—2020 年病種難易程度相關(guān)指標(biāo)
2.6 前五位病種收治情況
2017—2020 年該科前五位收治病種分別是化療、隨訪、胃十二指腸惡性腫瘤手術(shù)、小腸和大腸手術(shù)、直腸手術(shù),其中,2017 年化療收治率26.93%,隨訪收治率16.38%,2020 年化療收治率5.35%,隨訪收治率4.37%,分別下降了21.58%,12.01%;2017 年胃、十二指腸惡性腫瘤手術(shù)收治率8.29%,小腸和大腸手術(shù)收治率7.91%,直腸手術(shù)收治率6.97%,2020 年胃、十二指腸惡性腫瘤手術(shù)收治率14.31%,小腸和大腸手術(shù)收治率18.90%,直腸手術(shù)收治率11.93%,分別上升了6.02%、10.99%、4.96%;收治率最高的病種由化療、隨訪變成了專科手術(shù),顯示科室收治的疾病譜發(fā)生明顯變化。具體見表6。
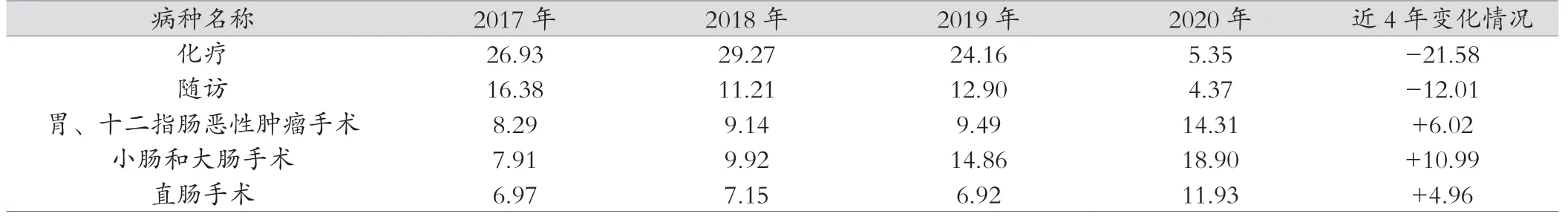
表6 2017—2020 年收治病種前五位占比變化情況(%)
3 討論
3.1 專科服務(wù)能力及服務(wù)效率分析
本研究顯示,相比較2017 年,2020 年該科入組率提高了0.47%,CMI 值提高了0.519 2,總權(quán)重提高了658.93,DRGs組數(shù)提高了13 個(gè),權(quán)重≥2 的患者增加了169,這些指標(biāo)說明科室疑難疾病診療和手術(shù)能力明顯提高,專科服務(wù)能力呈現(xiàn)出良好的發(fā)展態(tài)勢(shì)。但是平均住院日、平均總費(fèi)用、平均耗材費(fèi)、時(shí)間指數(shù)及費(fèi)用指數(shù)均呈現(xiàn)上升趨勢(shì)。費(fèi)用指數(shù)和時(shí)間指數(shù)主要反映醫(yī)療服務(wù)效率,能夠說明在區(qū)域內(nèi)同級(jí)醫(yī)院中治療同類疾病消耗住院時(shí)間和費(fèi)用的水平[3]。>1 表示高于本地區(qū)同級(jí)醫(yī)院的平均水平;<1 表示低于本地區(qū)同級(jí)醫(yī)院的平均水平;=1 表示接近本地區(qū)同級(jí)醫(yī)院的平均水平[4]。經(jīng)分析認(rèn)為,該科室費(fèi)用和時(shí)間指標(biāo)上升的原因主要與該科收治病種疾病譜發(fā)生改變有關(guān)。2017—2019 年,該科收治率最高的病種為化療、隨訪,而這2 個(gè)病種也是該院同期疾病順位的前兩位。為優(yōu)化住院患者的疾病譜,2020 年醫(yī)院層面專門成立了門診日間化療病區(qū)和隨訪中心,主要用于收治化療和隨訪的患者。該科不再收治化療和隨訪的患者,而是回歸外科的本質(zhì),主要收治手術(shù)患者。結(jié)合表3,2020 年該科三、四級(jí)手術(shù)率比2017 年提高了37.51 個(gè)百分點(diǎn),微創(chuàng)手術(shù)率提高了11.71 個(gè)百分點(diǎn),手術(shù)患者的增多和收治難度的增加,使該科DRG組數(shù)、權(quán)重?cái)?shù)都得到了明顯增加,提高了科室醫(yī)療服務(wù)的技術(shù)難度,但權(quán)重≥5 的病例沒有出現(xiàn),說明科室需要進(jìn)一步提高科室醫(yī)療服務(wù)的技術(shù)難度,增加復(fù)雜病例的收治比例,以進(jìn)一步擴(kuò)大科室的醫(yī)療服務(wù)產(chǎn)出[5-7]。
但該科平均住院日、平均費(fèi)用、時(shí)間指數(shù)及費(fèi)用指數(shù)均呈現(xiàn)上升的趨勢(shì),特別是費(fèi)用指數(shù)已經(jīng)突破1 需要特別關(guān)注[8-11]。本研究中,該科藥占比下降15.50 個(gè)百分點(diǎn),說明該科的合理用藥控制工作比較有效,但耗材占比提高了9.89 個(gè)百分點(diǎn),雖然考慮微創(chuàng)技術(shù)帶來的醫(yī)用耗材費(fèi)用增加因素,但合理使用醫(yī)用耗材,控制耗材占比仍是該科控費(fèi)的重點(diǎn)。科室應(yīng)加強(qiáng)對(duì)科室目標(biāo)管理的重視,管理部門應(yīng)定期公示目標(biāo)管理監(jiān)控結(jié)果,加大對(duì)耗材占比的考核力度,采取臨床路徑等有效措施,將耗材使用標(biāo)準(zhǔn)化,通過績(jī)效考核等方式激勵(lì)各醫(yī)師主動(dòng)控費(fèi),將因病施治、合理使用耗材落到實(shí)處。
3.2 醫(yī)療服務(wù)安全指標(biāo)分析
低風(fēng)險(xiǎn)死亡率是指相對(duì)風(fēng)險(xiǎn)低的病例發(fā)生死亡的比例,此類疾病的死亡與臨床失誤和管理缺陷密切相關(guān)[12]。表4 顯示該科2017—2020 年發(fā)生16 例死亡病例,未發(fā)生低風(fēng)險(xiǎn)死亡的情況,說明該科整體質(zhì)量在區(qū)域內(nèi)處于較好的水平,但死亡率、術(shù)后死亡率、非計(jì)劃再手術(shù)率逐年升高,提示隨著收住人數(shù)的增多,患者病情復(fù)雜程度的增加,醫(yī)護(hù)人員工作負(fù)荷增加,患者的精細(xì)化管理水平還不夠,應(yīng)認(rèn)真落實(shí)死亡病例討論制度,全面調(diào)查分析每一例死亡病例的診療過程,總結(jié)經(jīng)驗(yàn),改進(jìn)診療流程特別是圍術(shù)期患者評(píng)估和管理中存在的問題,進(jìn)一步加強(qiáng)患者的管理,提高手術(shù)技術(shù)能力,提升科室患者安全管理水平。
3.3 DRGs 指標(biāo)用于臨床科室醫(yī)療服務(wù)績(jī)效評(píng)價(jià)的科學(xué)性
評(píng)價(jià)臨床專科服務(wù)能力的傳統(tǒng)指標(biāo),如出院人數(shù)、手術(shù)率、死亡率、平均住院日等,不能全面考慮科室收治病種不同帶來的患者病情的差異和專科診療技術(shù)水平高低,評(píng)價(jià)結(jié)果往往不被臨床認(rèn)同[13]。而運(yùn)用DRGs 的方法評(píng)價(jià)科室醫(yī)療服務(wù)具有較好的效果。首先,DRGs 所采用的數(shù)據(jù)來源于醫(yī)療管理部門的日常數(shù)據(jù),而不是進(jìn)行專項(xiàng)調(diào)查的數(shù)據(jù),其結(jié)果更為真實(shí)和客觀。其次,該方法通過與區(qū)域內(nèi)同級(jí)醫(yī)療機(jī)構(gòu)指標(biāo)數(shù)據(jù)的橫向比較,評(píng)判本機(jī)構(gòu)醫(yī)療效率的高低優(yōu)劣,具有更高的說服力。在本研究中可以看出,較2017 年,該科2020 年平均住院日和平均總費(fèi)用增幅分別達(dá)66.36% 和109.30%,但時(shí)間指數(shù)和費(fèi)用指數(shù)增幅僅為28.95% 和14.29%,體現(xiàn)了住院時(shí)間和費(fèi)用增加原因中病種難度增加的因素。因此,該方法可作為開展臨床科室醫(yī)療服務(wù)質(zhì)量和效率評(píng)價(jià)的有效工具。
在當(dāng)前國家實(shí)施公立醫(yī)院績(jī)效考核、醫(yī)保付費(fèi)方式改革和公立醫(yī)院高質(zhì)量發(fā)展等政策背景下,對(duì)醫(yī)療機(jī)構(gòu)的醫(yī)療安全水平和資源管理提出了更高的要求,既要滿足人民群眾日益增長(zhǎng)的健康需求,又要合理使用有限的醫(yī)療資源,這就要求醫(yī)療機(jī)構(gòu)強(qiáng)化內(nèi)涵建設(shè),用科學(xué)的工具實(shí)施精細(xì)化管理。DRGs 作為一種被廣泛認(rèn)可的評(píng)價(jià)醫(yī)療服務(wù)績(jī)效的工具,對(duì)醫(yī)院及專科的評(píng)價(jià)由主觀定性評(píng)價(jià)走向基于數(shù)據(jù)的客觀評(píng)價(jià),推動(dòng)醫(yī)院從粗放的行政管理向精細(xì)的內(nèi)涵管理轉(zhuǎn)變,為醫(yī)院及科室發(fā)展評(píng)價(jià)提供了重要的依據(jù)[14]。管理部門應(yīng)積極利用DRGs 管理工具及早發(fā)現(xiàn)問題并針對(duì)性解決問題,使DRGs 能夠成為醫(yī)療質(zhì)量管理、績(jī)效評(píng)價(jià)和控費(fèi)等有效的管理工具[15],為醫(yī)院科學(xué)化、精細(xì)化管理提供有效的決策支持。
 中國衛(wèi)生標(biāo)準(zhǔn)管理2022年13期
中國衛(wèi)生標(biāo)準(zhǔn)管理2022年13期
- 中國衛(wèi)生標(biāo)準(zhǔn)管理的其它文章
- 鹽城建立醫(yī)養(yǎng)康養(yǎng)相結(jié)合的養(yǎng)老服務(wù)體系的研究
- 對(duì)三甲醫(yī)院院內(nèi)病案管理發(fā)展和機(jī)遇的探討
- 基于第三方服務(wù)提供的有償數(shù)據(jù)平臺(tái)背景下的醫(yī)療檔案管理模式探究
- 醫(yī)院信息共享的風(fēng)險(xiǎn)及對(duì)策
- 物聯(lián)網(wǎng)技術(shù)在醫(yī)院信息化建設(shè)中的應(yīng)用
- 中醫(yī)院“互聯(lián)網(wǎng)+”醫(yī)療服務(wù)與管理現(xiàn)狀的研究
