遠隔缺血預處理對冠狀動脈搭橋病人腎功能和全身炎癥反應的影響
蘇 楊,吳吉明,陳德祥,劉 一,楊 祥
冠狀動脈搭橋術(coronary artery bypass grafting,CABG)是治療冠心病最有效的方法之一,通常以病人的橋梁血管(如胸廓內動脈、大隱靜脈、胃網膜右動脈、橈動脈等)或血管的替代品,連接主動脈和狹窄冠狀動脈的遠端,重新建立血管通路,使血液繞過狹窄部分,順利到達缺血部位,以改善心肌血液的供應速度,緩解或解除心絞痛癥狀[1-2]。冠狀動脈搭橋術常在低溫、麻醉的環境下進行,由于正常的血液循環被改變以及手術本身的創傷,均對病人體內器官產生不同程度的影響。研究發現,心臟手術常可過度激活炎癥反應,導致全身炎癥反應綜合征(SIRS)[3],而藥物、低溫、激素水平升高和缺血再灌注損傷都可能對腎功能產生較大的影響[4]。遠隔缺血預處理(remote ischemic preconditioning,RIPC)是通過對肢體遠端進行多次短暫性的缺血處理,激發機體內源性的保護機制,啟動靶器官(如大腦、心臟、肺、肝臟、腎臟)對缺血再灌注損傷的耐受能力,以達到對靶器官的保護作用[5-6]。本研究觀察實施遠隔缺血預處理的冠狀動脈搭橋術病人肌酸激酶同工酶(CK-MB)、肌鈣蛋白I(cTnI)、血肌酐、血尿素氮含量、術后24 h尿量等心、腎功能指標和白細胞計數(WBC)、單核細胞百分比、白細胞介素-6(IL-6)、白細胞介素-10(IL-10)、超氧化物歧化酶(SOD)等的變化,并評估病人SIRS評分,研究遠隔缺血預處理對病人腎功能和全身炎癥反應的影響,為臨床減輕冠狀動脈搭橋術病人術后并發癥提供參考。
1 資料與方法
1.1 臨床資料 選取2018年1月—2019年12月擇期在我院行冠狀動脈搭橋術的病人為研究對象,排除拒簽知情同意書、合并有其他復雜的心臟疾病、進行二次手術、心臟射血分數<40%、肝腎功能異常者。最終納入符合條件的病人98例,其中男52例,女46例,年齡(48.5±10.3)歲。將98例病人隨機分為試驗組和對照組,每組49例,兩組病人年齡、性別、體質指數(BMI)、心臟射血分數比較差異無統計學意義(P>0.05),詳見表1。本研究獲得常德市第一人民醫院倫理委員會批準,病人或家屬知情同意并簽署知情同意書。

表1 兩組一般資料比較
1.2 治療方法 試驗組給予遠隔缺血預處理,于麻醉誘導氣管插管后,將充氣壓力式血壓計袖囊置于病人右上肢,充氣至200 mmHg(1 mmHg=0.133 kPa),并持續5 min缺血(充氣)狀態,后松開氣囊5 min,進行再灌注(放氣)處理,以上過程重復3次,共30 min。對照組將血壓計袖囊置于右上肢,但不進行缺血再灌注處理,兩組麻醉、手術方式一致。
1.3 監測指標 術中持續對病人心電圖、血壓、心率、脈搏、中心靜脈壓、血氧濃度和血氣分析指標進行監測,記錄體外循環時間、主動脈阻斷時間、手術時間;依次靜脈給予咪達安定、派庫溴胺、芬太尼、異丙酚行麻醉誘導,全身中低溫體外循環,分別于麻醉誘導前、術后6 h、術后12 h、術后24 h、術后48 h采集病人靜脈血,采用酶聯免疫吸附試驗檢測血液中CK-MB、cTnI、血肌酐、血尿素氮,記錄病人術后24 h尿量,并計算內生肌酐清除率;于麻醉誘導前、術后即刻、術后1 h、術后6 h、術后24 h檢測病人WBC、單核細胞百分比、IL-6、IL-10,采用黃嘌呤氧化酶法測定SOD活性,并監測病人膀胱溫度。
分別于術前1 d、術后 1 d、術后2 d、術后3 d從呼吸、心率、體溫、外周血WBC 4個方面進行SIRS 評分。呼吸>20次/min或出現過度通氣,動脈血二氧化碳分壓(PaCO2)<32 mmHg;心率>90次/min;體溫>38 ℃或<36 ℃;外周血WBC>12×109/L或<4×109/L或未成熟粒細胞>10%,每符合1項計1分,得分2分及以上則可診斷為 SIRS。
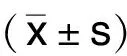
2 結 果
2.1 兩組手術情況比較 98例病人手術過程順利,無圍術期死亡和嚴重并發癥發生。兩組病人主動脈阻斷時間、體外循環時間和手術時間比較差異均無統計學意義(P>0.05)。詳見表2。
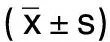
表2 兩組病人手術情況比較 單位:min
2.2 兩組不同時間心、腎功能指標比較 重復測量方差分析顯示,兩組麻醉誘導前、術后6 h、術后12 h、術后24 h、術后48 h CK-MB、cTnI、血肌酐、血尿素氮水平的時間、組間、交互差異均有統計學意義(P<0.05),內生肌酐清除率水平時間、組間、交互差異均無統計學意義(P>0.05)。與麻醉誘導前相比,兩組術后6 h、術后12 h、術后24 h、術后48 h時CK-MB、血肌酐、血尿素氮含量升高,術后48 h時cTnI恢復正常,內生肌酐清除率無明顯變化;試驗組與對照組麻醉誘導前血肌酐、血尿素氮、內生肌酐清除率比較差異均無統計學意義(P>0.05),試驗組術后6 h、12 h時CK-MB、cTnI低于對照組(P<0.05),術后6 h、12 h、24 h、48 h血肌酐水平均低于對照組(P<0.05)。兩組術后24 h尿量差異無統計學意義(t=1.267,P=0.421)。詳見表3。
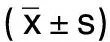
表3 兩組不同時間心、腎功能指標比較
2.3 兩組不同時間點炎癥反應指標及膀胱溫度比較 重復測量方差分析顯示,兩組麻醉誘導前、術后即刻、術后1 h、術后6 h、術后24 h WBC、單核細胞百分比、IL-6、IL-10、SOD、膀胱溫度的時間、組間、交互差異均有統計學意義(P<0.05)。與麻醉誘導前相比,兩組術后即刻、術后1 h、術后6 h、術后24 h 時WBC升高,單核細胞百分比降低;術后即刻、術后1 h、術后6 h時IL-6升高,IL-10降低。試驗組僅在術后即刻出現SOD降低,對照組在術后即刻、術后1 h、術后6 h均出現SOD降低,試驗組各個時間膀胱溫度比較差異無統計學意義(P>0.05),對照組術后6 h、24 h出現膀胱溫度升高。兩組麻醉誘導前單核細胞百分比、IL-6、IL-10、SOD、膀胱溫度比較差異均無統計學意義(P>0.05),試驗組術后即刻、術后1 h、術后6 h、術后24 h時WBC均低于對照組,單核細胞百分比高于對照組,術后即刻、術后1 h、術后6 h時 IL-6低于對照組,術后即刻、術后1 h、術后6 h時IL-10、SOD高于對照組,術后6 h、24 h膀胱溫度低于對照組,差異均有統計學意義(P<0.05)。詳見表4。
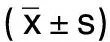
表4 兩組不同時間點炎癥反應指標及膀胱溫度比較
2.4 兩組不同時間SIRS評分比較 重復測量方差分析顯示,兩組術前1 d、術后1 d、術后2 d、術后3 d時SIRS評分的時間、組間、交互差異均有統計學意義(P<0.05)。兩組術前1 d SIRS評分比較差異無統計學意義(P>0.05),與術前比較,兩組術后1 d、2 d、3 d時SIRS評分均增高,差異均有統計學意義(P<0.05);試驗組術后1 d、2 d、3 d時SIRS評分均低于對照組,差異均有統計學意義(P<0.05)。詳見表5。
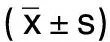
表5 兩組不同時間SIRS評分比較 單位:分
3 討 論
冠狀動脈搭橋手術由于非生理性灌注、手術本身創傷、血液稀釋、低溫、低壓、內毒素釋放等,均可造成腎血管收縮,引起腎臟損傷,同時激活炎癥介質,導致炎癥反應的發生,造成病人組織器官功能障礙。遠隔缺血預處理則可通過多種神經、體液和炎癥反應途徑對靶器官進行保護。CK-MB常被用作心肌細胞損傷的輔助檢查指標,其值越高,提示心肌細胞損傷越嚴重;cTnI是反映心肌損傷的最敏感指標[7]。本研究發現,與麻醉誘導前相比,兩組術后CK-MB、cTnI均有不同程度升高,說明兩組病人心肌都受到了不同程度的損傷。試驗組術后6 h、12 h時CK-MB、cTnI低于對照組,說明遠隔缺血預處理對心肌細胞的損傷起到了一定的保護作用。
血肌酐、血尿素氮含量、內生肌酐清除率、術后24 h尿量都是反映病人腎臟功能損傷的常用指標[8]。本研究發現,與麻醉誘導前相比,兩組術后血肌酐、血尿素氮水平均有不同程度的升高,內生肌酐清除率和術后24 h尿量無明顯變化,試驗組術后血肌酐水平低于對照組。提示術后兩組病人腎功能都受到了一定程度的損傷,但不是特別明顯,可能與指標敏感性有關,遠隔缺血預處理對腎臟功能有一定的保護作用。
WBC、單核細胞百分比和膀胱溫度是反映炎癥反應的常用指標;IL-6是炎癥反應的早期敏感標志物,IL-10是機體重要的內源性抗炎因子,可抑制炎性因子的合成與釋放,減輕炎性因子介導的組織和細胞損傷;SOD是一種氧自由基清除劑,可反映氧自由基被清除的能力[9];SIRS評分則是評價SIRS 嚴重程度的一種較為簡單、快速的方法[10]。本研究結果表明,兩組術后WBC、IL-6、膀胱溫度、SIRS評分均出現不同程度的升高,單核細胞百分比、IL-10、SOD均出現不同程度的降低,且試驗組升高或下降的幅度優于對照組,全身炎癥反應較輕,且能夠在更短的時間內恢復正常。
本研究結果表明,冠狀動脈搭橋術后可引起心臟、腎臟功能損傷,并誘發全身炎癥反應,但是,遠隔缺血預處理可有效降低損傷和炎癥反應的嚴重程度,縮短反應的時間,對病人起到了一定的保護作用,可以將遠隔缺血預處理作為冠狀動脈搭橋術病人的腎功能和炎癥反應的保護措施之一,逐步進行推廣。

