齦溝液sCD40L、sCXCL-16和PCT水平預測2型糖尿病發生慢性牙周炎的臨床價值
周莉萍
上海市虹口區江灣醫院口腔科,上海 200081
牙周炎是牙周疾病中較為常見的類型,90%患者為慢性牙周炎,并且隨著年齡的增長其發病率呈上升的趨勢。慢性牙周炎是由于微生物在牙周定植、入侵和繁殖,損傷宿主牙周組織,引起免疫反應,甚至引起全身性的炎性反應。慢性牙周炎是糖尿病的常見并發癥,2型糖尿病(T2DM)患者發生慢性牙周炎的風險是無糖尿病患者的3倍以上[1]。慢性牙周炎是宿主的免疫應答反應,炎癥細胞釋放一系列的炎癥介質和細胞因子是疾病進展的主要原因,早期診斷對于該病的治療和改善預后具有重要的臨床價值。CD40是主要表達于單核細胞和樹突狀細胞等炎癥細胞上的輔助信號分子,而可溶性CD40配體(sCD40L)在T細胞和抗原呈遞細胞的激活中具有重要作用,是一種促炎因子[2]。可溶性CXC趨化因子配體16(sCXCL-16)是CXCL-16的可溶分子,參與了機體免疫應答過程和炎性反應[3]。降鈣素原(PCT)是反映炎性反應的敏感指標,與炎癥性疾病密切相關[4]。sCD40L、sCXCL-16和PCT均為炎癥相關的指標,是否參與了T2DM合并慢性牙周炎的發展,仍需要進一步研究。本研究通過分析T2DM疑似慢性牙周炎患者齦溝液中sCD40L、sCXCL-16和PCT水平,觀察3項指標在T2DM患者發生慢性牙周炎中的診斷價值,現報道如下。
1 資料與方法
1.1一般資料 選擇2019年1月至2020年12月在本院就診的T2DM疑似慢性牙周炎患者162例為研究對象,其中男85例,女77例;年齡25~79歲,平均(63.97±5.72)歲;體質量指數(BMI)為(23.73±4.28)kg/m2。根據慢性牙周炎的診斷標準將T2DM疑似慢性牙周炎患者分為T2DM合并慢性牙周炎組(97例)和單純T2DM組(65例)。選擇同期本院體檢健康者45例納入健康對照組,其中男26例,女19例;年齡26~79歲,平均(64.73±5.27)歲;BMI為(23.63±3.97)kg/m2。所有研究對象均簽署知情同意書,本研究經本院醫學倫理委員會審核通過。
1.1.1納入與排除標準 納入標準:慢性牙周炎患者均符合慢性牙周炎的診斷標準[5];T2DM符合T2DM診斷標準;非慢性牙周炎患者牙周組織健康;空腔存牙不低于20顆;近3個月內未使用過抗菌藥物;1年內未接受過牙周治療。排除標準:侵襲性慢性牙周炎;長期使用激素、免疫抑制劑和抗菌藥物;合并牙神經異常、電解質紊亂和惡性腫瘤;心、肝、腎功能不全;孕婦和哺乳期女性;存在智力障礙和精神障礙。
1.1.2T2DM診斷標準及嚴重程度分組、慢性牙周炎診斷標準 T2DM診斷標準:任意時間的血糖≥11.1 mmol/L,或者空腹血糖≥7.0 mmol/L,或者葡萄糖耐量試驗2 h血糖≥11.1 mmol/L,且重復一次即可確診。同時排除1型糖尿病和其他特殊類型的糖尿病。根據2018年美國糖尿病協會[6]相關標準判斷糖尿病控制程度:糖化血紅蛋白(HbA1c)<7.0%為控制良好,HbA1c 7.0%~9.0%為控制不良,HbA1c>9.0%為高風險。根據1999年牙周疾病分類標準[7]診斷慢性牙周炎:患者除第3磨牙外至少有4顆磨牙;至少有1顆探診深度(PD)≥1 mm,至少有3個象限內出現牙周附著喪失(AL)≥1 mm;X線片在多個位點顯示有牙槽骨吸收(ABL);患者全身健康。每顆牙齒按照頰側和舌側的正中、近中和遠中6個點位,測定牙齦指數(GI)、AL、PD和ABL。根據檢測指標將慢性牙周炎患者分為輕度、中度、重度,輕度:GI>1,PD<4 mm,AL為1~2 mm,牙骨松動不明顯,ABL不超過根長的1/3;中度:GI>1,PD為4~6 mm,AL為3~4 mm,牙骨多處松動,根分叉明顯,ABL為根長的1/3~1/2;重度:GI>1,PD>6 mm,AL>4 mm,牙骨輕度松動,ABL>根長的1/2。
1.2齦溝液指標檢測 在采集齦溝液前將牙齦上牙菌斑和牙石去除,在最深的單根牙近中頰側采集齦溝液,每例患者采集3份,放置于0.5 mL的無菌EP管中。取150 μL齦溝液,以3 000 r/min離心10 min,將上清液放置在消毒的EP管中。采用酶聯免疫吸附試驗測定齦溝液sCD40L、sCXCL-16和PCT水平,所有試劑盒采用R&D公司產品,嚴格按照試劑盒說明書操作。
1.3觀察指標 比較健康對照組、單純T2DM組、T2DM合并慢性牙周炎組齦溝液sCD40L、sCXCL-16和PCT水平;比較不同糖尿病控制程度及不同慢性牙周炎嚴重程度T2DM合并慢性牙周炎患者的齦溝液sCD40L、sCXCL-16和PCT水平;分析齦溝液sCD40L、sCXCL-16和PCT水平在T2DM患者發生慢性牙周炎中的診斷效能。
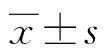
2 結 果
2.1各組齦溝液3項指標水平比較 T2DM合并慢性牙周炎組齦溝液sCD40L、sCXCL-16和PCT水平明顯高于單純T2DM組和健康對照組,差異有統計學意義(P<0.05)。單純T2DM組和健康對照組sCD40L、sCXCL-16和PCT水平比較,差異無統計學意義(P>0.05)。見表1。
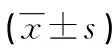
表1 各組齦溝液3項指標水平比較
2.2不同糖尿病控制程度T2DM合并慢性牙周炎患者3項指標水平比較 控制良好T2DM合并慢性牙周炎患者齦溝液sCD40L、sCXCL-16和PCT水平明顯低于控制不良和高風險T2DM合并慢性牙周炎患者,差異有統計學意義(P<0.05)。控制不良T2DM合并慢性牙周炎患者齦溝液sCD40L、sCXCL-16和PCT水平明顯低于高風險T2DM合并慢性牙周炎患者,差異有統計學意義(P<0.05)。見表2。
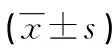
表2 不同糖尿病控制程度T2DM合并慢性牙周炎患者3項指標水平比較
2.3不同慢性牙周炎嚴重程度T2DM合并慢性牙周炎患者3項指標水平比較 重度T2DM合并慢性牙周炎患者齦溝液sCD40L、sCXCL-16和PCT水平明顯高于中度和輕度T2DM合并慢性牙周炎患者,差異有統計學意義(P<0.05)。中度T2DM合并慢性牙周炎患者齦溝液sCD40L、sCXCL-16和PCT水平明顯高于輕度T2DM合并慢性牙周炎患者,差異有統計學意義(P<0.05)。見表3。
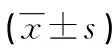
表3 不同慢性牙周炎嚴重程度T2DM合并慢性牙周炎患者3項指標水平比較
2.4T2DM患者發生慢性牙周炎的影響因素分析 根據T2DM患者是否發生慢性牙周炎進行二元Logistic回歸分析,發現齦溝液sCD40L、sCXCL-16和PCT水平是T2DM患者發生慢性牙周炎的獨立影響因素(P<0.05)。見表4。
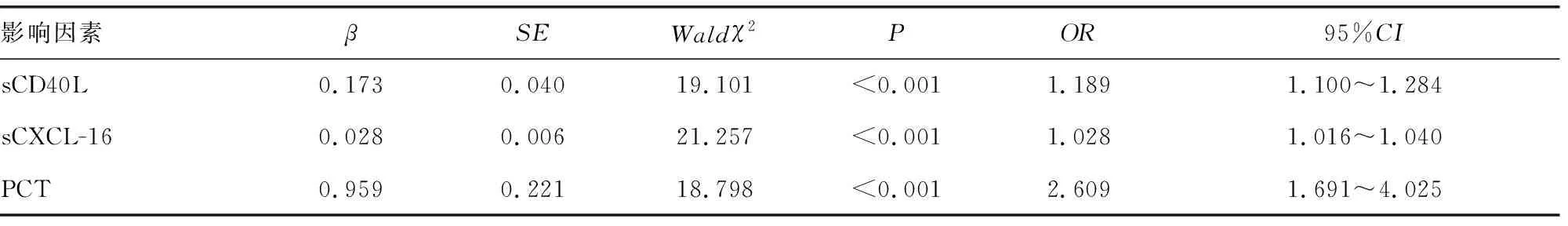
表4 T2DM患者發生慢性牙周炎的影響因素分析
2.5齦溝液sCD40L、sCXCL-16和PCT水平對T2DM患者發生慢性牙周炎的診斷效能 根據T2DM患者是否發生慢性牙周炎進行二元Logistic回歸分析,得到方程:Y=0.17×XsCD40L+0.03×XsCXCL-16+0.96×XPCT-15.34,聯合檢測的靈敏度為87.6%,特異度為92.3%,曲線下面積(AUC)為0.964,聯合檢測的AUC明顯高于sCD40L(Z=5.051,P<0.05)、sCXCL-16(Z=4.652,P<0.05)和PCT(Z=3.846,P<0.05)單項指標檢測,而各單項指標檢測的AUC比較,差異無統計學意義(P>0.05)。見表5、圖1。
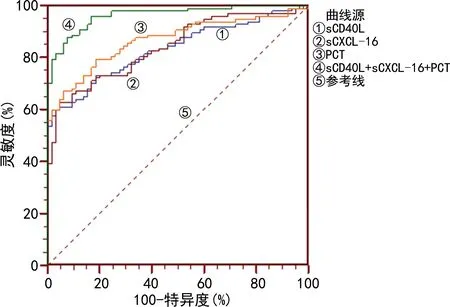
圖1 3項指標預測T2DM患者發生慢性牙周炎的ROC曲線分析
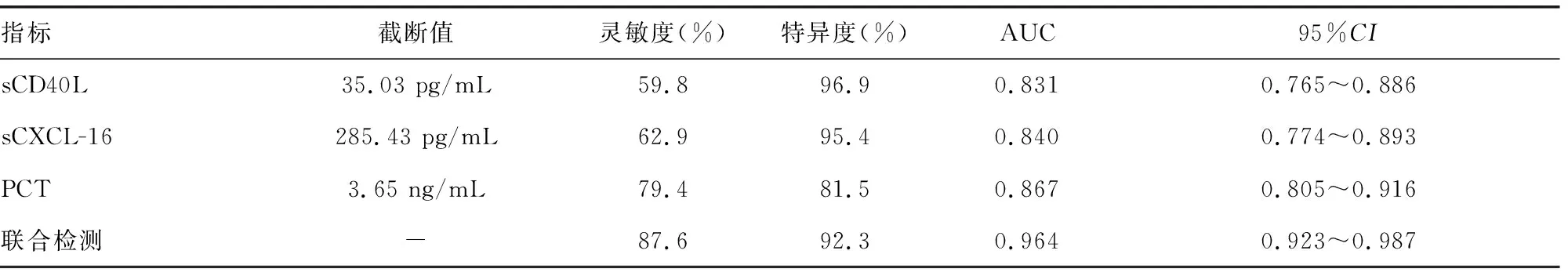
表5 3項指標在T2DM患者發生慢性牙周炎中的診斷效能
2.6T2DM合并慢性牙周炎患者齦溝液sCD40L、sCXCL-16和PCT水平之間的關系 T2DM合并慢性牙周炎患者齦溝液sCD40L水平與sCXCL-16(r=0.632,P<0.05)和PCT(r=0.628,P<0.05)水平呈正相關,而sCXCL-16水平與PCT水平呈正相關(r=0.724,P<0.05)。
3 討 論
糖尿病可以導致患者多種臟器受累,引起各種并發癥,致殘率和致死率僅低于心腦血管疾病和癌癥。慢性牙周炎由多種細菌混合感染導致,造成牙周組織持續性和慢性損傷[8]。慢性牙周炎與糖尿病關系十分密切,糖尿病人群中慢性牙周炎的發病率和嚴重程度明顯高于普通人群,糖尿病患者發生慢性牙周炎的概率高達59.6%,并且糖尿病病程越長,年齡越大,發生慢性牙周炎的風險越大,對患者牙周組織損傷程度越嚴重,病變進展越快,療效越差[9]。慢性牙周炎會促進機體炎癥介質釋放,加重胰島素抵抗和阻礙糖尿病病情的控制。兩種疾病具有雙向的關系,如果糖尿病得到良好控制,發生慢性牙周炎的風險降低,嚴重程度明顯減輕,反之,慢性牙周炎得到有效控制,可以降低胰島素用量和口服降糖藥的用量,改善糖尿病的代謝水平,從而提高治療糖尿病的療效[10]。慢性牙周炎發病率呈逐年升高的趨勢,臨床上慢性牙周炎會導致遠期牙周組織破壞和牙齒脫落的風險增加。慢性牙周炎發病比較隱匿,早期癥狀不明顯,診斷較為困難,口腔內鏡檢查直觀,但難以及時發現微小牙周病變。齦溝液是牙周組織滲入齦溝內的液體,可反映牙周組織的代謝水平,近年來從齦溝內尋找出能夠評價慢性牙周炎的生物學指標成為研究熱點。
本研究發現,T2DM合并慢性牙周炎組的齦溝液sCD40L水平明顯高于單純T2DM組,且隨著糖尿病控制程度加強,其水平明顯降低,而隨著慢性牙周炎嚴重程度升高而升高,說明齦溝液sCD40L水平是判斷慢性牙周炎疾病嚴重程度的重要指標,與文獻[11]報道的結果類似。現已知CD40主要由單核巨噬細胞、少數成纖維細胞和樹突狀細胞等炎癥細胞表達,而CD40L主要由激活的T細胞和自然殺傷(NK)細胞等表達,并產生多種細胞因子,導致白細胞浸潤到血管外,引起周圍組織損傷及功能障礙[12]。CD40L分子主要由細胞內區、跨膜區和胞質外區組成,其胞質外區具有214個氨基酸形成的可溶性蛋白質,即sCD40L[13]。近年來研究發現,CD40、CD40L共同的刺激分子通路在多種免疫性疾病的發病過程中具有重要作用[14]。現已知糖代謝異常能夠增加血小板表面膠原受體糖蛋白Ⅵ的表達,促進血小板的活化,從而引起血小板分泌和sCD40L釋放明顯增加,血糖得到良好控制后,sCD40L釋放可以減少9成以上[15]。本研究發現,齦溝液sCD40L>35.03 pg/mL預測T2DM患者發生慢性牙周炎的靈敏度為59.8%,特異度為96.9%,AUC為0.831,說明齦溝液sCD40L水平對T2DM患者發生慢性牙周炎具有較高的診斷價值。
本研究發現,T2DM合并慢性牙周炎組齦溝液sCXCL-16 水平明顯高于單純T2DM組,并且隨著糖尿病控制程度的加強,齦溝液sCXCL-16水平出現明顯降低,而隨著慢性牙周炎嚴重程度升高,齦溝液sCXCL-16水平出現明顯升高,與文獻[16]報道的結果類似。CXCL-16是一種趨化因子,最早在動脈粥樣硬化損傷部位的巨噬細胞中被發現,是一種膜蛋白,CXCL-16的胞外部分被金屬蛋白酶切斷后,形成sCXCL-16,通過激活表達CXCL-16的T細胞,形成多種生物學效應,同時sCXCL-16是炎癥形成的重要標志物[17]。現已知單純T2DM組、T2DM合并慢性牙周炎組血清sCXCL-16水平明顯高于健康對照組,考慮高血糖可以引起機體sCXCL-16水平升高[18]。本研究顯示齦溝液sCXCL-16>285.43 pg/mL時,其預測T2DM患者發生慢性牙周炎的靈敏度為62.9%,特異度為95.4%,AUC為0.840,說明sCXCL-16對T2DM患者發生慢性牙周炎具有較高的診斷價值,同時也可以看出其靈敏度不高,但特異度較高,故需要聯合其他指標檢測進一步提高靈敏度。
本研究結果顯示,T2DM合并慢性牙周炎組齦溝液PCT水平明顯高于單純T2DM組和健康對照組,并且發現齦溝液PCT水平隨著糖尿病控制程度加強而降低,而隨著慢性牙周炎嚴重程度升高而升高,說明慢性牙周炎患者機體的PCT水平升高,并且與T2DM控制程度和慢性牙周炎嚴重程度關系密切,與文獻[19]報道的結果一致。PCT是炎癥性疾病的早期診斷指標,現有研究顯示革蘭陰性菌感染患者血清PCT水平明顯高于革蘭陽性菌感染患者,而齦下菌斑主要為革蘭陰性菌感染引起,所以血清PCT出現相應變化[20-21]。PCT在健康人體中水平較低,而人體發生感染后內毒素對PCT的分解具有明顯抑制作用,大量的PCT釋放,導致血清或者體液中PCT水平明顯升高[22]。齦溝液PCT>3.65 ng/mL時,其預測T2DM患者發生慢性牙周炎的靈敏度為79.4%,特異度為81.5%,AUC為0.867。本研究還顯示,聯合檢測齦溝液sCD40L、sCXCL-16和PCT水平能夠明顯提高預測T2DM患者發生慢性牙周炎的效能,說明各項指標之間具有某種互補性。相關分析發現,sCD40L、sCXCL-16和PCT水平之間具有正相關關系,且3項指標均與炎癥有關,是否存在其他內在聯系需要進一步研究。
綜上所述,齦溝液sCD40L、sCXCL-16和PCT水平與疾病嚴重程度有關,在預測T2DM患者發生慢性牙周炎方面具有較高的價值,且3項指標聯合檢測有助于提高診斷效能。

