胎兒游離DNA高通量測序在產前診斷中的應用價值
韓詠梅
淄博市婦幼保健院,山東淄博 255000
出生缺陷是指嬰兒出生前發生的身體結構、功能或代謝異常,可由染色體畸變、基因突變等遺傳因素或環境因素引起,也可由這兩種因素相互作用或其他不明原因所致。調查發現,我國是出生缺陷高發性國家,總發病率為5.6%,年均新增90萬例,而染色體異常占比0.5%~0.8%,也是引起出生缺陷的高危因素。目前,超聲檢查、早中孕期血清學篩查是產前篩查的首選方式,但后者呈現檢出率低(70.00%)、假陽性率高(5.00%)等缺陷,極易面臨漏診、誤診,增加不必要的介入產前診斷等行為。介入性產前診斷會增加自身負擔,面臨胎兒丟失(羊膜腔穿刺占比0.11%、臍靜脈穿刺占比0.35%)、宮內感染和胎膜早破等狀況,造成產婦及家庭等層面負擔。探尋更為準確、安全的產前篩查方式,盡早評估胎兒染色體是否異常,是增強產前診斷效率、質量的關鍵[1]。選取2020 年1 月—2021 年6 月淄博市婦幼保健院施行無創DNA 檢測孕婦共21 705 例為研究對象,明確胎兒游離DNA 高通量測序的價值。現報道如下。
1 資料與方法
1.1 一般資料
選取本院施行無創DNA 檢測孕婦共21 705 例為研究對象,平均年齡(31.62±5.03)歲、平均孕周(18.73±3.15)周。
1.2 方法
①采血。抽取10 mL 外周血置入Cell-Free DNA BCT 采血管(血漿游離DNA 采血管)內,上下顛倒8~10 次,保證其均勻混合,再張貼條碼做好標記;置于4~8℃環境下保存,48 h 內送往遺傳專科實驗室[2-3]。
②提取胎兒游離DNA。4℃環境下,將血樣經16 00 g離心處理,10 min后取上層清液再次16 000 g離心處理10 min,以此清除白細胞及碎片,獲取上層血漿。依據磁珠法,提取游離DNA,再聯合定量分析儀的運用鑒別其濃度[4-5]。
③建立DNA 測序庫。借助可逆末端終止測序法,建立相應的DNA 測序庫,以cffDNA 為準對其末端予以補平,再和測序通用引物連接;隨后構建文庫施行產物純化處理,聯合Stepone plus QPCR 儀予以定量測定[6-7]。
④數據測序和分析。借運用高通量基因測序儀,依據各流程標準施行測定,再將各數據傳遞至生物信息軟件,通過和基因組序列間的比較,獲取Z值(表明各染色體占比評分情況)。若Z值在-3.0~3.0為正常,>3.0 表明為染色體三體,<-3.0 表明為染色體單體高危[8-9]。
⑤介入性產前檢查、染色體核型。若胎兒cffDNA 檢測為高風險,應在其知情同意下施行介入性產前檢查。是以B 超引導為前提,妊娠18~23+6周時采取羊膜腔穿刺,≥24 周時采用經皮臍血穿刺,隨后施行細胞培養、染色等處理,獲取其核型[10]。
1.3 觀察指標
分析檢測結果、檢測篩查效率及妊娠結局。
靈敏度=真陽性/(真陽性+假陰性)×100.00%;特異度=真陰性/(真陰性+假陽性)×100.00%;假陽性率=假陽性/(假陽性+真陽性)×100.00%;陽性預測值=真陽性(真陽性+假陽性)×100.00%;陰性預測值=真陰性/(真陰性+假陰性)×100.00%[11]。
1.4 統計方法
采用SPSS 24.0 統計學軟件處理數據,符合正態分布的計量資料用(±s)表示;計數資料用[n(%)]表示。
2 結果
2.1 檢測結果
21 705 例無創DNA 篩查中,檢出異常者279例,占比1.29%。包括61 例為T21 三體高風險、18 例為T18 三體高風險、23 例為T13 三體高風險、126 例性染色體非整數倍異常、49 例為其他常染色體異常、2例為多條染色體異常。見表1。
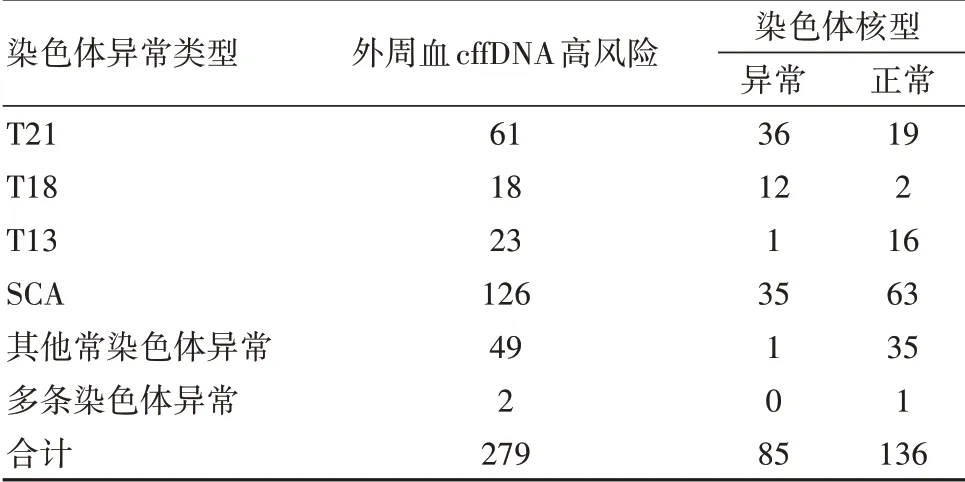
表1 外周血cffDNA檢測結果及染色體核型
針對T21、T18、T13 三體高風險孕婦,取羊水穿刺法,施行染色體核型分析、FISH 聯合檢測;性染色體非整數倍異常、其他常染色體異常孕婦,取羊水穿刺法,施行染色體核型分析、基因芯片聯合檢測。
①T21 三體高風險者,羊水穿刺共55 例,包括:47,Xn,+21 核型34 例,46,Xn,r(21)(p13;q22.3)[88]/45,Xn,-21[12]核 型1 例,47,Xn,der(21)t(2;21)(p22.2;q21.3)+21 核型1 例,46,Xn 核型19 例。未羊水穿刺共6 例,包括1 例腦積水引產、1 例宮內胎兒死亡引產,但均未采取后續研究。
②T18 三體高風險者,羊水穿刺共14 例,包括:47,Xn,+18 核型12 例,46,Xn 核型2 例。未羊水穿刺共4 例,包括1 例胎兒心臟異常引產,但未采取后續研究。
③T13 三體高風險者,羊水穿刺共17 例,包括:47,Xn,+13 核型1 例,核型正常16 例。余下6 例未采取產前診斷,但1 例應多發畸形引產、1 例因唇腭裂引產。
④性染色體非整數倍異常(SCA)者,羊水穿刺共98例,包括:47,XYY核型8例,47,XXY核型15例,47,XXX 核型4 例,45,X 核型1 例,45,X/46,XX 嵌合核型3例,45,X/46,XY嵌合核型1例,45,X/47,XXX嵌合核型1 例,47,XXY/46,XY 嵌合核型1 例,46,X,?del(X)(p11.3p22.1)核型1 例。核型正常63 例,但基因芯片檢查中,檢出2 例致病性拷貝數變異,4 例臨床意義不明拷貝數變異。未采取產前診斷28 例,但1 例因唇腭裂引產、1例因胎膜早破引產。
⑤其他常染色體異常者,羊水穿刺共36 例,包括:46,XX,del(18)(p10)[52]/46,Xn,i(18)(q10)[8]核型1例,核型正常35 例,但基因芯片檢查中,檢出5 例致病性、可疑致病性拷貝數變異,7 例臨床意義不明拷貝數變異,8號染色體單親二倍體1例。未羊水穿刺共13 例,包括1 例宮內死亡引產、1 例心臟異常引產。
⑥多條染色體異常者中,羊水穿刺共1 次,核型、基因芯片檢查均未存在異常;1 例孕婦確診為淋巴漿細胞淋巴瘤后引產,但未采取后續研究。
2.2 檢測篩查效率
①T21 三體高風險,靈敏度為100.00%(36/36)、特異度為99.91(21 650/21 669)、假陽性率為0.09%(19/21 669)、陽性預測值為59.01%(36/61)、陰性預測值為100.00%(21 650/21 650)。②T18 三體高風險,靈敏度為100.00%(12/12)、特異度為99.99%(21 691/21 693)、假陽性率為0.01%(2/21 693)、陽性預測值為66.67%(12/18)、陰性預測值為100.00%(21 691/21 691)。③T13三體高風險,靈敏度為100.00%(1/1)、特異度為99.93%(21 688/21 704)、假陽性率為0.07%(16/21 704)、陽性預測值為4.35%(1/23)、陰性預測值為100.00%(21 688/21 688)。④SCA,靈敏度為100.00%(35/35)、特異度為99.71%(21 607/21 670)、假陽性率為0.29%(63/21 670)、陽性預測值為27.78%(35/126)、陰性預測值為100.00%(21 607/21 607)。⑤其他常染色體異常,靈敏度為100.00%(1/1)、特異度為99.84%(21 669/21 704)、假陽性率為0.16%(35/21 704)、陽性預測值為2.04%(1/49)、陰性預測值為100.00%(21 669/21 669)。⑥多條染色體異常,特異度為100.00%(21 704/21 705)、假陽性率為0.00%(0/2)、陽性預測值為0.00%(0/2)、陰性預測值為100.00%(21 704/21 704)。
2.3 妊娠結局
①外周血cffDNA 檢測異常者中,共隨訪276例,失訪3 例,隨訪率為98.92%。染色體異常者共83例,77 例已引產,余下6 例出生后表型未異常;核型正常者共144 例,因基因芯片異常引產9 例,電話隨訪135 例出生后無異常,58 例未施行介入性產前診斷,但6 例因彩超異常引產,2 例因胎死宮內引產,1 例因胎膜早破引產,1 例因孕婦患淋巴漿細胞淋巴瘤引產,余下45 例出生未見表型異常,失訪3 例。
②檢測結果未異常者21 426 例,電話隨訪妊娠結局共20 296 例,隨訪率為94.73%,其中1 425 例仍未分娩。包括流產21 例(0.11%)、胎兒發育停止28例(0.15%)、先天畸形47 例(0.25%)、出生后夭折18例(0.10%)。
3 討論
染色體異常作為胎兒出生缺陷的首要原因,由此產生的病癥均可稱為染色體病,常表現為多發畸形、生長發育遲緩及性發育障礙、重癥智力低下等,但目前仍沒有最佳治療方案,所以該類患兒出生往往會增加家庭、社會等層面負擔[12]。在此期間,產前篩查和診斷等工作的施行,可盡早發現疾病,通過針對性干預,降低染色體病患兒出生。例如:孕婦外周血cffDNA 檢測技術,以自身安全可靠、準確性高等特點成為產前篩查的首選,更是為遺傳咨詢提供助力,保證人口素質健康[13-14]。
諸多研究證實,腫瘤患者血漿內富含腫瘤細胞DNA,由此受到啟發。首次PCR 技術下測定孕婦外周血Y 染色體DNA 片段,從中獲取cffDNA,為產前篩查邁向新臺階。調查發現,妊娠4 周時母體血漿可檢出cffDNA,妊娠8周以上時濃度呈穩定狀態,并隨孕周的延長而增加,妊娠12 周后93.5%胎兒游離DNA 含量達4%,可滿足高通量測序的檢測要求;分娩后胎兒游離DNA 快速下降,產后72 h 消失,即以孕婦外周血漿cffDNA 為前提的產前篩查,不會受到既往妊娠的影響,還可為疾病篩查提供可靠依據[15-16]。
目前,產前篩查是以T21、T18 及T13 常見染色體非整倍體異常為目標染色體,且和血清學檢查相比呈現檢出率高、假陽性率低等優勢,是目前產前篩查的輔助項目。該研究可知,T21/T18/T13 復合靈敏度為100.00%,特異度分別為99.91%、99.99%、99.96%。和Zhou Q 等[17]學者研究結果相似,其研究結果T21、T18、T13 靈敏度均為100.00%,特異度分別為99.94%、99.90%、99.96%。
WHO 數據調查顯示,人類染色體異常中SCA 占據50%以上,且每400個表型正常群體中就會存在1例某種形式SCA,如47,XYY、47,XXX 及相關嵌合體,雖不表現為表型異常,但絕大部分胎兒會存在性功能發育障礙,少部分會表現為智力發育遲緩和性格改變。即使在胎兒正常出生后,經家屬自述為表型正常,但也不能忽略有染色體異常傾向。另外,外周血cfffDNA 產前篩查存在個別假陽性、假陰性事件,可能和限制性胎盤嵌合體、母體超重、母體染色體異常、母體患有惡性腫瘤等因素存在相關性[18]。該研究中有1 例高通量測序示胎兒多條染色體異常,孕婦確診為惡性腫瘤(淋巴漿細胞淋巴瘤),考慮為孕婦游離凋亡細胞的腫瘤DNA 釋放到血液循環中,被誤認為是胎兒的非整倍體。
綜上所述,孕婦外周血cffDNA 檢測是產前輔助篩查技術,呈現靈敏度和特異度高、假陽性率低等優勢,可彌補血清學篩查、B 超檢查等缺陷,其篩查結果更為精確,可避免漏診事件,還可減少不必要的介入性產前診斷,減輕胎兒死亡帶來的心理壓力,強化出生缺陷二級預防工作。

