獲得性免疫缺陷綜合征合并慢性阻塞性肺疾病危險因素分析
唐莉歆, 周恩竹, 鐘城垚, 萬 秋
隨著抗反轉錄病毒治療(ART)的廣泛應用,獲得性免疫缺陷綜合征(AIDS)已從一種致死性疾病轉變為需要終身治療的慢性傳染病,目前AIDS患者的預期壽命已接近一般人群[1],中國正面臨著一個龐大的老年AIDS群體[2]。AIDS的疾病譜已由機會性感染逐漸轉變為非AIDS相關性疾病,其中慢性阻塞性肺疾病(COPD)是AIDS人群中常見的肺部共病,來自北美和歐洲20年的研究報告指出AIDS患者中COPD患病率在3.4%~40%以上[3]。我國COPD發病率較高,40歲以上人群COPD的平均患病率為13.7%[4]。對AIDS患者相關肺疾病的發病機制研究,認為免疫、免疫相關炎性反應、感染等病理機制導致肺功能病變程度更重,ART與COPD發病也存在關聯[5],但很多危險因素尚不明確,早期和快速的肺功能下降不能僅靠吸煙和其他傳統危險因素來解釋,且AIDS合并COPD患者的發病年齡較輕,預后差[6-9]。為進一步了解二者的相關性,就AIDS合并COPD患者的臨床特點及危險因素進行分析。
1 材料與方法
1.1 病例來源
回顧性分析2020年1月—2021年8月于重慶市公共衛生醫療救治中心收治住院,確診為AIDS的208例患者。AIDS診斷符合中華醫學會感染病學分會制定的《中國艾滋病診療指南(2018年版)》[10]。根據肺功能檢查結果,結合COPD的診斷標準及嚴重程度,參照2021年版GOLD指南[11]進行分級,并分為AIDS合并COPD組(60例)和AIDS組(148例)。
1.2 資料收集
收集患者臨床資料:①性別、年齡、體重、吸煙史、患有慢性基礎疾病(高血壓、冠心病、糖尿病)、AIDS病程時間;②啟動ART前和ART 4周后人類免疫缺陷病毒(HIV)RNA定量、巨細胞病毒感染、CD4+細胞計數、CD8+細胞計數、細胞因子檢測等檢驗結果;③影像學檢查、心臟彩超、肺功能檢查。
1.3 統計學分析
采用SPSS 23.0統計軟件進行數據分析,正態分布的計量資料以表示,采用t檢驗;非正態分布計量資料以中位數(M)四分位數(P25,P75)描述,采用秩和檢驗;計數資料采用例(百分數)表示,采用χ2檢驗。以P<0.05為差異具有統計學意義。采用logistic分析AIDS合并COPD的危險因素,以P<0.05為差異具有統計學意義。
2 結果
2.1 兩組資料比較
AIDS組與AIDS合并COPD組患者在性別構成、體重、合并高血壓、冠心病、糖尿病、AIDS病程時間,差異均無統計學意義(P均>0.05)。在實驗室檢查結果中,CD8+細胞計數、血清IL-2、IL-6、IL-17A、IL-10、腫瘤壞死因子α及干擾素γ水平,影像學示肺動脈壓、右心房、右心室等方面,差異均無統計學意義(P均>0.05)。與AIDS組比較,合并COPD組患者更年輕、CD4+細胞計數更低,有吸煙史、巨細胞病毒感染、影像學提示支氣管擴張、肺氣腫的比例更高,差異具有統計學意義(P均<0.05),同時血清IL-4水平、ART前后血漿HIV RNA載量均高于AIDS組,差異具有統計學意義(P均<0.05)。見表1。
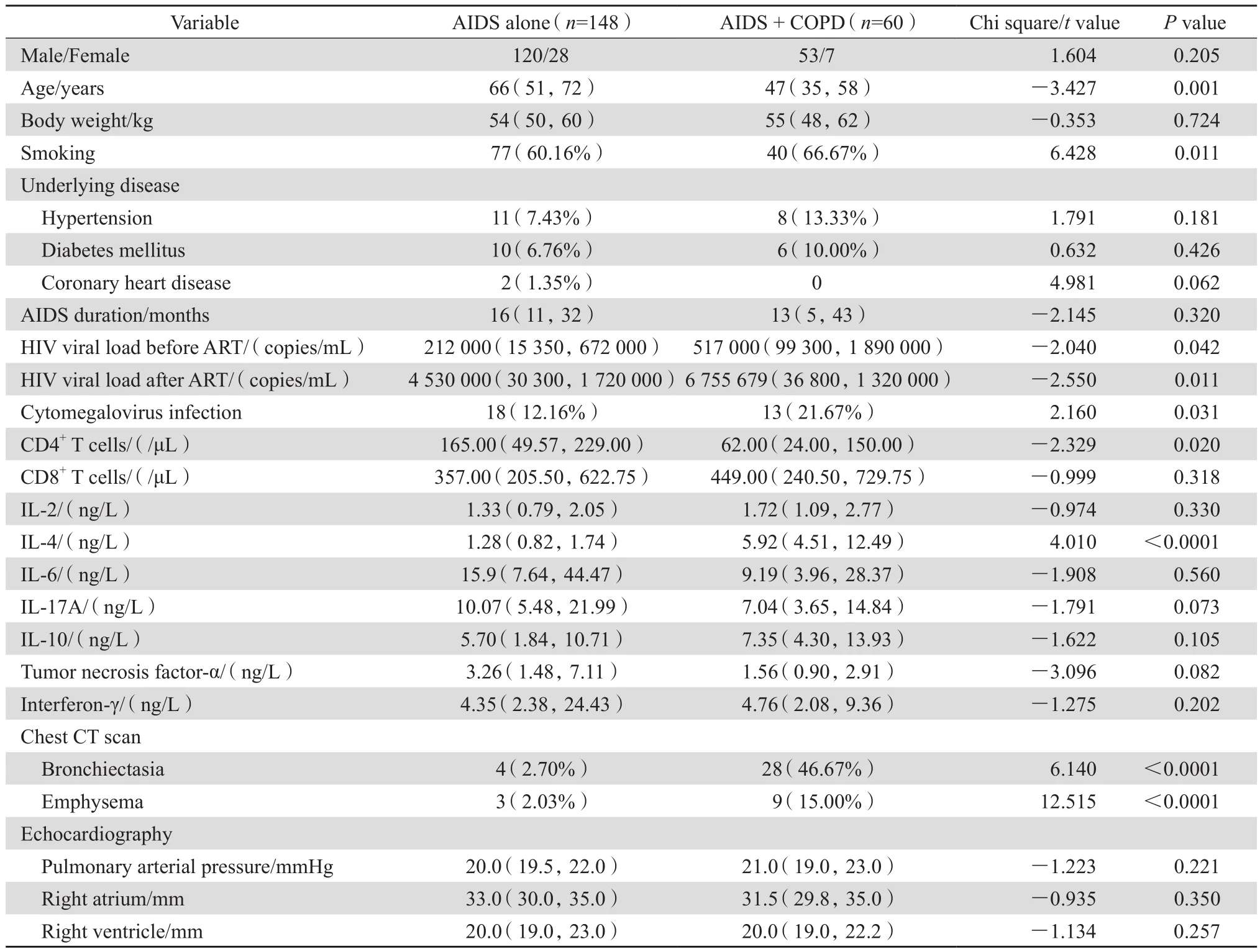
表1 患者臨床資料分組比較Table 1 Clinical data of AIDS patients compared in terms of chronic obstructive pulmonary disease
2.2 AIDS合并COPD病程時間比較
臨床資料比較發現AIDS病程時間在AIDS組與AIDS合并COPD組差異無統計學意義。進一步將AIDS合并COPD組患者(60例)根據患病先后,分為AIDS首發疾病組(49例)、COPD首發疾病組(11例),分別記錄患者AIDS病程時間、COPD病程時間并進行統計分析顯示, COPD中位病程時間在AIDS為首發疾病組[9(2, 13)個月]與COPD為首發疾病組[46(10,124)個月]差異有統計學意義,且以AIDS為首發疾病組COPD病程時間明顯縮短(P<0.05),AIDS中位病程時間在以AIDS為首發疾病組[14(4,48)個月]與COPD為首發疾病組[8(5,11)個月]差異無統計學意義(P>0.05)。將兩病合并患者中,患COPD與患AIDS病程相差時間再次進行分析發現,兩組病程相差時間差異有統計學意義(P<0.05),見表2。
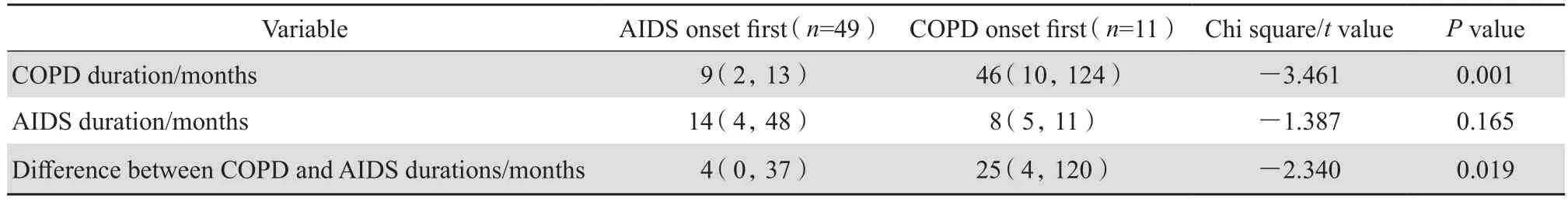
表2 AIDS合并COPD組病程時間比較Table 2 Duration of AIDS and COPD compared between patients in terms of disease onset [M( P25, P75)]
2.3 AIDS合并COPD危險因素的多變量logistic回歸分析
AIDS組和AIDS合并COPD組臨床資料單因素分析顯示,年齡、吸煙史、ART前后血漿HIV RNA載量、血清IL-4水平、巨細胞病毒感染、影像學示支氣管擴張、肺氣腫、CD4+細胞計數在兩組間差異有統計學意義。在多因素分析中,同時納入ART前后血漿HIV RNA載量,因兩者相關性太強未能顯示出統計學意義。將其余有統計學意義的單因素作為自變量,進行logistic分析顯示,CD4+細胞計數、血清IL-4水平、支氣管擴張為AIDS合并COPD的獨立危險因素,見表3。
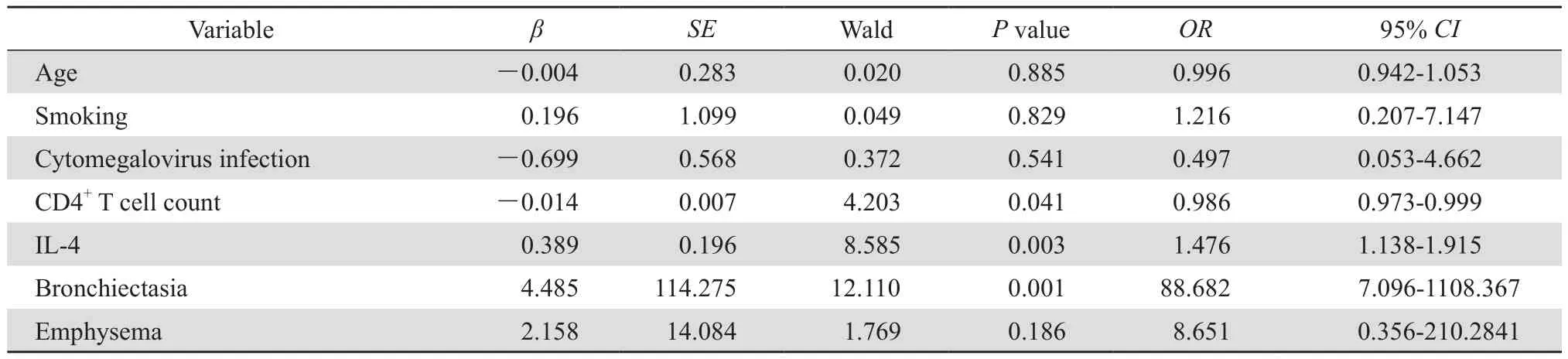
表3 AIDS合并COPD危險因素的多因素logistic回歸分析Table 3 Multivariate logistic regression analysis of risk factors for COPD in AIDS patients
2.4 AIDS合并COPD氣流受限與ART前后血漿HIV RNA病毒載量的相關性
根據ART前、ART后4周血漿HIV RNA載量分為病毒抑制失敗組(ART后HIV RNA載量下降≤1 log10拷貝/mL)、病毒抑制成功組(ART后HIV RNA載量下降>1 log10拷貝/mL),將資料分別按照COPD氣流受限程度(GOLD分級)與病毒載量高低進行統計分析。結果發現不同嚴重程度氣流受限在ART前后病毒載量上存在差異,中度氣流受限(GOLD 2級)與重度氣流受限(GOLD 3級)組相比,在病毒抑制成功組中度氣流受限所占比例更高(20例,52.63%),在病毒抑制失敗組重度氣流受限所占比例更高(15例,75.00%)(P<0.05)。與輕中度氣流受限(GOLD 1~2級)相比,病毒抑制失敗組(GOLD 3~4級)氣流受限更重(16例,76.19%)(χ2=5.015,P=0.025),見表4。
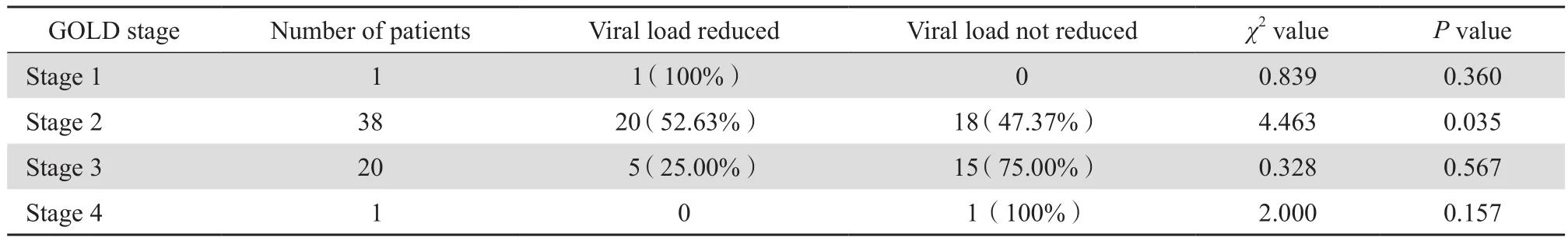
表4 HIV病毒載量與慢阻肺氣流受限程度(GOLD分級)的相關性Table 4 Correlation between HIV viral load and pulmonary airflow limitation (GOLD stage)
3 討論
AIDS合并COPD發生率不同地區差異較大,北美和歐洲AIDS患者中COPD患病率從3.4%到40%以上[3],國內目前缺乏相關流行病學資料。本研究結果顯示,與AIDS組相比,合并COPD的AIDS住院患者的年齡較AIDS組更年輕、CD4+細胞計數更低,有吸煙史、合并巨細胞病毒感染,影像學提示支氣管擴張、肺氣腫的比例更高,差異均具有統計學意義,同時血清IL-4水平、ART前HIV RNA載量及ART后4周HIV RNA載量均高于AIDS組,差異均具有統計學意義,與國外報道一致[5,12-13]。兩組患者在性別、體重、有無基礎疾病(高血壓、糖尿病、冠心病)、AIDS病程時間、心臟彩超檢測值(肺動脈高壓、右心房、右心室)等方面,差異均無統計學意義。將AIDS合并COPD患者的病程時間進行比較,發現患AIDS病程時間在AIDS首發疾病組與COPD首發疾病組差異無統計學差異,COPD病程時間在兩組間差異具有統計學意義,進一步將患COPD與患AIDS病程相差時間再次進行比較發現兩組病程相差時間差異有統計學意義(P<0.05)。時間數據顯示,患COPD病程時間在AIDS首發疾病組明顯短于COPD首發疾病組,其兩病病程相差時間也得出同樣結果,說明AIDS本身對肺結構及功能的破壞加速了COPD發病,本研究顯示,以AIDS為首發疾病明顯縮短了患COPD病程時間,縮短了患COPD與患AIDS病程相差時間。國外多項研究也表明HIV感染者合并COPD的發病年齡較輕[6-9],這可能與此類人群肺功能早期和快速下降等有關。AIDS人群發生COPD,系統炎癥導致氣道重塑可能是危險因素之一,低度系統炎癥導致氣道炎癥和組織結構重塑,這是COPD發病的關鍵組成部分[5],氣道損傷導致氣體交換異常也可能是該類患者危險因素之一,發生在肺泡-毛細血管連接處的損傷,如微生物易位、巨細胞病毒感染或急性肺炎,可以導致AIDS患者氣體交換不成比例的缺陷,也增加了AIDS并發COPD的風險[13-14],AIDS患者中微生物易位也可能與巨細胞病毒的亞臨床感染有關[15]。另HIV載量在血漿中往往與炎性細胞因子水平有關,AIDS和COPD相關的慢性炎癥有共同的途徑,包括炎癥小體激活增加、基質金屬蛋白酶 (MMP)的產生、組織纖維化、氧化應激的易感性以及肺免疫細胞的持續激活或功能障礙,促進局部和全身炎癥[5,16]。本研究發現,對于AIDS合并COPD的危險因素,不同研究結果之間有所差異,與國外報道不同[17-18],本研究納入了幾種常見的AIDS合并COPD的共患病,在高血壓、糖尿病、冠心病、肺動脈高壓等方面,兩組差異并無統計學意義,在右心房、右心室檢測值上也未顯示出統計學意義。文獻報道患有COPD的AIDS人群通常患有肺動脈高壓,而不斷惡化的肺動脈壓力往往加重氣流阻塞或擴散損害[19-20]。高冠狀動脈鈣化評分、冠狀動脈鈣化概率、冠心病與較高死亡率之間也存在相關性[19]。這可能與地域差異相關,北美、歐洲等冠心病、高血壓、糖尿病的發病率較高,出現心肺并發癥的概率較大;本研究納入AIDS合并COPD樣本量有限,肺動脈高壓及右心檢測值異常病例數較少,不能得出以上結論。
對AIDS組和AIDS合并COPD組臨床資料進行單因素分析顯示ART前后血漿HIV RNA載量均有統計學意義,在多因素logistic回歸分析中,同時納入ART前后血漿HIV RNA載量,結果顯示兩者相關性太強,未能在多因素logistic回歸中出現統計學差異,可在今后的研究中,擴大樣本量,解決該矛盾。在校正年齡、吸煙史、ART前后血漿HIV RNA載量、巨細胞病毒感染、影像學提示肺氣腫混雜因素后,多因素logistic回歸分析結果顯示,CD4+細胞計數降低、血清IL-4水平升高、影像學提示支氣管擴張為AIDS合并COPD的獨立危險因素。本研究還發現,COPD嚴重程度與AIDS治療效果存在一定相關性。根據治療效果,即ART前、ART后4周血漿的HIV RNA載量[10],將所有患者分為病毒抑制失敗組、病毒抑制成功組,按照COPD氣流受限程度(GOLD 1~4級)與病毒載量高低進行統計分析。結果發現不同嚴重程度氣流受限在ART前后病毒載量上存在差異,中度氣流受限(GOLD 2級)與重度氣流受限(GOLD 3級)組相比,在病毒抑制成功組中度氣流受限所占比例更高,在病毒抑制失敗組重度氣流受限所占比例更高(P<0.05);與輕中度氣流受限(GOLD 1~2級)相比,病毒抑制失敗組氣流受限更重(P<0.05)。這或許驗證了HIV病毒載量在血漿中持續異常,參與了炎性細胞因子活動,導致肺免疫細胞的持續激活或功能障礙,促進了氣道炎癥和氣道組織結構重塑,從而使COPD的氣流受限加重。
總之,本研究結果顯示,AIDS合并COPD患者的生活質量更差,AIDS對肺結構及功能的破壞加速了COPD發病,縮短了患COPD病程時間,造成早期快速的肺功能損害,增加死亡風險;CD4+細胞計數、血清IL-4水平、支氣管擴張為AIDS合并COPD的獨立危險因素;ART效果與COPD嚴重程度存在一定的相關性。本次研究樣本量有限,未能深入分析探討危險因素及其余相關因素,仍需進一步進行大樣本前瞻性研究。

