氟哌噻頓美利曲辛防治胃腸道腫瘤化療相關惡心嘔吐的臨床分析
吳爍,金鳳嵐,肖健存
北京京煤集團總醫院消化腫瘤科,北京 102300
化療是治療胃腸道惡性腫瘤的主要手段之一。惡心、嘔吐(chemotherapy-induced nausea and vomiting,CINV)是化療最常見的不良反應。胃腸道惡性腫瘤患者本身常有惡心嘔吐癥狀,同時化療加重了胃腸道反應,這增加了癌癥患者的痛苦和住院時間,導致患者治療積極性下降,甚至影響患者生存。5-HT3(5-hydroxytryptamine3,5-HT3)受體拮抗劑是目前應用最廣的藥物,也是化療止吐的一線用藥,但其對延遲性嘔吐作用效果較差[1]。目前國內還推薦奧氮平、NK1受體拮抗劑、地塞米松等用于預防和治療CINV[2]。但上述藥物價格昂貴,難以獲得,或不良反應較大。已有報道抗精神類藥物有止吐效果[3],氟哌噻頓美利曲辛與奧氮平同為精神類藥物,可減少5-HT3等神經遞質形成。本研究選取2019年1月—2021年10月來北京京煤集團總醫院就診的60例胃腸道腫瘤患者,分析應用氟哌噻頓美利曲辛聯合5-HT3受體拮抗劑預防CINV的結果。現報道如下。
1 資料與方法
1.1 一般資料
選取來本院就診的胃腸道惡性腫瘤患者60例,采用隨機對照方法分為兩組。患者均由病理學檢查確診,均接受以奧沙利鉑為基礎的聯合化療方案。本研究已經本院醫學倫理委員會批準通過。
1.2 納入與排除標準
納入標準:①年齡≥18歲者;②Karnofsky評分(KPS)>70分者;③血常規及肝腎功能符合化療標準者;④所有患者均知情同意。排除標準:①意識障礙患者;②已知三環類藥物過敏史者;③有尿潴留及青光眼病史者;④有癲癇病史者;⑤有嚴重心臟病史者;⑥存在消化道梗阻、未控制的腦轉移及其他可以導致惡心嘔吐的原發疾病者;⑦有精神病史者;⑧哺乳期和懷孕期婦女。
1.3 方法
研究組用藥:自化療第1天起給予注射用鹽酸托烷司瓊(國藥準字H20060288,規格:2 mg)2 mg qd,至化療束,同時口服氟哌噻頓美利曲辛(進口藥品注冊證號H20171104;規格:0.5 mg:10 mg×20片)10 mg bid,口服至化療第10天。對照組用藥:自化療第1天起給予注射用鹽酸托烷司瓊2 mg qd,至化療結束。
1.4 觀察指標
①記錄所有患者化療第1~5天每日惡心及嘔吐情況;②記錄所有患者第1~10天食欲下降情況(0~10數字評分法);③治療前完成體格檢查[功能狀態評估量表(Karnofsky Performance Scale,KPS)評分、體質量]、食欲情況記錄,下一周期開始前復查并記錄。
1.5 評定標準
1.5.1 止吐療效評價標準分級標準按照CTC AE-4.0版評分擬定,將CINV分為0~3度。惡心分度:0度:無惡心;1度:有惡心但無食欲改變;2度:經口攝食減少,無顯著體質量減輕或營養不良;3度:經口攝入熱量或液體不足,需要管飼飲食,全胃腸外營養或住院治療。惡心有效率:惡心分級為0或1度例數/總例數×100.00%。嘔吐分度:0度:0次/d;1度:1~2次/d;2度:3~5次/d;3度:>5次/d。嘔吐有效率=嘔吐分級0或1度例數/總例數×100.00%。其中,末次化療后24 h內發生的惡心嘔吐為急性惡心嘔吐;之后發生的惡心嘔吐為遲發性惡心嘔吐。
1.5.2 食欲下降療效評價記錄化療前和化療后下一周期開始前情況作對比,有效率=食欲下降評分0~6分例數/總例數×100.00%。評分標準:0分:無食欲下降;1~3分:食欲輕度下降;4~6分:食欲中度下降;7~10分:食欲重度下降。
1.5.3 KPS評分變化按化療前和化療后下一周期開始前記錄并做對比,有效率=KPS評分升高例數/總例數×100.00%。評分標準:升高>10分為增加;降低>10分為下降;降低≤10分為無變化。
1.5.4 體質量變化情況按化療前和化療后下一周期開始前記錄并對比。有效率=體質量增加例數/總例數×100.00%。評分標準:增加為體質量增加>1 kg,減少為體質量減少>1 kg,體質量減少≤1 kg為無變化。
1.6 統計方法
采用SPSS 22.0統計學軟件進行數據處理,計數資料以頻數和百分比(%)表示,組間差異比較采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者基本情況比較
兩組患者性別、年齡、病種、分期、化療方案比較,差異無統計學意義(P>0.05)。見表1。
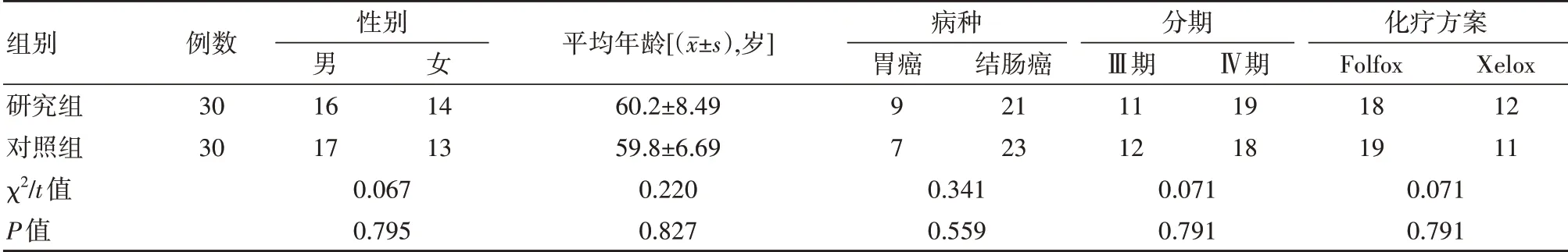
表1 兩組患者基本情況比較
2.2 兩組患者急性CINV情況比較
研究組預防急性期惡心、嘔吐的療效和對照組對比,差異無統計學意義(P>0.05)。見表2。
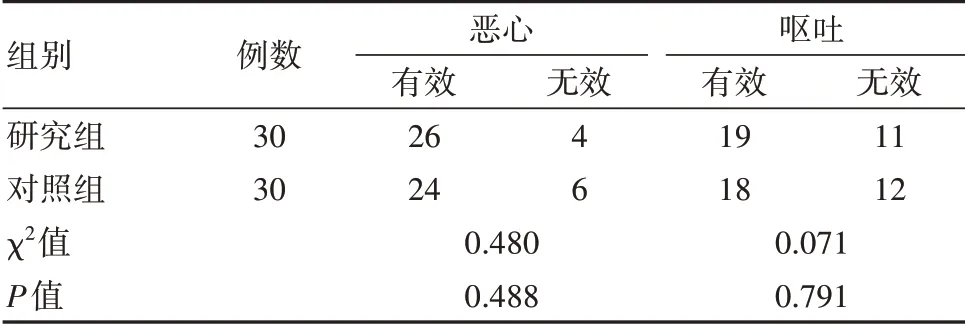
表2 兩組患者急性惡心嘔吐比較
2.3 兩組患者遲發性CINV情況比較
研究組預防延遲期惡心、嘔吐的療效優于對照組,差異有統計學意義(P<0.05)。見表3。
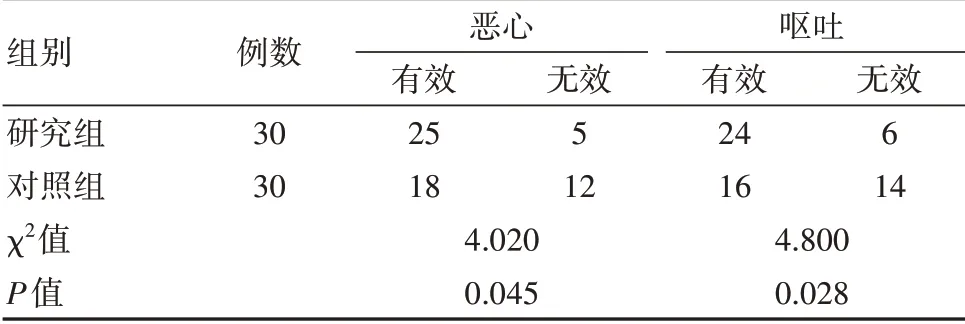
表3 兩組患者遲發性惡心嘔吐比較
2.4 兩組患者食欲、體質量比較
研究組食欲改善優于對照組,差異有統計學意義(P<0.05)。研究組化療前后體質量增加及KPS評分增加和對照組對比,差異無統計學意義(P>0.05)。見表4。
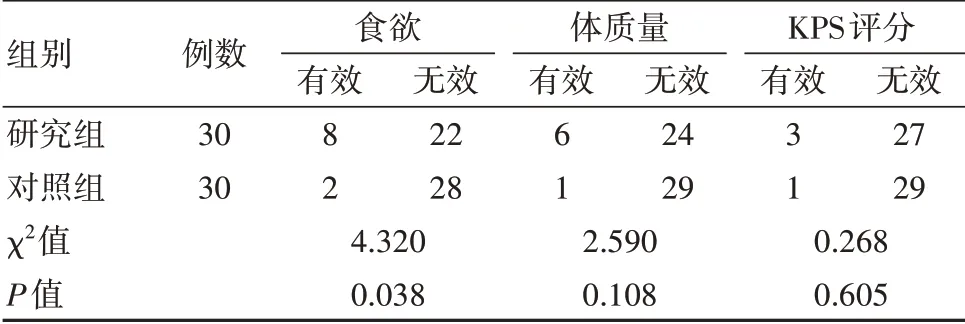
表4 兩組患者食欲、體質量、KPS評分改善情況比較
2.5 兩組患者不良反應比較
研究組主要不良反應有口干2例、頭暈1例,失眠2例,均為輕度,可耐受,對照組主要不良反應有頭暈1例,便秘3例,乏力1例,兩組不良反應發生率均 為16.7%,差 異 無 統 計 學 意 義(χ2=0.000,P=1.000)。
3 討論
胃腸道(gastrointestinal,GI)惡性腫瘤是最常見惡性腫瘤之一,發現時大多數患者處于局部晚期或晚期,大多需要輔助化療。化療對胃腸道惡性腫瘤只是部分有效,有明顯不良反應[4]。
化療相關性惡心嘔吐(CINV)是化療最常見的不良反應之一[5],嚴重的消化道反應影響了患者的生活質量和治療依從性[6],因此如何最大程度減輕化療相關消化道反應是所有腫瘤醫生需要攻克的課題。目前認為CINV是化療藥物刺激胃腸道嗜絡細胞釋放神經遞質,神經遞質與相應受體結合產生神經沖動,經迷走神經和交感神經傳入大腦皮質化學感受器觸發區,刺激唾液分泌增加,促進咽喉、胃腸道及腹部肌肉收縮,進而導致嘔吐[6]。化療藥物及其代謝產物也可直接刺激延髓嘔吐中樞,另外患者感覺、精神因子也可直接刺激大腦皮質通路導致嘔吐[7]。引起CINV的主要神經遞質是5-HT3[8],其他的神經遞質有多巴胺、P物質、組胺等[9]。
本研究中60例患者均接受含奧沙利鉑為基礎的聯合化療方案,奧沙利鉑是中度致吐化療藥物[10]。指南推薦中度致吐化療藥物應用5-HT受體拮抗劑+地塞米松±奧氮平,或5-HT受體拮抗劑+地塞米松±NK-1受體拮抗劑預防止吐[11]。在中國奧氮平必須由精神科醫生開具處方,且該藥可引起一系列潛在的不良反應如過度鎮靜[12]。在我國,NK-1受體拮抗劑不易得,且價格昂貴,應用相對受限。
奧氮平能與多巴胺受體、5-羥色胺受體、膽堿能受體、腎上腺素α1、組胺H1受體等多種受體結合[13],阻斷多種神經遞質的釋放。氟哌噻噸美利曲辛同為精神類藥物,是由小劑量的鹽酸氟哌噻噸和鹽酸美利曲辛組成的合劑,有抗焦慮、郁抑的作用[14]。小劑量鹽酸氟哌噻噸主要作用于多巴胺自身調節受體(D2受體),抑制突觸前膜對去甲腎上腺素及5-羥色胺的再攝取。美利曲辛也可抑制突觸前膜對去甲腎上腺素及5-羥色胺的再攝取作用。此外,體內及體外研究表明,該藥對組胺受體有一定的拮抗作用,故與奧氮平藥理機制相似。本研究中,研究組預防遲發性惡心有效率83.3%高于對照組的60.0%,遲發性嘔吐有效率80.0%高于對照組的53.3%(P<0.05)。李日明等[15]在氟哌噻噸美利曲辛聯合托烷司瓊預防肺癌鉑類化療的研究中觀察遲發性止吐效果,發現美利曲辛組CINV發生率為20.67%低于對照組CINV發生率為66.7%(P<0.05),證實可增加遲發性CINV療效。張云雷等[16]在其臨床研究中顯示,實驗組降低上次CINV的有效率48.4%低于對照組的10.0%(P<0.05),和本研究結果基本一致,只是未區分急性期和延遲期的結果。Lu Y等[17]的研究結果表明美利曲辛組惡心發生率為45.5%低于對照組的60.6%(P<0.05),而兩組嘔吐發生率對比,差異無統計學意義(P>0.05)。其結果和本研究結果基本相同。嘔吐結果偏差原因可能因為小樣本,存在樣本偏倚。
化療會給患者帶來食欲減退、疲乏等不適。本研究中,研究組增加胃腸道腫瘤化療患者食欲有效率為26.7%高于對照組有效率6.67%(P<0.05)。張云雷等[16]的研究也分析了對化療患者食欲的影響,聯合用藥組和單藥組有效率分別為32.3%和13.3%,差異無統計學意義(P>0.05),但也表明聯合用藥有增加食欲的趨勢。相關學者將58例化療后有嘔吐反應的惡性腫瘤患者分為兩組,常規止吐和加用黛力新止吐組,結果提示黛力新組用藥前后患者食欲改善更優(有效率53.13%vs 15.39%)[18],與本研究結果一致。分析可能機制是其對胃腸道動力有重要的調節作用,可促進胃腸動力紊亂和內臟感知異常的修復,可進胃排空,減少化療藥物在胃腸腔的停留等有關。
綜上所述,氟哌噻噸美利曲辛聯合托烷司瓊能增加化療止吐效果,增加患者食欲,改善患者生活質量,不良反應少,值得臨床推廣。

