腎素-血管緊張素-醛固酮系統抑制劑治療新型冠狀病毒肺炎合并高血壓患者有效性與安全性的Meta分析
賈冬霞,彭君臣,劉思泰,李蘭,鄭航,侯良平,楊獻正,黃強培,高超
COVID-19合并心血管系統疾病(如高血壓、冠心病)及糖尿病等會顯著增加患者的死亡率[1-2]。臨床研究發現高血壓是COVID-19最常見的合并癥,且嚴重影響預后[3]。血管緊張素Ⅱ通過促進炎性反應、血管纖維化及血管收縮等導致高血壓的發生。血管緊張素轉化酶2(ACE2)可轉化血管緊張素發揮心血管保護作用,同時也是新型冠狀病毒(SARS-CoV-2)進入宿主的受體[4]。腎素-血管緊張素-醛固酮系統抑制劑(RAASi)如血管緊張素轉化酶抑制劑(ACEI)、血管緊張素受體阻滯劑(ARB)等是重要的抗高血壓藥。有研究報道ACEI、ARB可能通過上調ACE2表達,增加COVID-19患者的發病率及病死率[5];也有研究報道RAASi可以降低COVID-19患者的病死率。目前RAASi在COVID-19合并高血壓患者中的治療效果存在爭議,給臨床診治帶來了困擾。本研究旨在通過循證醫學的方法明確RAASi在COVID-19合并高血壓患者中治療的有效性與安全性,為COVID-19合并高血壓的臨床診治提供參考。
1 資料與方法
1.1 文獻檢索 計算機檢索PubMed、Embase、Cochrane Library及中國知網(CNKI)。以“新型冠狀病毒肺炎”“高血壓”“血管緊張素醛固酮系統”“血管緊張素轉換酶”“血管緊張素受體抑制劑”為中文檢索詞,以“COVID-19”“SARSCoV-2”“Hypertension”“Angiotensin converting enzyme”“Angiotensin receptor blocker”“RAAS”為英文檢索詞。檢索時間為建庫至2022年1月,同時手工檢索納入文獻的參考文獻。
1.2 文獻納入與排除標準 納入標準:(1)研究類型:病例對照研究,無語種限制。(2)研究對象:COVID-19合并高血壓患者。(3)干預措施:RAASi治療組給予ACEI或ARB治療,非RAASi治療組未給予RAASi治療。(4)結局指標:總體死亡率、危重癥發生率、急性呼吸窘迫綜合征(ARDS)發生率、心肌損傷發生率、腎損傷發生率。排除標準:(1)綜述性文獻;(2)無法獲取全文及數據不完整或數據不可轉換的文獻;(3)該研究不是主要研究;(4)重復發表的文獻。
1.3 文獻篩選與資料提取 剔除重復文獻后,2名研究者分別獨立按照納入與排除標準閱讀文題和摘要進行初篩,再進一步閱讀全文對納入的文獻進行評價,按照設計好的資料提取表提取文獻的一般資料,包括第一作者、發表年份、國家、研究類型、樣本量、年齡、性別、干預措施、對照措施、主要結局指標等。篩選與提取過程中如遇分歧,由第3名研究者介入討論達成一致。
1.4 文獻質量評價 納入文獻參照紐卡斯爾渥太華量表(NOS,適用于評價病例對照研究和隊列研究)對研究的人群選擇、可比性、暴露或結果進行評價。NOS對文獻質量的評價采用半量化原則,滿分為9分,得分7分及以上為高質量研究。依據Cochrane手冊5.3對納入文獻進行偏倚風險評價,包括研究人群選擇是否合理(病例確定是否恰當、病例是否具有代表性、對照的選擇是否科學)、組間可比性問題、暴露因素的測量是否正確等。
1.5 統計學方法 采用RevMan 5.3軟件進行Meta分析,計數資料以比值比(OR)為效應指標,效應量均給出其點估計和95%可信區間(CI)。采用χ2檢驗的P值及I2分析研究間異質性,當P>0.1,I2<50%時,無統計學異質性,采用固定效應模型進行Meta分析;當P≤0.1,I2≥50%時,有統計學異質性,采用隨機效應模型進行Meta分析;并根據可能存在的因素進行亞組分析,如果異質性較大,只進行描述性分析,文獻偏倚采用漏斗圖分析。以P<0.05為差異有統計學意義。
2 結果
2.1 文獻篩選結果 檢索數據庫獲得文獻723篇,通過其他途徑獲得2篇,初檢共獲得文獻725篇,查重后得到文獻178篇,閱讀文題和摘要剔除文獻153篇,進一步閱讀全文剔除與高血壓無關、綜述文獻、數據不全、尚在進行研究的文獻9篇,最終納入文獻17篇[6-22]。文獻篩選流程見圖1。
圖1 文獻篩選流程圖Figure 1 Literature screening flowchart
2.2 納入文獻的一般情況和質量評價 17篇文獻[6-22]共納入5 689例COVID-19合并高血壓患者,其中2 168例接受了RAASi治療,3 521例未接受RAASi治療。對納入的17篇文獻[6-22]按照觀察性研究的文獻質量評價量表NOS進行評估,NOS評分基本為7~9分,均為高質量文獻。具體見表1。
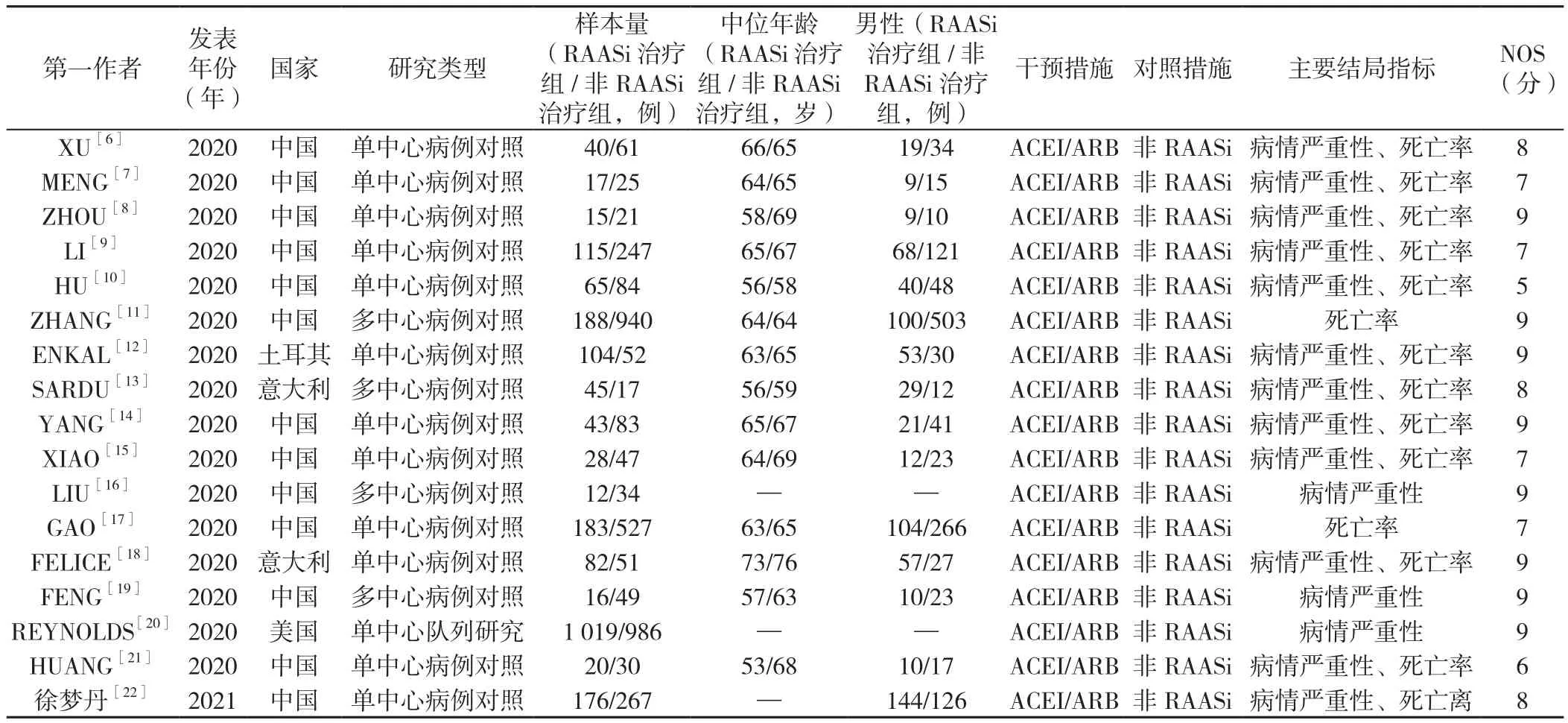
表1 納入文獻的一般情況Table 1 Characteristics of included studies
2.3 Meta分析結果
2.3.1 總體死亡率 14篇文獻[6-15、17-18、21-22]評價了RAASi對COVID-19合并高血壓患者總體死亡率的影響,各研究間無統計學異質性(P>0.1,I2<50%),采用固定效應模型進行Meta分析結果顯示,RAASi治療組患者總體死亡率低于非RAASi治療組,差異有統計學意義〔OR=0.54,95%CI(0.41,0.72),P<0.000 1〕,見圖2。
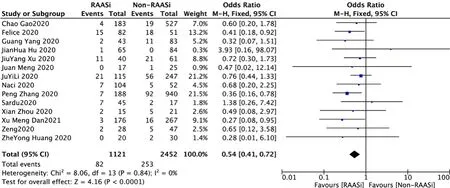
圖2 RAASi治療組與非RAASi治療組患者總體死亡率比較的森林圖Figure 2 Forest plot comparing mortality between RAASi and Non-RAASi group
2.3.2 危重癥發生率12篇文獻[6-10、12-14、18、20-22]評價了RAASi對COVID-19合并高血壓患者危重癥發生率的影響,各研究間無統計學異質性(P>0.1,I2<50%),采用固定效應模型進行Meta分析結果顯示,RAASi治療組與非RAASi治療組患者危重癥發生率比較,差異無統計學意義〔OR=0.92,95%CI(0.79,1.08),P=0.30〕,見圖3。
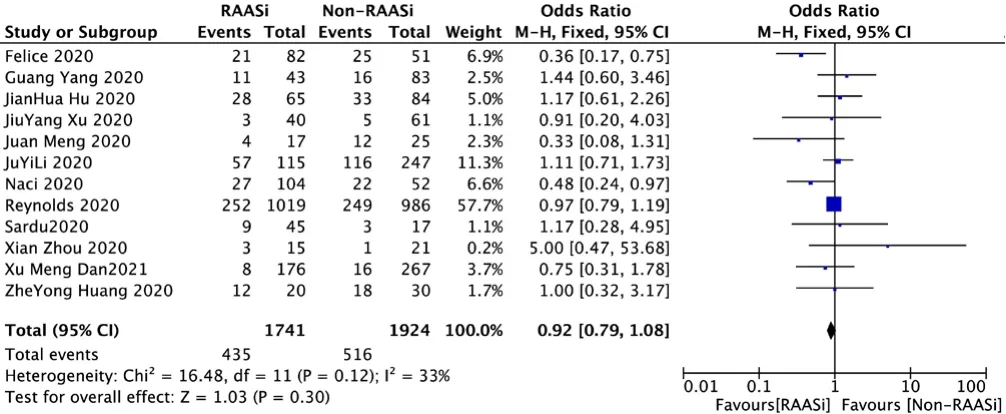
圖3 RAASi治療組與非RAASi治療組患者危重癥發生率比較森林圖Figure 3 Forest plot comparing severity between RAASi and Non-RAASi group
2.3.3 ARDS發生率5篇文獻[6、9-10、13、22]評價了RAASi對COVID-19合并高血壓患者ARDS發生率的影響,各研究間無統計學異質性(P>0.1,I2<50%),采用固定效應模型進行Meta分析結果顯示,RAASi治療組與非RAASi治療組患者ARDS發生率比較,差異無統計學意義〔OR=0.81,95%CI(0.57,1.13),P=0.22〕,見圖4。
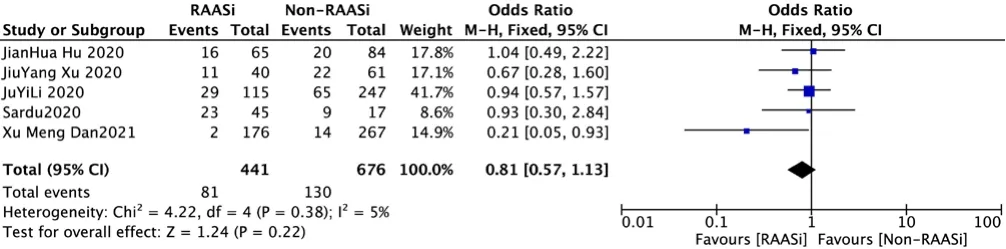
圖4 RAASi治療組與非RAASi治療組患者ARDS發生率比較森林圖Figure 4 Forest plot comparing ARDS between RAASi and Non-RAASi group
2.3.4 心肌損傷發生率 11 篇文獻[6、9-14、18-19、21-22]評價了RAASi對COVID-19合并高血壓患者心肌損傷發生率的影響,各研究間無統計學異質性(P>0.1,I2<50%),采用固定效應模型進行Meta分析結果顯示,RAASi治療組與非RAASi治療組患者心肌損傷發生率比較,差異無統計學意義〔OR=1.03,95%CI(0.83,1.27),P=0.82〕,見圖5。
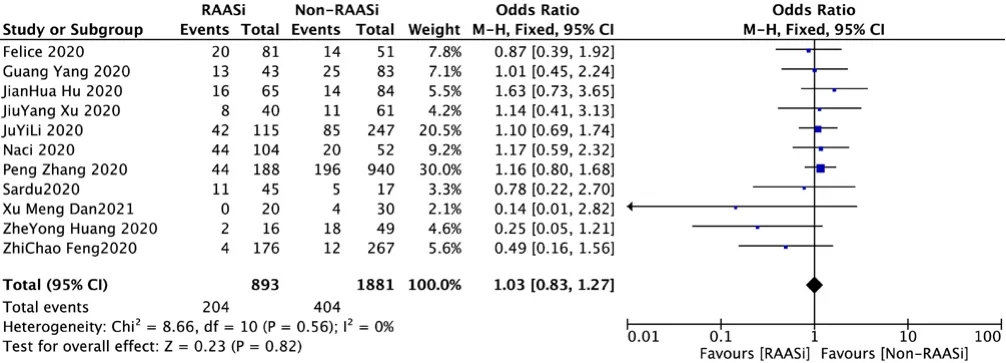
圖5 RAASi治療組與非RAASi治療組患者心肌損傷發生率比較森林圖Figure 5 Forest plot comparing cardiac injury between RAASi and Non-RAASi group
2.3.5 腎損傷發生率 8 篇文獻[6、9-14、22]評價了 RAASi對COVID-19合并高血壓患者腎損傷發生率的影響,各研究間無統計學異質性(P>0.1,I2<50%),采用固定效應模型進行Meta分析結果顯示,RAASi治療組與非RAASi治療組患者腎損傷發生率比較,差異無統計學意義〔OR=1.13,95%CI(0.78,1.66),P=0.52〕,見圖6。
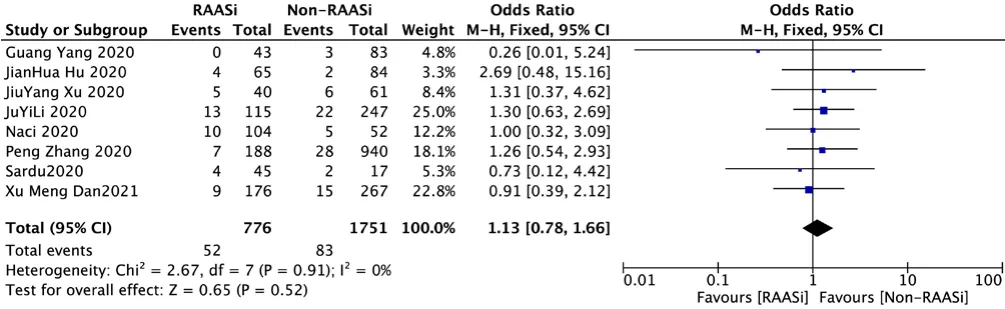
圖6 RAASi治療組與非RAASi治療組患者腎臟損傷發生率比較森林圖Figure 6 Forest plot comparing kidney injury between RAASi and Non-RAASi group
2.4 發表偏倚評價及敏感性分析 對納入文獻大于10篇的指標(總體死亡率、危重癥發生率、心肌損傷發生率)進行漏斗圖分析,結果均為倒置對稱的漏斗圖(圖7~9),表明無明顯發表偏倚。納入文獻部分研究權重較高,但對各項結果進行敏感性分析,重新合并數據,結果并未發生改變。改為隨機效應模型,結果也未發生改變,表明結果穩定性較好。
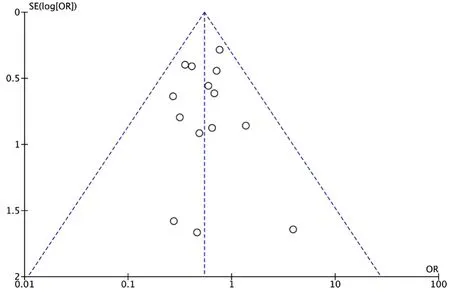
圖7 RAASi治療組與非RAASi治療組患者總體死亡率比較納入文獻的漏斗圖Figure 7 Funnel plot of literature included in the mortality comparing between RAASi and Non-RAASi group
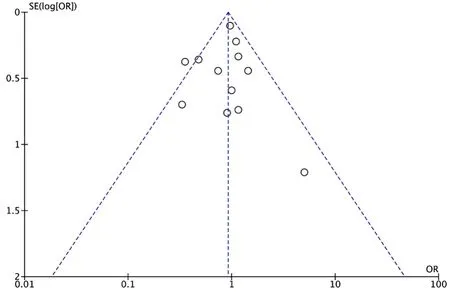
圖8 RAASi治療組與非RAASi治療組患者危重癥發生率比較納入文獻的漏斗圖Figure 8 Funnel plot of literature included in the severity comparing between RAASi and Non-RAASi group
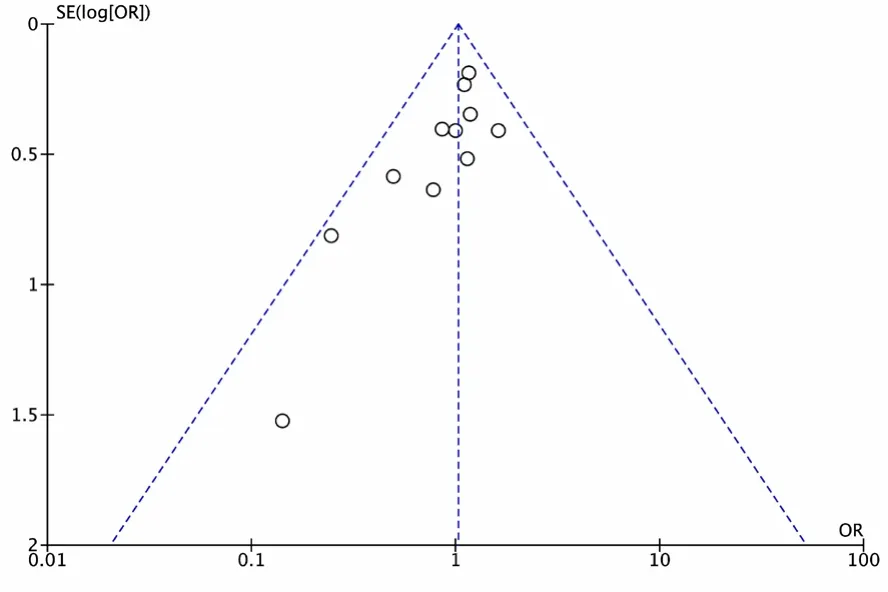
圖9 RAASi治療組與非RAASi治療組患者心肌損傷發生率比較納入文獻的漏斗圖Figure 9 Funnel plot of literature included in the cardiac injury comparing between RAASi and Non-RAASi group
3 討論
COVID-19的全球流行嚴重影響了人類社會的生產生活,以及疾病防治及經濟發展。導致COVID-19預后較差的危險因素包括高齡、糖尿病及高血壓等[23]。研究發現高血壓增加COVID-19的死亡率,并促進COVID-19 患者發生 ARDS[24]。因此對 COVID-19 合并高血壓的患者,科學規范的降壓治療至關重要。血管緊張素Ⅱ通過介導炎性反應促進COVID-19患者發生ARDS。RAASi可以抑制血管緊張素Ⅱ的產生,是臨床上廣泛應用的降壓藥,但RAASi是否可以改善COVID-19合并高血壓患者的預后尚不明確,本研究通過循證的方法為RAASi在COVID-19合并高血壓患者中的臨床診治提供參考。
ACE2可以將血管緊張素Ⅱ轉換并發揮抗高血壓的作用,同時ACE2也是新型冠狀病毒進入機體的主要受體。ACE2主要表達于心肌與肺組織,臨床研究也證實COVID-19可導致心肌損傷[25]。既往研究表明RAASi可上調ACE2的表達,阻滯心肌與肺組織ACE2的降解。ACE2水平增加可能導致SARS-CoV-2病毒載量升高,并使COVID-19患者病情嚴重程度及死亡率增加。基于以上研究,臨床實踐中COVID-19合并高血壓患者應用RAASi可能會增加死亡率。但是也有研究持不同觀點,認為RAASi可能誘導ACE2水平升高與炎性反應的負反饋調節[26]。
目前已發表的臨床研究結論也不一致,有研究發現COVID-19合并高血壓患者中應用ARB類藥可以降低死亡率[27]。本研究關于RAASi治療COVID-19合并高血壓患者死亡率的分析共納入14項研究,其中RAASi治療組82例,非RAASi治療組253例,Meta分析顯示RAASi治療組COVID-19合并高血壓患者總體死亡率低于非RAASi治療組〔OR=0.54,95%CI(0.41,0.72),P<0.000 1〕。有研究認為RAASi與COVID-19預后無相關性[28],本研究關于RAASi治療COVID-19合并高血壓患者危重癥發生率的分析共納入12項研究,其中RAASi治療組435例,非RAASi治療組516例,Meta分析顯示RAASi治療組COVID-19合并高血壓患者危重癥發生率與非RAASi治療組無差異〔OR=0.92,95%CI(0.79,1.08),P=0.30〕,本研究與既往研究結論一致。當SARS-CoV-2與ACE2受體結合后,ACE2的表達水平降低,RAS系統激活,進而導致嚴重的肺炎。研究報道3%~20%的COVID-19患者發生ARDS,應用RAASi可能會降低COVID-19患者ARDS的發生率[29]。本研究關于RAASi治療COVID-19合并高血壓患者ARDS發生率的分析共納入5項研究,其中RAASi治療組81例,非RAASi治療組130例,Meta分析顯示 ARDS發生率〔OR=0.81,95%CI(0.57,1.13),P=0.22〕,因納入研究較少,后續尚需臨床進一步的觀察及對比研究。COVID-19可導致心肌的急慢性炎癥并可能造成心臟的損傷,本研究關于RAASi治療COVID-19合并高血壓患者心肌損傷發生率的分析共納入11項研究,其中RAASi治療組204例,非RAASi治療組404例,Meta分析顯示心肌損傷發生率〔OR=1.03,95%CI(0.83,1.27),P=0.82〕兩組間無差異。一項隊列研究發現COVID-19患者約47.5%發生腎損傷,本研究關于RAASi治療COVID-19合并高血壓患者腎損傷發生率的分析共納入8項研究,其中RAASi治療組52例,非RAASi治療組83例,Meta分析顯示兩組腎損傷發生率〔OR=1.13,95%CI(0.78,1.66),P=0.52〕比較,差異均無統計學意義。本研究顯示心肌損傷及腎損傷的發生率無統計學差異,可能是由于本研究為觀察性研究,且納入研究樣本較少,因此后續尚需大樣本的RCT研究進一步探究證實。
綜上所述,RAASi治療COVID-19合并高血壓患者可降低總體死亡率,且不增加COVID-19合并高血壓患者危重癥、ARDS、心肌損傷及腎臟損傷發生率,具有較好的療效和安全性。本研究局限性:首先,本薈萃分析是基于已發表的觀察性研究,一些正在進行的、尚未發表的大規模研究未包括在內。其次,本研究中納入的文獻雖有來自美國、意大利、土耳其等的研究,但大部分來自國內研究,因此人群以亞洲人為主,后續研究還需進一步關注更多其他國家和地區的人群研究。最后,本研究的結論尚需更多臨床研究的驗證。
作者貢獻:賈冬霞提出研究思路,設計研究方案,負責研究命題的提出、設計、實施,包括進行試驗或調查、調查對象的選取、樣本的采集、指標化驗與檢測等,負責論文起草、最終版本修訂,對論文負責;彭君臣、劉思泰、李蘭、鄭航、侯良平、楊獻正、黃強培、高超負責數據的收集、采集、清洗和統計學分析等。
本文無利益沖突。

