脈氧下降率和心率波動率與阻塞性睡眠呼吸暫停低通氣綜合征患者發生心律失常的關系研究
李勇,王穎,陳勛,林蔚,張凱,丁寧*
阻塞性睡眠呼吸暫停低通氣綜合征(OSAHS)是常見的慢性呼吸系統疾病,在我國40歲以上人群中發病率約為3.62%[1]。OSAHS患者睡眠時會出現反復的呼吸暫停、低氧血癥、睡眠片段化、頻繁覺醒等癥狀,而上述癥狀又會進一步引起交感神經興奮、血流動力學不穩定、體液和內分泌紊亂等,導致患者心臟功能改變,最終引發患者心律失常[2-4]。患者在睡眠時最常發生的心律失常包括陣發性房性或室性心動過速、竇性停搏、房室傳導阻滯和頻繁的房性或室性期前收縮[5]。心律失常是OSAHS患者的常見并發癥,近50%的OSAHS患者可發生心律失常,且夜間心律失常更常見。既往研究發現,重度OSAHS〔睡眠呼吸暫停低通氣指數(AHI)≥30次/h〕或重度夜間低氧血癥〔脈搏血氧飽和度(SpO2)≤80%〕的患者更易發生心律失常[6]。然而,仍有部分患者心律失常的發生及嚴重程度與OSAHS的嚴重程度或夜間缺氧的嚴重程度并不一致。除心臟基礎疾病本身的作用之外,可能還存在其他影響因素。
阻塞性睡眠呼吸暫停(OSA)發生時,SpO2和心率(HR)會隨之產生波動,一般會導致患者SpO2下降、HR升高。不同患者單位時間內SpO2下降程度及HR變化的幅度均不相同。本研究組前期研究顯示呼吸暫停事件相關的SpO2下降率(ODR)是OSAHS患者發生高血壓的獨立預測因素,即相同時間內SpO2下降越快的OSAHS患者越容易發生高血壓,且使用持續氣道正壓通氣(CPAP)治療降壓效果更好[7]。根據前述研究結果,本研究組推測ODR和HRFR可能與心律失常發生相關。
1 對象與方法
1.1 研究對象 選取2021年1—6月在南京醫科大學第一附屬醫院睡眠呼吸障礙專病門診就診的36例OSAHS患者,對所有患者行多導睡眠監測(PSG)和動態心電圖監測(Holter),收集臨床資料信息。納入標準:(1)存在睡眠呼吸暫停,AHI≥5次/h;(2)年齡18~80周歲;(3)患者知情同意并愿意參與本研究。排除標準:(1)曾出現神經、精神等可影響研究結果的疾病;(2)存在慢性阻塞性肺疾病或哮喘;(3)存在冠狀動脈粥樣硬化性心臟病、心律失常、心臟瓣膜病、心肌病、先天性心臟病、肺源性心臟病、肺栓塞等影響心臟傳導功能的疾病;(4)PSG與Holter檢查之前48 h內服用過洋地黃、β-受體阻滯劑、抗心律失常藥物、咖啡、酒精等;(5)患者較衰弱或合并其他較重的急性病或需要夜間吸氧。本研究通過南京醫科大學第一附屬醫院倫理委員會的批準(倫審號:2021-SR-292),患者均簽署知情同意書。本研究過程嚴格遵循《赫爾辛基宣言》原則。
1.2 OSAHS相關指標的定義及診斷標準[8]呼吸暫停:在睡眠過程中口鼻呼吸氣流消失或明顯減弱(較基線下降≥90%),持續時間≥10 s;低通氣:在睡眠過程中呼吸氣流較基礎氣流量下降≥50%和伴SpO2降低≥3%,持續時間≥10 s;AHI:平均每小時睡眠中呼吸暫停加低通氣的次數。每夜7 h睡眠過程中總AHI≥30 次以上或AHI≥5 次/ h,呼吸暫停事件以阻塞性為主定義為存在OSAHS。
1.3 樣本量計算 用第1個月的8例患者的結果對主要指標進行預測,以此計算樣本量。結果顯示:HRFR與心律失常發生次數的相關性rs=0.610 8,ODR與心律失常發生次數的相關性rs=0.742 5,故采用rs=0.610 8,把握度(1-β)為90%,α為0.05的情況下,采用雙側的Spearman秩相關檢驗,當樣本量到達27例時可滿足研究目的。本研究最終入組36例患者。
1.4 研究方法
1.4.1 資料收集 收集患者入院后一般資料,包括年齡、性別、身高、體質量、體質指數(BMI)等。心律失常指標包括平均HR、心律失常事件總次數、房性期前收縮、室性期前收縮、房性心動過速、室性心動過速、心房顫動/心房撲動、房室傳導阻滯。睡眠指標包括愛潑沃斯嗜睡量表(ESS)評分、AHI、最低SpO2、平均SpO2、氧減指數(ODI)、SpO2<90%的時間百分比(T90%)、夜間平均HR、覺醒指數(AI)等。其余指標包括ΔS、ODR、ΔHR及心率波動率(HRFR)。
1.4.2 PSG 自晚上23:00至次日凌晨6:00,使用飛利浦多導睡眠監測儀(荷蘭PHILIPS公司,Alice 6 LDxS)對患者進行整夜7 h的PSG。監測內容包括:腦電(C4-A1、C3-A2、O1-A2)、下頜肌電、鼾聲、鼻氣流、胸腹運動、經皮SpO2等。次日晨監測結束后,由兩位經過良好培訓的睡眠監測醫生分析所有數據,經上級醫生審核后得出監測結果,記錄AHI、最低SpO2、平均SpO2、ODI、HR、AI等睡眠監測指標。
1.4.3 Holter 采用動態心電圖機(美國GETEMED AG公司,SEER 12)對患者進行12導聯動態心電圖檢查。將肢體導聯及加壓肢體導聯電極粘貼于胸前、鎖骨下窩、雙上肢、雙下肢及左側和右側肋緣下1 cm的鎖骨中線位置,粘貼好后佩戴檢查記錄儀,時間為上午9:00至次日上午9:00,并告知患者檢查注意事項。24 h后摘下記錄儀,采集心電圖數據。所獲資料由專業技術人員剔除異位搏動、干擾、誤差等數據,有效數據時間不少于22 h。以心律失常事件數的中位數為截斷值,把患者分為少發心律失常組(心律失常事件數<105次)和多發心律失常組(心律失常事件數≥105次)。
1.4.4 ΔS及ODR計算 OSAHS患者出現呼吸暫停后會伴隨SpO2下降。選擇睡眠呼吸暫停導致SpO2下降最大的5次缺氧事件,測量單位時間內脈搏血氧飽和度下降幅度(SpO2最高點下降至最低點的SpO2差值,ΔS)和時間(Δt),ΔS/Δt即為ODR,見圖1(彩圖請掃描正文首頁二維碼)。
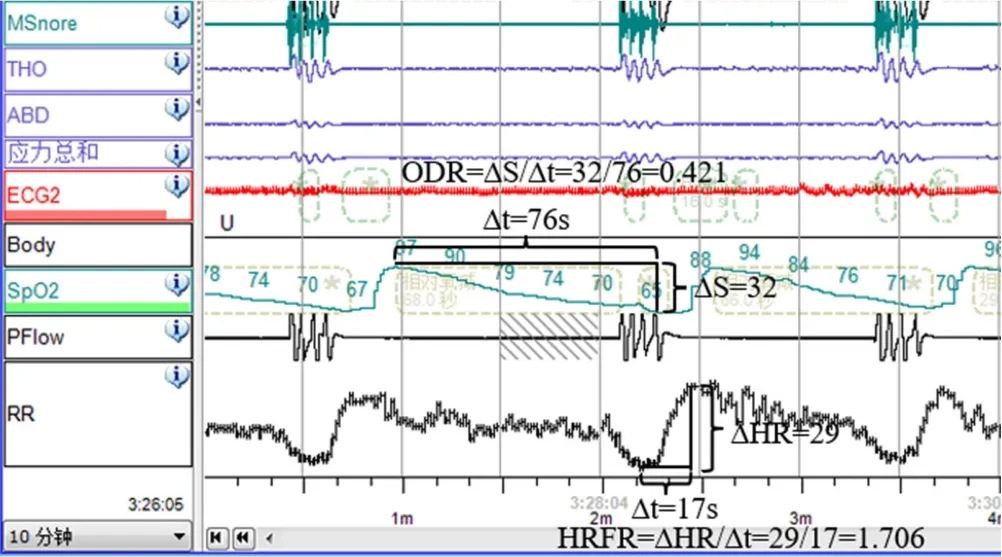
圖1 ODR和HRFR的測量方法Figure 1 The methods of measuring ODR and HRFR
1.4.5 ΔHR及HRFR計算 OSAHS患者出現呼吸暫停后會伴隨SpO2下降及HR加快。測量HR波動最大的5次事件的波動幅度及時間,測量單位時間心率變化幅度(每次HR波動事件中HR最慢-最快點的差值,ΔHR)和時間(Δt),ΔHR/Δt即為 HRFR,見圖 1。
1.5 統計學處理 使用SPSS 22.0軟件進行統計分析。由于數據不符合正態分布,計量資料采用M(P25,P75)表示,兩組間比較采用兩獨立樣本的秩和檢驗;計數資料用相對數表示,兩組間比較采用Fisher's精確概率法。相關性分析采用Spearman秩相關分析。采用多因素Logistic回歸分析探討OSAHS患者發生心律失常的影響因素;應用受試者工作特征曲線(ROC曲線)評估ODR和HRFR對OSAHS患者發生心律失常的預測能力。以P≤0.05為差異有統計學意義。
2 結果
2.1 一般資料分析 入組患者年齡54(37,65)歲;其中男性患者32例,占88.9%(32/36)。所有患者于24 h內發生心律失常事件總次數的中位數為105次,其中32例(88.9%)發生過房性期前收縮,21例(58.3%)發生過室性期前收縮,12例(33.3%)發生過房性心動過速,1例(2.8%)發生過室性心動過速,3例(8.3%)發生過心房顫動/心房撲動。患者的中位AHI為16.7(9.6,30.9)次,夜間平均及最低SpO2的中位數分別是93.0%(92.0%,95.0%) 和 80.0%(68.0%,84.0%)。ΔS的中位數是14.0(9.0,20.0),ODR的中位數是0.8(0.5,1.0),ΔHR的中位數是13.0(8.0,17.0),HRFR的中位數是0.9(0.5,1.5)。
2.2 兩組患者一般資料比較 多發心律失常組比少發心律失常組患者的BMI更低(Z=-2.199)、ODR和HRFR更高(Z=-4.430、-2.595),差異有統計學意義(P<0.05);而其他指標兩組間比較,差異無統計學意義(P>0.05),見表1。
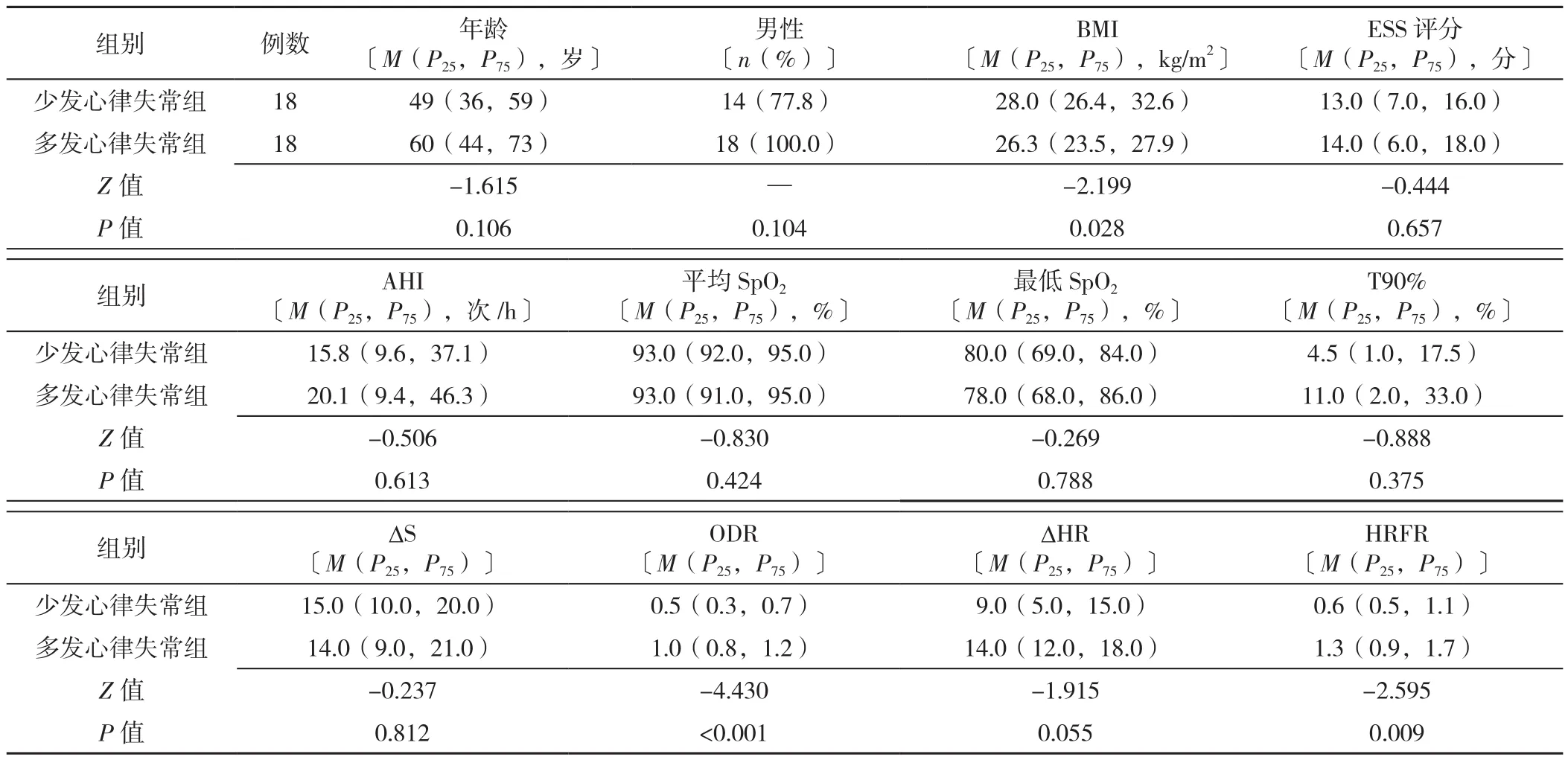
表1 少發心律失常組和多發心律失常組患者的一般資料比較Table 1 Parameters comparison between low and high incidence of arrhythmia groups
2.3 總心律失常事件數與各指標的相關性分析 相關性分析顯示,總心律失常事件數與BMI呈負相關(rs=-0.390,P=0.019),與年齡、ODR、ΔHR、HRFR呈正相關(rs=0.472、0.719、0.360、0.393,P<0.05),見表2。
2.4 OSAHS患者多發心律失常影響因素的多因素Logistic回歸分析及ROC曲線分析 依據睡眠呼吸疾病與心血管疾病的臨床研究常用的變量,以心律失常分組(賦值:少發心律失常組=1,多發心律失常組=2)為因變量,以性別、年齡、BMI、有無高血壓、AHI、平均 SpO2、最低 SpO2、T90%、ΔS、ODR、ΔHR、HRFR為自變量,各自變量賦值情況見表3,進行多因素Logistic回歸分析,結果顯示ODR〔OR=77.849,95%CI(5.250,1 154.301),P<0.05〕和 HRFR〔OR=9.981,95%CI(1.000,105.600),P=0.05〕是OSAHS患者心律失常發生的影響因素,見表4。ODR和HRFR評估OSAHS患者發生心律失常的ROC曲線下面積分析分別為 0.932〔95%CI(0.830,0.941)〕、0.753〔95%CI(0.632,0.799)〕,見圖2。
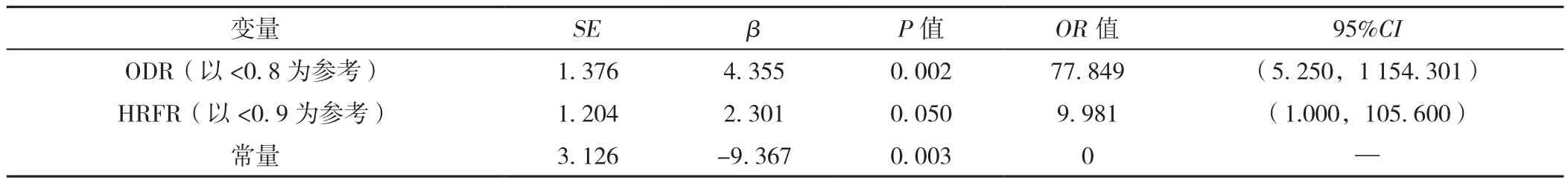
表4 心律失常分組的多因素Logistic回歸分析Table 4 Multivariate Logistic regression analysis of the relationship between arrhythmia events and other parameters
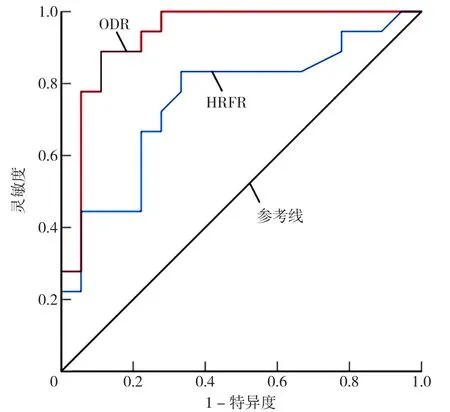
圖2 ODR和HRFR預測多發心律失常的ROC曲線Figure 2 Receiver operator characteristic curves for predicting high incidence of arrhythmia using ODR and HRFR
3 討論
OSAHS與心律失常關系密切,呼吸暫停會增加心源性猝死的風險[9]。國外有研究報道OSAHS患者心律失常發生率高于非OSAHS患者(26.9% vs 11.5%;P=0.001),主要為室性期前收縮(19.3%)和房性期前收縮(10.2%)[10]。探索OSAHS患者發生心律失常的影響因素及相關機制是研究的熱點。本研究發現,OSAHS患者發生房性期前收縮的比例最高(88.9%),其次是室性期前收縮(58.3%)和房性心動過速(33.3%),但未觀察到房室傳導阻滯、心動過緩和竇性停搏。前期研究也觀察到心血管疾病合并OSAHS患者發生快速型心律失常(如房性心動過速、心房顫動)的比例高于非OSAHS患者[11]。以往其他學者的研究也顯示,多種快速型心律失常與OSAHS相關,其中以房性期前收縮和室性期前收縮最常見[12]。目前認為,呼吸暫停誘發的反復間歇性低氧和高碳酸血癥、交感迷走神經失衡、心房重構、氧化應激和慢性炎性反應、胸腔內壓力改變、神經體液因子的激活等都是 OSAHS 患者發生心律失常的可能病理生理機制[13]。而快速心律失常發生機制主要與交感神經興奮和低氧血癥相關[14]。呼吸暫停恢復時交感神經興奮性增強,反射性引起心動過速、房性和室性期前收縮、竇性停搏[15]。呼吸暫停和低氧血癥并不只引起交感神經興奮性增強,還會引起迷走神經張力增高,進而發生房室傳導系統(特別是房室結)不應期顯著延長[16],這是出現HR減慢、竇性心動過緩、房室傳導阻滯、竇性停搏的病理生理基礎。而本研究則發現OSAHS患者相較于發生心動過緩,更可能發生快速型心律失常。
在有關何種表型的OSAHS患者更易發生心律失常的問題上,眾多學者研究結果并不一致。郭輝等[17]研究發現心律失常發生比例與OSAHS 嚴重程度呈正相關,且隨著 OSAHS 病情的加重,各類心律失常的嚴重程度也逐漸加重。另有研究發現與無心律失常患者相比,發生夜間心律失常的患者的AHI〔(58.8±36.8)vs (37.2±30.3),P=0.02〕、ΔS〔(8.9%±4.0% )vs(5.9%±3.4%),P=0.03〕更大,最低SpO2(69.0% vs 77.0%,P=0.003)更低[18]。本研究沒有發現OSAHS嚴重程度與心律失常密切相關,但是發現易發心律失常組患者的ODR和HRFR更大(P<0.05),且多因素Logistic回歸分析顯示ODR和HRFR是OSAHS患者多發心律失常的影響因素(P≤0.05)。推測單位時間SpO2下降越快,越有可能引起心律失常。睡眠呼吸暫停類似于非持續性室性心動過速的一個潛在觸發器,另一項研究發現呼吸暫停后心律失常的發生率相對于正常呼吸增高了17.5倍[19]。氣道阻塞時胸內壓力波動大,過高的胸內壓力及心房擴張可能導致心房不應期縮短,使得房室傳導減慢并增加房性期前收縮誘發心房顫動的可能性[20],由此分析OSAHS引起心律失常的過程如下:呼吸暫停-短時間快速的缺氧-快速二氧化碳潴留和交感神經興奮-ODR+HRFR-心律失常。
本研究最重要的發現是總心律失常事件數與ODR、ΔHR、HRFR呈正相關(rs=0.719,0.360,0.393,P<0.05)。STROHL等[21]是最早關注呼吸暫停相關SpO2下降及ODR的學者,其對比過健康人和OSAHS患者的ΔS及ODR程度,發現健康人主動憋氣造成的SpO2下降幅度及下降速率與憋氣時間及初始SpO2無關,而OSAHS患者夜間呼吸暫停相關的ΔS及ODR與初始SpO2有關,其中還有一些OSAHS患者在呼吸暫停期間誘發心房顫動。LOMBARDI等[22]觀察了每次呼吸暫停引發的HR波動與相應的心律失常的關系,發現呼吸暫停可誘發及加大的ΔHR,延長RR間期,進而誘發心律失常;而使用β-受體阻滯劑可部分改善上述情況。本研究也觀察到了類似的HR波動情況,并且進一步用ODR和HRFR來預測心律失常的發生,發現ODR和HRFR的ROC的AUC為分別為0.932(P<0.001)和0.753(P=0.009),這兩個指標均顯示出較好的預測效果。因此可認為睡眠呼吸暫停事件相關的ΔS及ODR、ΔHR及HRFR可能成為預測OSAHS心律失常發生的新的重要指標。
一項大型研究證實OSA與多種嚴重的心律失常獨立相關,該研究對中重度OSA患者給予CPAP治療,發現CPAP 治療明顯改善OSA相關的心律失常[23]。ABUMUAMAR等[24]進行了一項前瞻性研究,發現陣發性和永久性心房顫動患者在CPAP治療后3個月和6個月,陣發性心房顫動患者的平均房性期前收縮次數明顯減少,且CPAP治療3個月后陣發性和永久性心房顫動患者的平均心室異位次數亦明顯減少。因此多數研究認為CPAP治療對改善OSA患者心律失常是有作用的。CPAP可維持OSA患者上氣道開放,從而緩解呼吸暫停,糾正低氧血癥,使自主神經張力恢復平衡,從而降低心律失常發生風險[25]。筆者推測,CPAP治療在改善低氧血癥和降低交感神經興奮性的同時,也會進一步改善ODR及HRFR,從而降低心律失常的發生風險。但本研究尚未對此進行觀察,擬在下一步的研究中進一步探討。
綜上所述,ODR及HRFR與心律失常呈正相關,并且是OSAHS患者心律失常事件發生的影響因素,提示呼吸暫停事件相關的ODR和HRFR可用于預測OSAHS患者心律失常的發生,為OSAHS的診斷及嚴重程度的評估提供了新思路。但本研究未能深入探討其中可能的機制,也未能觀察CPAP治療對上述指標的影響,有待下一步的研究探討。
作者貢獻:李勇、王穎、陳勛、林蔚負責研究過程的實施,包括病例基本信息的采集、各項臨床指標的收集;張凱、丁寧負責統計學分析;李勇、王穎、陳勛、林蔚、張凱、丁寧負責論文起草、修改和最終版本修訂;丁寧提出研究思路,設計研究方案,對論文負責。
本文無利益沖突。

