快速康復護理在腹腔鏡手術后結腸癌患者胃腸功能恢復中的應用效果
于小慧
(內蒙古自治區赤峰學院附屬醫院普外三科,內蒙古 赤峰, 024000)
結腸癌是消化系統常見的惡性腫瘤,多發生在結腸黏膜上皮,早期癥狀表現不明顯,隨著疾病進展會出現便血、腹痛等。結腸癌病因機制復雜,考慮是遺傳、環境、飲食等多種因素共同作用的結果。流行病學調查研究發現,隨著人口老齡化時代的到來及人們生活習慣的改變,結腸癌的發病率不斷增長。腹腔鏡手術是臨床治療結腸癌的常見手段,其在改善患者病情、延長患者生存期方面具有一定的作用。但基于術中組織暴露、手術創傷及麻醉因素等的影響,術后多伴隨胃腸功能紊亂,影響胃腸功能恢復,增加患者的身心痛苦,延長住院時間,因此給予護理干預尤為重要。隨著臨床護理服務質量的持續改進,快速康復護理被應用于結腸癌手術患者,其強調采取科學的護理干預措施最大程度上減輕圍術期胃腸道應激反應,促進術后康復。為探究其應用效果,本研究選取2020年11月~2021年11月內蒙古自治區赤峰學院附屬醫院收治的140例結腸癌患者進行研究,現匯報如下。
1 資料與方法
1.1 一般資料
選取2020年11月~2021年11月內蒙古自治區赤峰學院附屬醫院收治的140例結腸癌患者作為研究對象,通過隨機數表法將患者分為對照組和觀察組,每組70例。觀察組男37,女33例;年齡35~75歲,平均年齡(55.59±6.32)歲;病程5個月~4年,平均病程(2.35±0.56)年;病變位置:左半結腸21例,右半結腸14例,橫結腸15例,乙狀結腸20例;疾病分期:I期23例,II期20例,III期27例。對照組男38,女32例;年齡34~77歲,平均年齡(55.31±6.57)歲;病程4個月~4年,平均病程(2.32±0.43)年;病變位置:左半結腸19例,右半結腸15例,橫結腸16例,乙狀結腸20例;疾病分期:I期21例,II期19例,III期30例。兩組患者一般資料比較,差異無統計學意義(>0.05),有可比性。患者及家屬對研究知情同意,自愿簽署知情同意書。本研究經內蒙古自治區赤峰學院附屬醫院醫學倫理委員會審核批準。
1.2 納入與排除標準
納入標準:①經CT、超聲檢查及病理學診斷確診為結腸癌者;②交流無障礙,可配合研究者;③資料齊全,年齡≥18歲;④均行腹腔鏡手術治療,符合手術指征。
排除標準:①重要臟器嚴重受損者;②合并精神類疾病者;③聽力障礙或意識障礙者;④存在全身感染癥狀者;⑤護理期間配合度、依從性不佳或中途退出者;⑥凝血障礙者;⑦妊娠婦女;⑧合并其他類型惡性腫瘤者;⑨存在消化道梗阻者。
1.3 方法
對照組采用常規流程護理。術前1 d給予復方聚乙二醇電解質散(生產企業:深圳萬和制藥有限公司,國藥準字H20030827,規格:68.56 g/袋)口服,備皮,術前7 h禁食、5 h禁水,置入尿管。術后予以鎮痛處理,腸道排氣、蠕動后將胃管拔除。術后給予少渣、流質類飲食,待患者恢復后過渡到普通飲食,加強營養支持。
觀察組采用快速康復護理。①入院當天協助患者完成各項術前檢查,排除手術禁忌癥,通過視頻或健康手冊講解手術流程,說明科室優勢及技術水平,消除思想顧慮,并告知術后并發癥風險,使患者做好心理準備。術前1 d指導流質飲食,術前1晚進行清潔灌腸。術前6 h禁食、2 h禁水。術前10 h給予5% 250 mL葡萄糖溶液口服,術前1 h給予抗生素預防性用藥。術前無需放置胃管。②術后當天加強對患者生命體征監測,做好病房環境護理,保持適宜溫度與濕度。僅在當天遵醫給予抗生素用藥。尿管拔出后可給予30 mL飲水,通氣后指導患者少量飲水,并逐漸增加飲水量。護理人員保護好切口,協助患者床上活動。為患者按摩四肢,防止靜脈血栓。評估患者疼痛程度,予以硬膜外自控鎮痛,盡可能避免阿片類藥物,降低對胃腸道的刺激。③術后出現腸鳴音后可少量清流質飲食,結合患者恢復情況3 d內逐漸過渡為半流質與普通飲食。營養師制定合理膳食計劃,記錄進食種類及進食量。④術后2 d指導患者咀嚼口香糖,通過假飼法加快胃腸功能蠕動,30 min/次,3次/d。⑤術后患者清醒后進行早期康復鍛煉,指導床上翻身、四肢屈伸等,術后1 d由家屬或護理人員攙扶床旁站立或下床活動,結合患者耐受程度及對疲勞的感知程度控制鍛煉時間,20~30 min/次為宜。嚴格限制術后補液量。
1.4 觀察指標
記錄患者術后胃腸功能恢復情況;檢測患者手術前后的免疫功能指標;隨訪術后有無并發癥發生,判斷其類型,做好相應的記錄。①術后胃腸功能指標包括首次排氣、排便、腸鳴音恢復、進食流質食物及住院時間。②指導患者清晨保持空腹狀態,采集外周靜脈血5 mL,3 000 r/min,離心10 min,對血清予以分離。采用流式細胞儀(生產企業:BD Bioscience型號:FACSCalibur)對患者CD3、CD4、CD8指標予以檢測,并計算CD4/CD8水平,嚴格按照操作說明進行。③滿意度問卷為內蒙古自治區赤峰學院附屬醫院自擬,包括20個問題,每項按照1~5分評分,總分值100分,按照滿意程度的不同劃分為≥80分、60~79分、<60分三個級別,分別表示十分滿意、基本滿意與不滿意,護理滿意度=(十分滿意+基本滿意)例數/總例數×100%。問卷信度0.846,效度0.793。④并發癥類型包括腸黏連、切口感染、腸梗阻、腸瘺,并發癥發生率=(腸黏連+切口感染+腸梗阻+腸瘺)例數/總例數×100%。
1.5 統計學分析
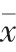
2 結果
2.1 兩組術后胃腸功能恢復情況比較
術后,首次排氣、排便、腸鳴音恢復、進食流質食物及住院時間方面比較,觀察組均短于對照組,差異有統計學意義(<0.05)。見表1。
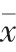
2.2 兩組免疫功能比較
檢測患者CD3、CD4、CD4/CD8免疫功能指標,術后1周兩組均呈降低趨勢,差異有統計學意義(<0.05)。術前組間比較,差異無統計學意義(>0.05);術后1周,觀察組高于對照組,差異有統計學意義(<0.05)。見表2。
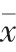
2.3 兩組并發癥比較
術后,兩組均有并發癥病例,觀察組少于對照組,差異有統計學意義(<0.05)。見表3。
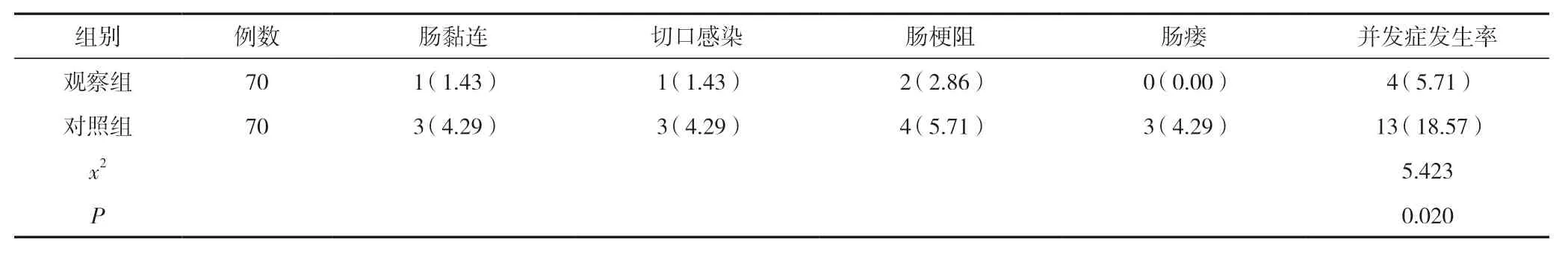
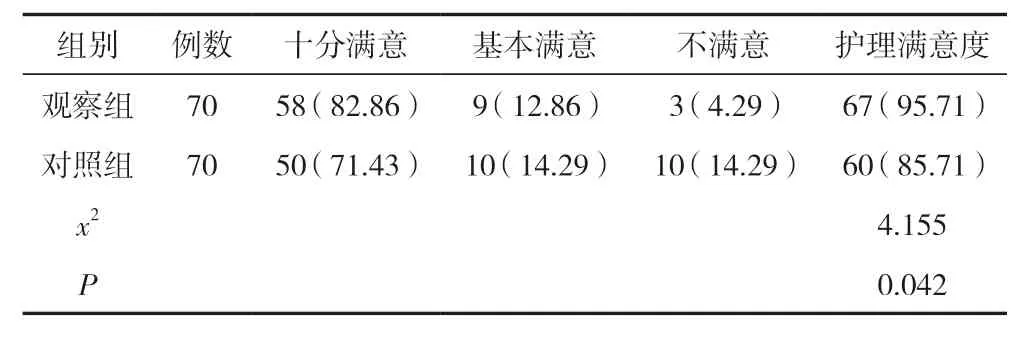
2.4 兩組護理滿意度比較
觀察組護理滿意總例數多于對照組,差異有統計學意義(<0.05)。見表4。
3 討論
在世界范圍內,結腸癌是常見病,多發病,發病率居于第5位,而且病死率居于第4位,是治療非常棘手的疾病之一。結腸癌起病隱匿,通常無明顯的癥狀表現,早期不易察覺,多數患者出現輕微的不適、消化不良及大便隱血等明顯癥狀后就診。中晚期臨床表現一般是排便習慣改變、便血、消化道病變、腹部包塊等,已經發展為進展期。隨著腫瘤增大會對尿道、膀胱等產生侵襲作用,誘發下肢水腫,嚴重者威脅患者生命安全。早期診斷及治療能夠促進患者癥狀改善、增強預后。腹腔鏡手術是臨床治療結腸癌的常見手段,其主要優勢為視野清晰、創傷小,有利于患者術后恢復,配合護理干預能夠縮短患者康復時間及住院時間。
研究報道,作為一種創傷性操作,腹腔鏡手術盡管減輕了對患者的機體損傷,但由于解剖、麻醉操作等影響,患者胃腸道功能會受到一定的影響,表現為水電解質紊亂、術后腸麻痹等。胃腸功能受到抑制的時間越長,患者發生應激性胃腸黏膜病變及腸麻痹的風險越高,會導致菌群移位,刺激炎癥因子釋放,甚至引起多器官功能障礙。傳統護理模式下,對結腸癌患者的護理主要集中在病情觀察、并發癥預防、健康教育等方面,旨在保障手術的順利進行,忽略了患者胃腸道功能恢復。隨著護理服務的改進,快速康復護理被應用于結腸癌圍術期護理,取得了較好的效果。常規護理強調術前留置胃管,該操作會增加呼吸道感染及咽喉、食道損傷風險。快速康復理念下,術前無需留置胃管,減少了侵入性刺激,降低了對患者的機體應激反應。術前心理疏導及健康教育能夠減輕患者對手術的恐懼感及焦慮感,緩解負性心理帶來的負面影響,提升患者依從性。常規護理模式下,為實現胃腸減壓多在術前為患者留置胃管,排氣后將胃管拔出方可進食,患者禁食時間過長,影響腸道功能恢復。快速康復護理理念認為胃腸減壓盡管在緩解腹脹、嘔吐方面具有一定的作用,但也會延長術后進食時間,對并發癥預防無明顯作用。術前不留置胃管可以使患者縮短術后胃腸功能恢復時間。其次,術后長時間臥床會導致肌肉丟失,對肺功能及組織氧化能力等具有一定的損害作用,增加血栓風險。指導患者早期進行床上活動、下床鍛煉,能夠促進盡早排氣、排便。本研究在術后首次排氣、排便、腸鳴音恢復及進食流質食物、住院時間方面觀察組短于對照組,差異有統計學意義(<0.05)。體現了該護理模式對患者術后胃腸功能恢復的促進作用。飲食方面患者有腸鳴音后可少量清流質飲食,逐漸向半流質、普食過渡,術后進食早,有利于術后免疫功能提升。本研究在各項免疫功能指標方面觀察組較對照組改善顯著,且并發癥更少,患者滿意度高于對照組,差異有統計學意義(<0.05)。說明快速康復護理在提升患者免疫功能方面效果更為突出,有利于減少并發癥。本研究由于病例少、隨訪時間有限,可能有所偏倚,后續仍需大樣本研究,挖掘其臨床價值,更好的服務于臨床。
綜上所述,對結腸癌腹腔鏡手術患者行快速康復護理,有利于促進術后胃腸功能恢復及免疫功能提升,并發癥少,患者滿意度高,臨床應用。

