臨床護理路徑對老年消化性潰瘍患者臨床癥狀、 生活質量及心理狀態的影響
周風華
德州市齊河縣人民醫院消化內科 251100
消化性潰瘍作為臨床常見疾病,其患病率約為10%,且由于老年人臟器功能呈退行性變,其患病率更高,該疾病臨床癥狀包括腹痛、吞咽困難、惡心及嘔吐等,但由于其典型性較差,多與心絞痛等疾病混淆〔1〕。同時,該疾病還具有并發癥多、病程長、易復發等特點,對患者生活質量造成嚴重影響,加之由于老年患者對該疾病相關知識了解程度較低,導致其極易因疾病產生焦慮、抑郁等不良情緒,使其對治療的依從性受到影響,進而導致治療效果難以達到理想水平〔2〕。因此,在該類患者進行治療時,對護理工作要求較高,而臨床經驗表明〔3〕,常規護理模式已逐漸無法滿足患者及其家屬日益提高的護理要求,近些年多數學者指出〔4〕,可通過對其實施臨床護理路徑干預,以促進患者癥狀的改善,同時提高其生活質量及心理狀態。為探究其效果,特選取2018年1月至2019年1月在該院行消化性潰瘍治療的84例老年患者進行對比研究。
1 資料與方法
1.1一般資料
選取2018年1月至2019年1月在德州市齊河縣人民醫院行消化性潰瘍治療的老年患者84例,隨機分為常規組和路徑組各42例。納入標準:①經胃鏡檢查,確診為消化性潰瘍者〔5〕;②年齡≥65歲者;③具有良好的思考及溝通能力者;④對本研究知情同意并自愿參加者。排除標準:①伴有嚴重意識障礙或精神類疾病者;②伴有嚴重心腦血管疾病或其他內臟功能嚴重異常者;③在本研究2 w前進行過抗抑郁或焦慮治療者;④伴有其他類型的胃腸疾病或惡性腫瘤者。其中,男47例,女37例;年齡66~81歲,平均(74.69±8.13)歲;病程7個月至5年,平均(1.66±0.85)年;文化程度:文盲13例,小學及初中39例,高中及中專28例,大學及以上4例。兩組患者一般資料比較無顯著差異(P>0.05),具有可比性。見表1。

表1 兩組患者一般資料比較
1.2治療方法
對兩組患者均采用常規治療,包括使用抗幽門螺桿菌藥物、抑制胃酸分泌藥物及抗生素類藥物。
1.3護理方法
①對常規組患者行常規護理,具體措施如下。入院健康指導,保證病房的整潔,每日進行查房,了解患者病情,協助患者進行相應檢查,并叮囑其按時服藥,在患者出院時,對其進行出院指導,告知其出院后注意事項,并按時進行隨訪。②對路徑組患者行臨床護理路徑,具體措施見表2。

表2 老年消化性潰瘍臨床護理路徑內容
1.4評價指標
①對患者腹脹、噯氣、腹痛及反酸等癥狀改善情況進行比較,根據其癥狀的嚴重程度,將其分為1~3分;其中,癥狀較輕,且癥狀發作時間間隔>5 d,計1分;癥狀較明顯,且癥狀發作時間間隔為3~5 d,計2分;癥狀較重,且癥狀每日發生,計3分。②采用簡明健康測量表(SF-36)〔10〕對兩組患者入院時及出院時生活質量進行評價,該量表包括生理功能、生理職能等8個維度;分數越高表明患者生活質量越高。③采用焦慮自評量表(SAS)〔11〕及抑郁自評量表(SDS)〔12〕對患者入院時及出院時心理狀態進行評價,其中SAS評分>50分,SDS評分>53分,即表明患者出現焦慮及抑郁癥狀,且評分越高,表明患者相應不良情緒越嚴重。
1.5統計學方法
2 結果
2.1兩組患者癥狀改善情況比較
兩組患者入院時的腹脹、噯氣、腹痛及反酸癥狀嚴重程度比較均無顯著差異(P>0.05);經治療后,兩組各癥狀均有所改善,且路徑組患者出院時的腹脹、噯氣、腹痛及反酸等癥狀評分均顯著優于常規組(P<0.05)。見表3。
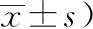
表3 兩組患者癥狀改善情況比較(分,
2.2兩組患者生活質量比較
入院時,兩組患者各維度生活質量評分比較均無顯著差異(P>0.05);出院時,兩組患者各維度生活質量評分均有所提高,且路徑組患者各維度生活質量改善程度均顯著優于常規組(P<0.05)。見表4。

表4 兩組患者生活質量評分比較(分,
2.3兩組患者心理狀態比較
入院時,兩組患者焦慮及抑郁評分比較均無顯著差異(P<0.05);出院時,兩組患者心理狀態均有所改善,且路徑組患者SAS及SDS評分均顯著低于常規組(P<0.05)。見表5。

表5 兩組患者心理狀態評分比較(分,
3 討論
消化性潰瘍作為臨床常見慢性疾病,其致病因素包括胃酸分泌過多、幽門螺桿菌感染、心理因素及膽汁反流等有關,且患者以老年人為主。臨床經驗表明〔13〕,老年消化性潰瘍以病程長、并發癥發生率高為特點,導致其生活質量受到嚴重影響,同時,該類患者由于年齡較大,極易因此導致焦慮及抑郁等不良情緒,進而影響治療效果,為此需采取有效護理手段對患者進行干預。本研究中對路徑組患者實施臨床護理路徑干預,該干預措施以時間為橫軸,以相應護理措施為縱軸,即根據患者治療時間,對護理干預措施進行具體劃分,按照臨床路徑表的標準化治療護理流程,使患者從住院到出院都按照此模式來接受治療護理。本研究中,在路徑組患者入院時,對其進行宣傳指導,使其了解治療環境及主治醫師,初步緩解患者因疾病及治療而產生的焦慮及抑郁等不良情緒,之后,通過與患者家屬進行溝通,評估患者具體情況,為后續護理措施的制定提供科學依據〔14〕。在患者住院初期,即入院2~3 d,此時患者癥狀多處于急性發作期,因此在飲食方面應尤其注意,嚴禁患者使用刺激性食物,并保證飲食的清淡及易消化,以免加重患者消化系統負擔,并要求患者保持良好的睡眠質量,促進其機體相應功能的恢復。另外,由于多數患者在該階段尚未對治療環境熟悉,且此時患者家屬探視頻率較高,因此,應在此時對患者進行心理干預,在能夠有效改善患者心理狀態,提高其安全感的同時,能夠對患者家屬產生一定影響,使其在后續治療中能夠更為有效地配合護理操作;在患者住院中期,即入院4~7 d,主要觀察患者相應知識的掌握程度及病情改善情況,即對患者前一階段治療情況及心理狀態進行評估,及時糾正其心理狀態及錯誤認知;另外,由于在此時多數患者已逐漸適應治療環境,因此其心理狀態多以恢復平靜;在住院末期,即住院8~15 d,此時,患者更多的擔心治療費用及何時能夠治愈。因此,在護理過程中應與患者保持有效溝通,以進一步緩解其不良情緒,并通過加強患者間的溝通,提高患者治療期間的安全感,進而促進其對治療及護理的依從性。
本研究結果顯示,在治療后,兩組患者腹脹、噯氣、腹痛及反酸等癥狀均有所改善,且路徑組患者出院時的腹脹、噯氣、腹痛及反酸等癥狀評分顯著優于常規組,路徑組患者癥狀的有效改善,一方面是由于該疾病的致病原因與患者心理狀態本身存在密切關聯,另一方面,由于患者心理狀態的改善,其對治療及護理的依從性得到有效提高。在入院時,兩組患者各維度生活質量及心理狀態均無顯著差異,出院時,兩組患者各維度生活質量及心理狀態均有所提高,且路徑組患者各維度改善程度均顯著優于常規組,進一步證實了該護理模式的有效性。另外,該護理模式根據患者病情制定護理計劃,在有益于護理人員逐次開展護理工作的同時,還能夠有效提高患者對自身護理目標的了解程度〔15〕。因此,患者對治療的積極性顯著提高,進而避免了其誤服及漏服藥物等情況的發生,進一步保證了治療的有效性。
綜上所述,在老年消化性潰瘍患者治療過程中采取臨床護理路徑干預,能夠提高患者相應癥狀的改善程度,并改善其生活質量及心理狀態,值得推廣應用。
利益沖突所有作者均聲明不存在利益沖突

