PBL+CBL+TBL混合式教學模式應用于我國基礎醫學教學效果的Meta分析①
馬靖媛 梁紅敏 樊文星 李紅賓(昆明醫科大學第一附屬醫院腎臟內科,昆明 650032)
《中國醫學教育改革和發展綱要》指出醫學教學要加強實踐教學環節,改革教學方法,加強對現代化教學技術手段的學習和應用,培養醫學生自學和創新能力[1]。近年我國臨床實習、實踐教學在互聯網教學背景下,不斷結合國外新的教學模式,如以團隊為基礎的教學法(team-based learning,TBL)、以問題為基礎的教學法(problem-based learning,PBL)和以案例為基礎的教學法(case-based learning,CBL)等多種教學模式,與傳統教學法(lecture-based learning,LBL)相比,明顯提高了醫學生實踐動手能力和臨床思維,取得了良好臨床教學效果。PBL+CBL+TBL混合式教學傾向于引導醫學生掌握基礎醫學知識點作為教學首要任務,在此前提下推進臨床醫學的高階認知,但將其應用于基礎醫學教學則可能增加低年級醫學生認知負荷,加重其學習負擔,影響學習效率。如王陽[2]研究表明,將PBL+TBL+CBL教學法用于基礎醫學教學后,學生基礎理論知識成績與傳統教學無差異。PARK等[3]則認為PBL結合TBL教學法并不比PBL更有效,且由于教師頻繁干預和復雜的教學模式,增加了低年級醫學生學習壓力和緊張情緒,反而干擾學習討論進程。張仁東等[4]將PBL教學法用于一年級醫學生后,學生表示該教學法在課堂上討論時間不夠,老師講解太少,不知道結論對錯,多數學生不適應這種教學方式,僅習慣傳統授課模式。綜上,將PBL+TBL+CBL混合式教學模式應用于基礎醫學知識和臨床醫學知識較薄弱的低年級醫學本科生,是否會加重其學習負擔和認知負荷,降低學習效率仍需進一步探討,缺乏客觀系統的評價結果。本文采用Meta分析總結國內醫學基礎課程中應用PBL+TBL+CBL教學模式的教學研究,進一步探索混合式醫學教學改革模式。
1 資料與方法
1.1 資料
1.1.1 納入標準 ①以國內醫學生為研究對象,將PBL+TBL+CBL教學法用于醫學基礎課程;②納入研究為隨機對照研究(randomized controlled trials,RCT);③干預措施:對照組采用LBL傳統教學法,實驗組采用PBL+TBL+CBL教學法;④提供理論考試成績或實踐技能成績、問卷調查等定量效果評價指標。
1.1.2 排除標準 ①文獻中缺乏數據無法使用;②重復發表文獻;③不符合RCT。
1.2 方法
1.2.1 檢索策略 在萬方、維普、知網等中文數據庫以“以問題為基礎的教學”“以團隊為基礎的教學”“以案例為基礎的教學法”“基礎醫學教學”等關鍵詞結合自由詞進行檢索,在Pubmed、EMBASE數據庫以"problem-based learning""PBL""team-based learning""TBL""case-based learning""CBL""basic medical teaching"等關鍵詞結合自由詞進行檢索。檢索時間從數據庫建立至2021年4月30日。為避免遺漏,以人工方式檢索完善相關文獻。
1.2.2 文獻提取與質量評價 由兩名研究人員分別互盲閱讀篩選相關文獻,提取資料,再進行交叉核對,如有不同意見通過討論解決或請第三名研究人員協助。一般納入內容:第一作者、樣本數、研究設計方法、出版時間、觀察的結果變量、研究對象的特征、結果及統計檢驗。參照Cochrane研究者手冊5.1.0推薦的RCT偏倚風險評價工具。
1.3 統計學分析 納入文獻采用RevMan 5.3軟件進行Meta分析。計量資料采用加權均方差(weighted mean difference,MD)及95%CI作為效應指標;計數資料采用比值比(odds ratio,OR)及95%CI作為效應指標。χ2檢驗分析各研究結果異質性,各研究結果間異質性差異無統計學意義(I2<50%,P>0.10),則采用固定效應模型;如異質性差異具有統計學意義(I2>50%,P<0.10),則采用隨機效應模型。顯著異質性采用亞組分析或敏感性分析等方法處理,或僅進行描述性分析。Meta分析水準設為α=0.05。
2 結果
2.1 文獻篩選過程及結果 共納入18篇有關文獻[5-22],文獻篩選流程及結果見圖1。
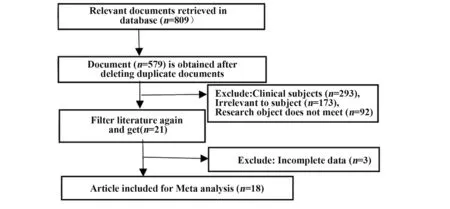
圖1 篩選文獻流程圖Fig.1 Flow chart for literature screening
2.2 納入文獻情況及偏倚風險評估結果 本研究對象為中國醫學各專業學生,教學內容包括生物化學、免疫學、解剖學等醫學基礎課程。醫學生共3 088人,實驗組:PBL+TBL+CBL組1 343人,對照組:LBL組1 745人(表1)。18篇納入文獻中,16篇[5-16,18-19,21-22]采用隨機分組,具體分組方法未描述,2篇[17,20]采用隨機數字表法,偏倚風險評估結果見表2。

表1 納入文獻基本特征Tab.1 Basic characteristics of included literature
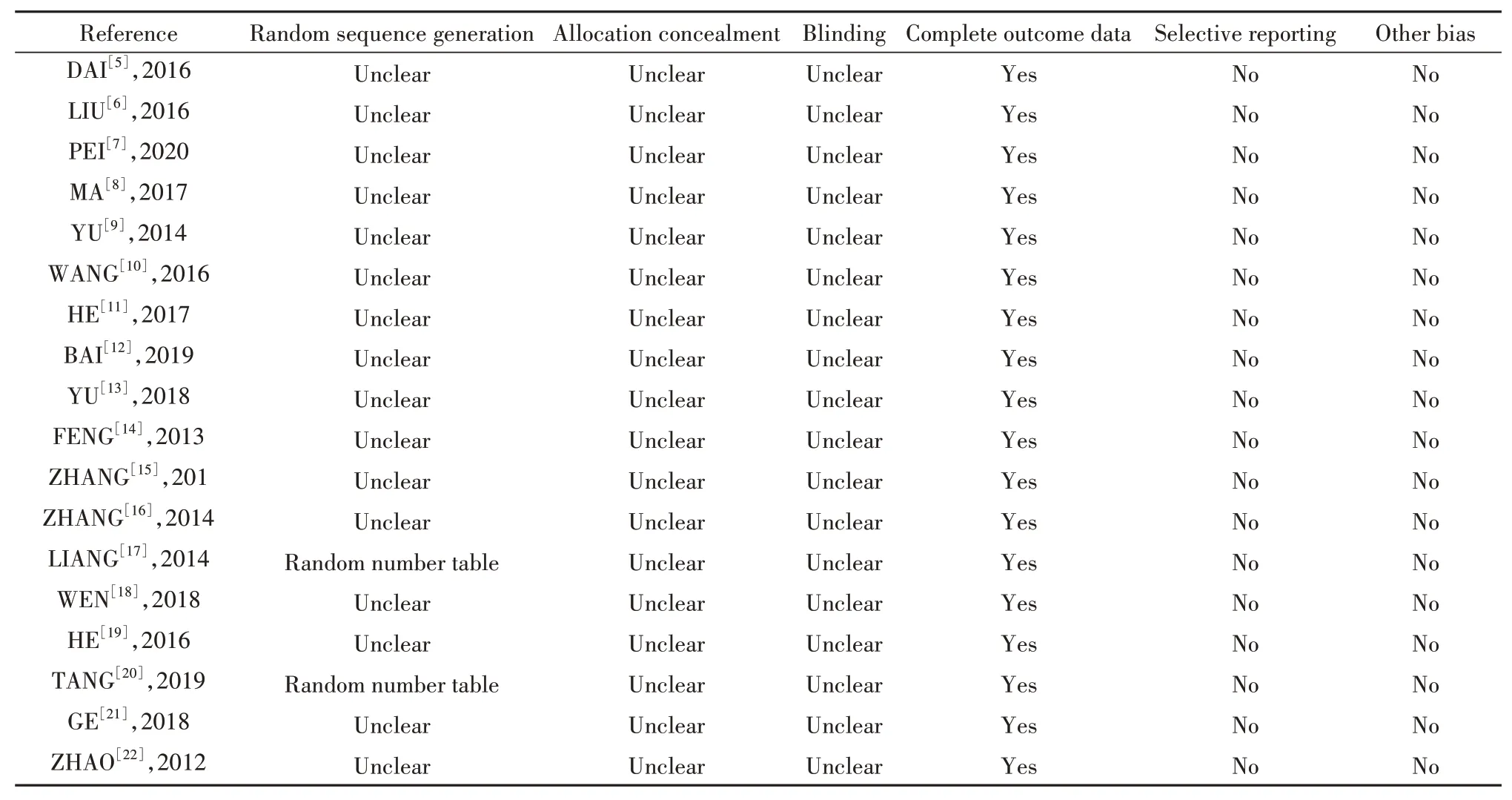
表2 納入研究偏倚風險評估結果Tab.2 Research bias risk assessment of included studies
2.3 Meta分析結果
2.3.1 理論成績 共有17個RCT[5,7-22]比較了專業理論成績,PBL+TBL+CBL組1 283例,LBL組1 685例。采用隨機效應模型,Meta分析結果顯示,PBL+TBL+CBL組理論考核成績顯著高于LBL組[MD=7.16,95%CI(5.51,8.82),P<0.000 1],兩組間差異具有統計學意義(圖2)。
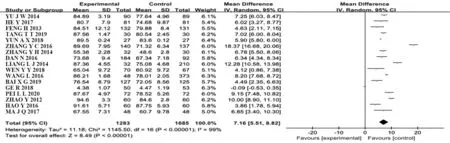
圖2 PBL+TBL+CBL組與LBL組專業理論成績比較的Meta分析Fig.2 Meta-analysis on comparison of academic achievement between PBL+TBL+CBL group and LBL group
2.3.2 實踐技能考核 共有5個RCT[7,9,11,16-17]比較了實踐技能成績,PBL+TBL+CBL組307例,LBL組482例。采用隨機效應模型,Meta分析結果顯示,PBL+TBL+CBL組實驗技能成績顯著高于LBL組[MD=7.98,95%CI(7.01,8.96),P<0.000 1],兩組間差異具有統計學意義(圖3)。
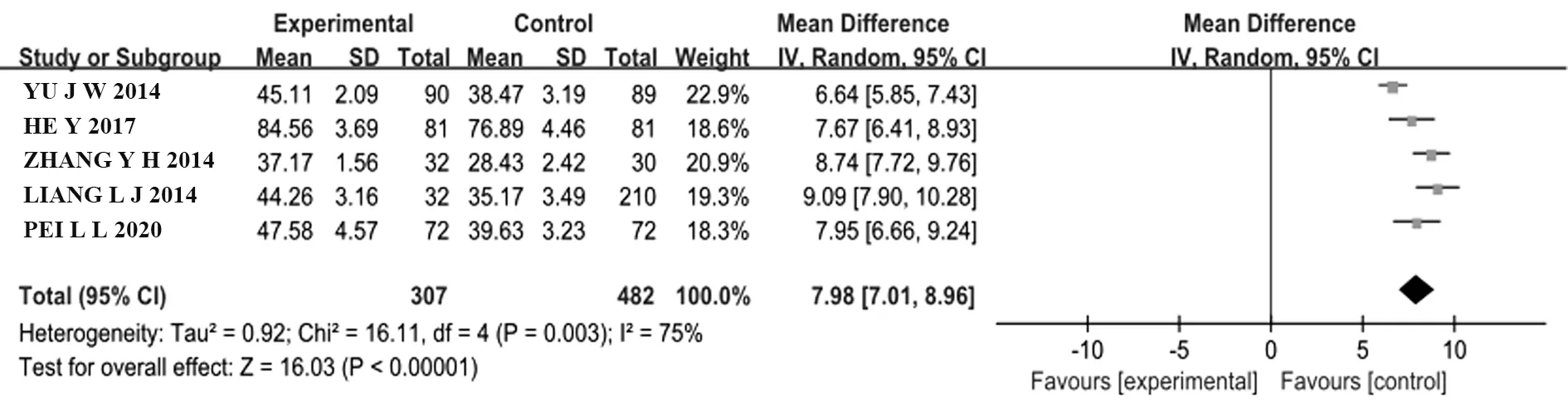
圖3 PBL+TBL+CBL組與LBL組實踐技能成績比較的Meta分析Fig.3 Meta-analysis on comparison of achievement of practical skills between PBL+TBL+CBL group and LBL group
2.3.3 學習興趣 共有4個RCT[6,12-13,19]比較了學習興趣,PBL+TBL+CBL組274例,LBL組272例。采用隨機效應模型,Meta分析結果顯示,PBL+TBL+CBL組學生對提高學習興趣的主觀滿意度顯著高于LBL組[OR=5.40,95%CI(2.10,13.90),P=0.000 5],兩組間差異具有統計學意義(圖4)。

圖4 PBL+TBL+CBL組與LBL組提高學習興趣滿意度比較的Meta分析Fig.4 Meta-analysis on comparison of satisfaction with improving learning interest between PBL+TBL+CBL group and LBL group
2.3.4 團隊協作能力 共有4個RCT[6,9,12-13]比較了團隊協作能力,PBL+TBL+CBL組204例,LBL組203例。采用隨機效應模型,Meta分析結果顯示,PBL+TBL+CBL組學生對增強團隊協作能力的主觀滿意度顯著高于LBL組[OR=711.79,95%CI(3.04,45.66),P=0.000 4],兩組間差異具有統計學意義(圖5)。
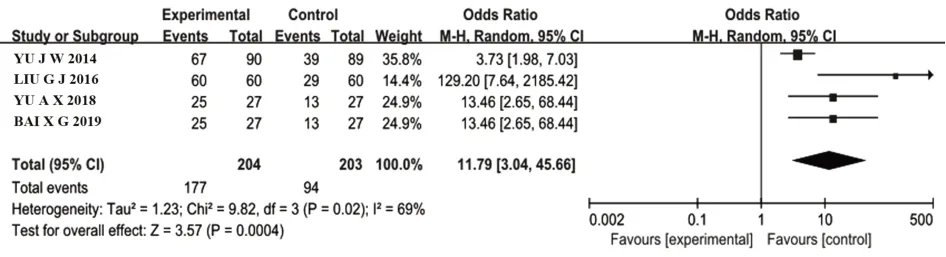
圖5 PBL+TBL+CBL組與LBL組增強團隊協作能力滿意度比較的Meta分析Fig.5 Meta-analysis on comparison of satisfaction with enhancing team collaboration between PBL+TBL+CBL group and LBL group
2.3.5 自主學習能力 共有3個RCT[9,12,19]比較了自主學習能力,PBL+TBL+CBL組277例,LBL組274例。采用固定效應模型,Meta分析結果顯示,PBL+TBL+CBL組學生對增強自主學習能力的主觀滿意度顯著高 于LBL組[OR=7.50,95%CI(5.04,11.16),P<0.000 1],兩組間差異具有統計學意義(圖6)。
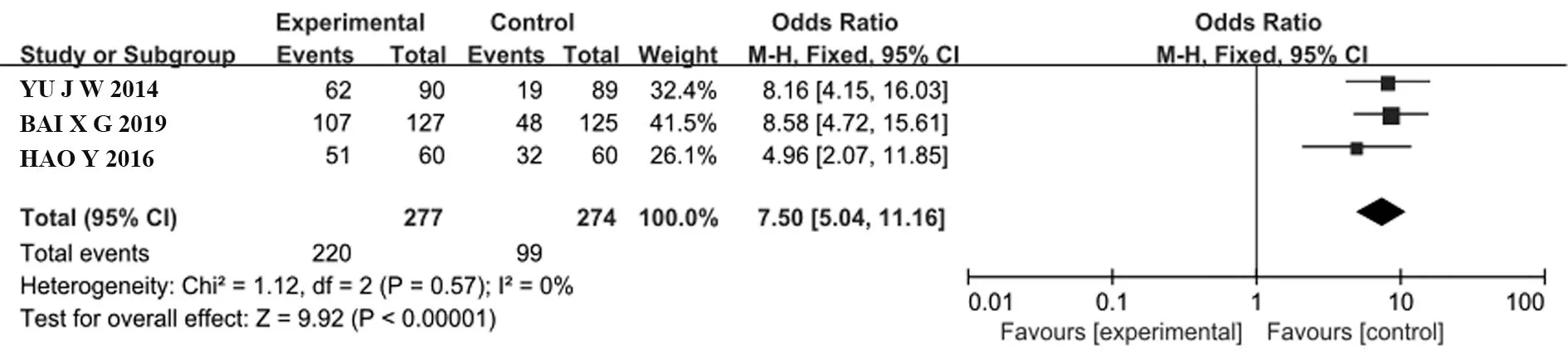
圖6 PBL+TBL+CBL組與LBL組增強自主學習能力滿意度比較的Meta分析Fig.6 Meta-analysis on comparison of satisfaction with self-directed learning between PBL+TBL+CBL group and LBL group
2.3.6 語言表達能力 共有5個RCT[6,9,12-13,19]比較了語言表達能力,PBL+TBL+CBL組364例,LBL組361例。采用固定效應模型,Meta分析結果顯示,PBL+TBL+CBL組學生對促進語言表達能力的主觀滿意度顯著高于LBL組[OR=11.90,95%CI(7.96,17.81),P<0.000 1],兩組間差異具有統計學意義(圖7)。
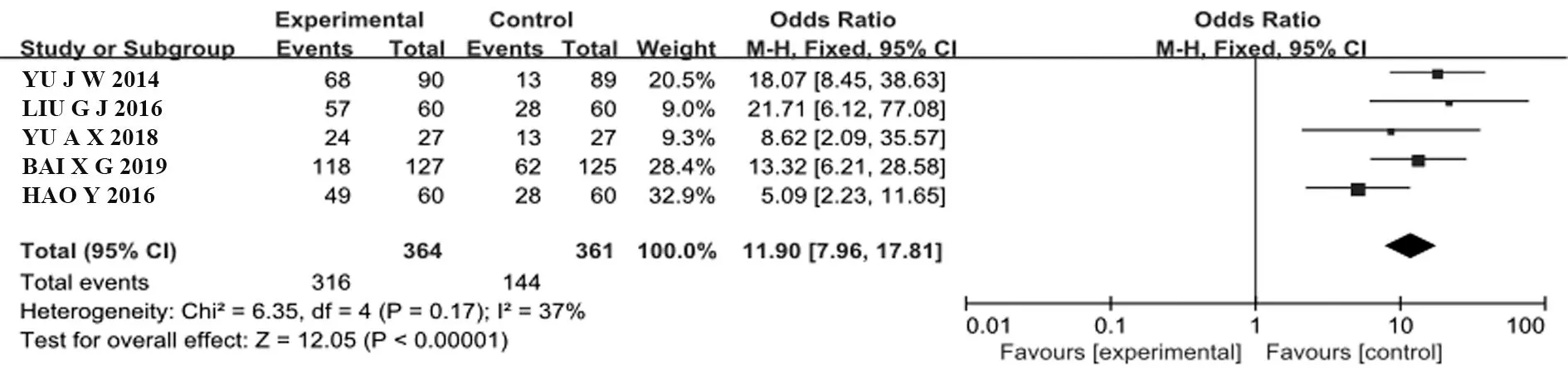
圖7 PBL+TBL+CBL組與LBL組促進語言表達能力滿意度比較的Meta分析Fig.7 Meta-analysis on the comparison of satisfaction with promoting language expression ability between PBL+TBL+CBL group and LBL group
2.3.7 發表偏倚 以理論考核成績為結局指標評價發表偏倚(圖8),顯示各研究點左右分布基本對稱,提示存在發表偏倚的可能性較小。
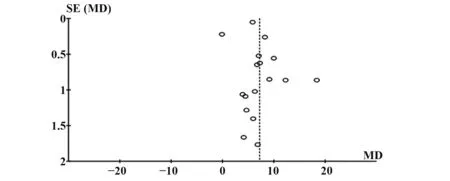
圖8 理論考核所納入文獻的結局指標漏斗圖Fig.8 Funnel plot of outcome index of literature included in theoretical examination
3 討論
3.1 我國基礎醫學教學亟待解決的問題 基礎醫學知識是醫學生掌握臨床診斷治療的理論依據和基礎,只有掌握扎實的基礎醫學知識,遇到臨床問題才能迎刃而解。基礎醫學課程涉及科目較多,如解剖學、組織胚胎學、生理學、病理學、病理生理學、藥理學、免疫學、診斷學、微生物學等,各門課緊密聯系,邏輯關系復雜,內容抽象,難以理解。但傳統混合式在線教學模式學生自律性差,達不到預定教學效果,失去了培養醫學生實踐及動手能力的機會[23]。目前,基礎醫學教學與臨床醫學教學脫節普遍存在,三年基礎學習后直接進入臨床實習,一方面學生缺乏理論聯系實踐能力,另一方面臨床教師缺乏與基礎教師的溝通合作和對學生的了解,從而出現前期基礎理論與后期臨床實踐脫節的情況,尤其易發生于臨床實習初期。醫學教育教學改革應以臨床崗位勝任能力為導向,在增進醫學生基礎醫學知識的同時,注重培養醫學生自主學習、溝通協作、批判性思維及證據平價應用的能力[24]。
3.2 PBL+CBL+TBL混合式教學模式全面提高了我國基礎醫學教學效果PBL+CBL+TBL混合式教學模式打破了基礎醫學與臨床醫學間的限制和隔閡,CBL教學將書本上枯燥的文字轉換為可接觸、可查看的實際病例,幫助醫學生從基礎理論跳出至臨床實踐,利于醫學生批判性思維及臨床思維培養[25];PBL教學活動中教師進行引導式提問,學生課前或課后思考問題,搜集相關資料,鍛煉了運用現代化信息工具獲取信息的能力和檢索能力,又能有效培養醫學生應對基礎醫學問題的獨立思考能力,提高醫學生舉一反三的能力[26]。TBL教學在開展小組討論、組間辯論、動手操作過程中,學生間可以各抒己見、優勢互補、取長補短、相互督促,使每位學生充分參與其中,既培養了醫學生組織交流能力,又借助組內討論,幫助醫學生凝練自身學術觀點,正視學習中存在的不足,同時也增強了團隊合作意識和語言表達能力等。本研究采用Meta分析對我國基礎醫學教學過程中應用PBL+TBL+CBL混合式教學模式的教學研究進行系統定量分析,比較了PBL+TBL+CBL混合式教學模式與LBL傳統教學模式相比在提高低年級醫學生專業理論成績、實踐技能考核和教學滿意度的差異,結果顯示,將PBL+TBL+CBL混合式教學法提前用于基礎醫學教育可顯著提高低年級醫學生理論成績,該結論與王貽兵等[27]結果一致。同時本研究還發現,該教學法還可顯著提高低年級醫學生實踐技能成績、學習興趣、團隊協作能力、自主學習能力、語言表達能力等,教學效果均優于LBL教學法,差異有統計學意義。
3.3 目前實施PBL+TBL+CBL混合式教學模式存在的問題PBL+TBL+CBL混合式教學模式也存在一定局限性。如網絡上大量教學資源魚龍混雜,低年級醫學生沒有能力取其精華,棄其糟粕;教師對混合式教學的認知與接受度參差不齊;學生興趣偏好、學習能力、計算機水平存在差異;在無教師指導情況下,會使混合式教學缺乏針對性、系統性,從而使“混合式教學”變成盲目無序的“混亂式教學”[28]。如何在我國醫學教學資源相對匱乏、師資力量不足的條件下對PBL+TBL+CBL混合式教學實行精準化設計,充分發揮其教學優勢,是今后需要思考和解決的難題。
3.4 本研究局限性 納入研究雖都提到了RCT,但僅有部分研究描述隨機對照分組方式,無研究提及是否采用盲法(可能因為教學方式研究難以進行雙盲實驗);部分研究結果異質性偏大(考慮由于納入研究的教學材料、授課內容、考試難易程度和學生對教學滿意度的主觀感受等有關);納入研究均為中文文獻,代表性尚需進一步驗證。這些局限性可能影響本Meta分析結論的外推性,但并不影響本研究結果真實性。
綜上,將PBL+TBL+CBL混合式教學用于國內基礎醫學教學的教學效果和用于臨床醫學教學同樣顯著,各醫學高校應該給予更多實踐機會,為深化基礎醫學教學改革提供依據。

