轉谷氨酰胺酶家族與腎透明細胞癌的關系研究
胡 彬,高小敏,何春娟,吳利東
(1.南昌大學第二附屬醫院急診科,南昌 330006; 2.南昌醫學院基礎醫學院,南昌 330052; 3.貴州盤江煤電集團有限責任公司醫院檢驗科,貴州 盤江 553537)
腎細胞癌(RCC)是起源于腎實質泌尿小管上皮系統的惡性腫瘤,占腎惡性腫瘤的80%~90%,其中腎透明細胞癌(KIRC)是最常見的一種腎癌亞型(占60%~85%)。目前腫瘤靶向治療已成為研究熱點,作為一種免疫原性很強的腫瘤,KIRC患者可以從免疫治療中獲益。然而,腫瘤微環境(TME)中具有免疫抑制作用的細胞亞群和分子可導致KIRC對免疫治療不敏感[1-3]。因此,研究影響KIRC患者免疫微環境的分子標志物可為其治療提供更準確的方向。轉谷氨酰胺酶,又稱谷氨酰胺轉胺酶(TG),是一種可催化轉酰基反應從而導致蛋白質(或多肽)之間發生共價交聯的酶,轉谷氨酰胺酶家族(TGMs)由9個成員組成,這些TGM保持著相似的序列和結構同源性,通過調節翻譯后蛋白修飾發揮其功能[4-5]。已有研究[6-12]發現TGM2與腫瘤關系密切,然而TGMs在腎透明細胞癌的表達特征尚不完全清楚,因此本研究擬對TGMs與KIRC的關系進行探討。
1 資料與方法
通過TCGA數據庫(https://portal.gdc.cancer.gov/)和UCSCXena數據庫(http://xena.ucsc.edu/)收集18種腫瘤患者的TGMs表達和臨床相關信息,采用R語言(https://cran.r-project.org/src/base/R-4/R-4.1.2.tar.gz)進行生物信息學及統計學分析。重點探討TGMs在KIRC患者中的表達水平差異,以及與生存時間、免疫亞型、臨床分期的關系。以P<0.05為差異有統計學意義。
2 結果
2.1 TGMs在18種腫瘤中的表達
為了解TGMs的表達狀況,從UCSC Xena數據庫下載了18種腫瘤表達譜數據,首先分析TGM1、TGM2、TGM3、TGM4、TGM5、TGM6和TGM7在腫瘤中的表達情況(圖1)。結果顯示,TGMs在癌組織的表達大部分高于癌旁組織。其中,TGM1—TGM7在KIRC均有差異表達(P<0.01),TGM1和TGM7為低表達,而TGM2—TGM6為高表達。

A—F依次為TGM1—TGM6在各種腫瘤中的表達。BLCA:膀胱癌;BRCA:乳腺癌;CHOL:膽癌;COAD:結腸癌;ESCA:食管癌;GBM:膠質母細胞瘤;HNSC:頭頸鱗狀細胞癌;KICH:腎嫌色細胞癌;KIRC:腎透明細胞癌;KIRP:腎乳頭狀細胞癌;LIHC:肝細胞肝癌;LUAD:肺腺癌;LUSC:肺鱗狀細胞癌;PRAD:前列腺癌;READ:直腸腺癌;STAD:胃癌;THCA:甲狀腺癌;UCEC:子宮內膜癌。*P<0.05,**P<0.01,***P<0.001。

G:TGM7在各種腫瘤中的表達。*P<0.05,
2.2 TGMs與KIRC患者生存時間的關系
繪制的TGMs與KIRC患者生存曲線如圖2。結果顯示,TGM1—TGM6的表達與KIRC患者的生存時間呈負相關,差異有統計學意義(P<0.05),而TGM7與KIRC患者的生存時間沒有相關性。
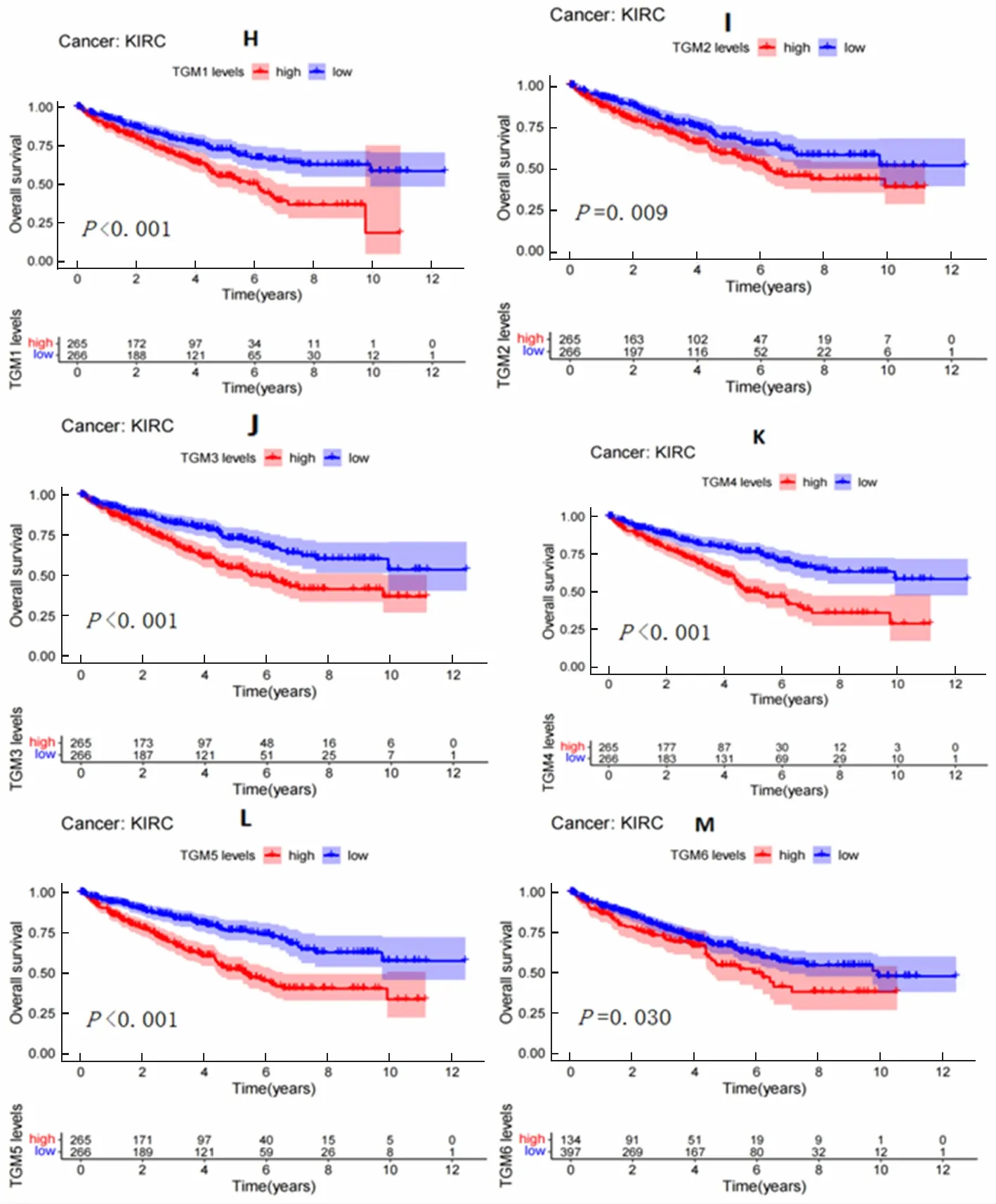
圖2 TGMs與KIRC患者的生存曲線分析(各圖下方為目標基因的表達)
2.3 TGMs在KIRC各免疫亞型中的表達
基于免疫亞型的數據,采用R語言繪制箱線圖(圖3)。結果顯示,TGM1—TGM6在KIRC各免疫亞型中均存在表達差異(P<0.05)。其中,TGM2在C1和C6亞型中高度表達,C2、C3和C4中度表達,C5低度表達,提示TGM2可能與KIRC的免疫機制相關。
2.4 TGMs在KIRC不同臨床分期中的表達情況
從TCGA數據庫中收集KIRC患者共981例,其中Ⅰ期481例、Ⅱ期102例、Ⅲ期237例、Ⅳ期161例。采用R語言繪制箱線圖(圖4),結果顯示,TGM2—TGM5在KIRC各臨床分期中均有表達差異(P<0.05),其中TGM2的表達量最大。

C1:傷口愈合;C2:干擾素γ顯性;C3:炎癥;C4:淋巴細胞減少;C5:免疫安靜;C6:TGF-β顯性。

*P<0.05,**P<0.01,***P<0.001。圖4 TGMs在KIRC不同臨床分期中的表達
3 討論
近年來對KIRC病因及發病機制的深入研究發現,表觀遺傳學的改變與其致病密切相關,其中DNA甲基化異常、組蛋白修飾及非編碼RNA調節可能是KIRC發生發展的重要分子機制[13-15]。RASSF1A、VHL和p16等抑癌基因表達的下調或沉默與腎癌發生緊密聯系,特別是正常VHL基因的功能缺失[16],VHL基因通過介導降解HIF-1間接對各生長因子的轉錄起到抑制作用,而90% RCC存在VHL失活,這將間接導致血管內皮生長因子(VEGF)、轉化生長因子-α(TGF-α)、葡萄糖轉運因子-1(GLUT-1)、血小板來源生長因子β(PDGFβ)和促紅細胞生成素(EPO)等分泌增加[17],間接的促進腫瘤的發生、發展和轉移[18]。JAK/STAT通路的異常激活在KIRC中起著重要作用[19],此外,KIRC本質上是一種代謝性疾病,癌細胞的增長需要大量的能量支持,VHL失活后高水平的HIF-α會驅動那些參與糖酵解的酶和代謝物如己糖激酶、甘油三磷酸脫氫酶、磷酸甘油酯激酶、丙酮酸激酶2等上調,促進糖酵解、脂肪酸代謝以及色氨酸、谷氨酰胺和精氨酸的利用,以供給腫瘤生長所需能量,其中谷氨酰胺是循環中最豐富的游離氨基酸,其不僅為腫瘤提供生長所需能量,還參與腫瘤細胞的免疫逃逸和抗氧化反應[20-21]。
本研究結果顯示,TGM2—TGM5與KIRC關系緊密,其中TGM2或許占主導性的作用。TGM2在KIRC細胞TGF-β免疫亞型中高表達,可能與KIRC的發生發展有關。TGF-β能夠上調TGM2,而TGM2也可以將非活性TGF-β轉化為其活性形式,TGF-β是一種多功能細胞因子,在腫瘤發生的早期可作為抑癌基因抑制細胞的增殖和分化,但在腫瘤的進展期則可抑制免疫功能、增加血管的生成、誘導細胞外基質的產生而促進腫瘤的侵襲和轉移[22]。TGM2的表達可增強TGF-β/SMADs信號通路傳導,造成轉錄因子核因子-κB(NF-κB)的激活使細胞增殖增強,導致球體的形成和轉移[23];同時TGM2的過表達會激活NF-κB信號傳導以增加STAT3和IL-6信號傳導,從而增強自噬依賴性細胞存活能力,而且自噬反應對IL-6和TG2信號傳導有正反饋影響[24-25];有研究[26]表明,在發生應激時,細胞自噬防止有毒或致癌的損傷蛋白質和細胞器的累積,抑制細胞癌變;然而腫瘤一旦形成,細胞自噬就能為癌細胞提供更豐富的營養,促進腫瘤生長。
腎細胞癌中,TGM2也被證明可以通過p53的降解促進血管生成,從而導致HIF1α活化和VEGF的產生增加[27]。此外,TGM2通過涉及改變半胱天冬酶-3和Bax活性的機制抑制細胞凋亡,強調了TGM2介導的復雜系統對細胞環境的重要性,事實上,TGM2細胞亞定位和同種型似乎都是決定其如何介導細胞命運的關鍵因素,而TGM2本身是半胱天冬酶-3的靶標[28-30]。
綜上所述,TGMs在KIRC患者中均有差異表達,其中表達量最大的為TGM2,作為一種潛在的免疫調節因子,或許可成為KIRC診療中有一定價值的生物標記物。

