改良補救黏膜瓣在神經內鏡經鼻蝶入路切除垂體腺瘤手術中的效果及安全性
王飛,賀虎,王安碩,張文,陳殿升,何章鳴,孫子康,凌士營
中國科學技術大學附屬第一醫院(安徽省立醫院)神經外科,合肥 230001
神經內鏡經鼻蝶入路已成為垂體腺瘤治療的主要手段,腦脊液漏是該手術的主要并發癥之一,2006年Hadad等[1]報道了帶血管蒂鼻中隔轉移黏膜瓣修補顱底缺損,將垂體腺瘤術后腦脊液漏發生率從11.5%降至2.9%[2],但這種黏膜瓣供區較大,患者術后常有嗅覺障礙、慢性頭痛和局部炎癥反應等問題,2011年Rivera-Serrano等[3]報道了補救黏膜瓣,手術初期只做鼻中隔后部和上部黏膜瓣切口,如術中發生腦脊液漏,再做前部和下部黏膜瓣切口,如術中沒有發生腦脊液漏,則將黏膜瓣復位,避免了部分術中無腦脊液漏患者的不良反應,但這種黏膜瓣活動度差,犁骨及斜坡底部暴露不足,黏膜瓣上部返折影響手術入路操作空間[4]。中國科學技術大學附屬第一醫院(安徽省立醫院)神經外科在2021年1—6月在神經內鏡經鼻蝶入路切除垂體腺瘤手術中采用改良補救黏膜瓣,取得了良好的效果。
1 資料與方法
1.1 一般資料 回顧性分析2021年1—6月期間在中國科學技術大學附屬第一醫院(安徽省立醫院)神經外科接受神經內鏡經鼻蝶手術治療的28例垂體腺瘤患者。按照隨機數字表法分成研究組(改良補救鼻中隔黏膜瓣組)和對照組(經典鼻中隔轉移黏膜瓣組)。研究組15例,手術初期制作改良補救鼻中隔黏膜瓣,其中男性8例,女性7例;年齡32~68歲,中位年齡為55歲。對照組13例,手術初期即制作經典鼻中隔轉移黏膜瓣,其中男性5例,女性8例;年齡38~71歲,中位年齡為57歲。所有患者均行頭顱CT平掃+鞍區三維重建、垂體MR平掃+增強,腫瘤最大直徑1.4~5.5 cm。術后病理均為垂體腺瘤。本研究方案經中國科學技術大學附屬第一醫院(安徽省立醫院)倫理委員會批準,所有研究對象均簽署知情同意書。
1.2 納入與排除標準 納入標準:①視力下降、顱高壓癥狀等占位性癥狀的無功能垂體腺瘤;②藥物治療不良反應大或無效的泌乳素腺瘤;③具有內分泌功能的垂體腺瘤。排除標準:①鼻腔或鼻竇的急性或重癥慢性炎癥;②鼻腔嚴重畸形;③腫瘤巨大,且主體位于顱內。
1.3 術前準備 檢查垂體前葉及相關激素,如存在垂體前葉功能減退癥狀和體征,給予相應激素補充;術前常規鼻腔檢查,如發現鼻腔或鼻旁竇感染,給予抗生素治療。
1.4 手術方法
1.4.1 對照組 麻醉滿意后,患者平臥位,頭部后仰約20°,常規消毒鋪巾,0.01%腎上腺素棉條收縮雙側鼻腔黏膜血管,右側鼻腔置入0°內鏡,推擠中鼻甲,顯露右側蝶竇開口,導航確定并暴露蝶竇前壁,以右側蝶竇開口為解剖標志做右側經典鼻中隔帶蒂轉移黏膜瓣[1](圖1),顯露蝶竇前壁,磨除蝶竇前壁骨質,進入蝶竇腔,咬骨鉗和磨鉆交替使用切除蝶竇間隔,去除蝶竇內黏膜,顯示視交叉及雙側頸內動脈隆起,磨除鞍底骨質,“U”形切開鞍底硬膜,切除腫瘤。按照是否有腦脊液漏及漏口大小[5],進行分級鞍底重建。
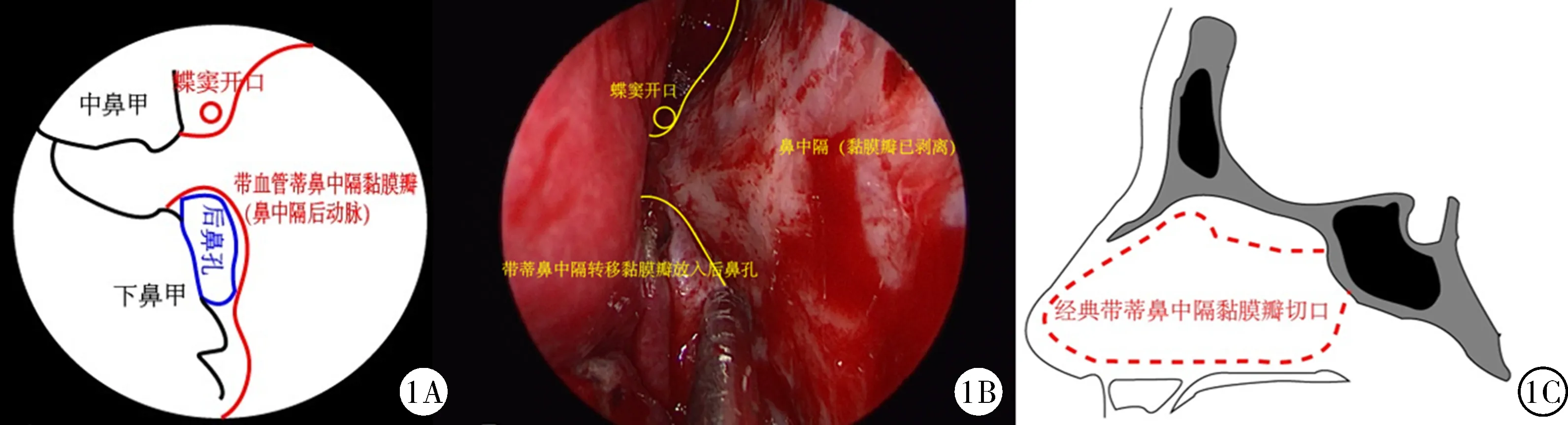
圖1 神經內鏡下經鼻蝶入路垂體腺瘤切除術經典帶血管蒂鼻中隔轉移黏膜瓣:1A為冠狀位示意圖;1B為術中圖片;1C為矢狀位示意圖
1.4.2 研究組 以右側蝶竇開口為解剖標志做弧形切口,直至中鼻甲中部(圖2),弧形切口前下端距離鼻腔頂部約2.5 cm,足以下翻黏膜瓣、暴露犁骨和斜坡底部,又不影響黏膜瓣血液供應和嗅區黏膜,將其置于下鼻道,術畢,如未發生腦脊液漏,則將黏膜瓣復位;若發生腦脊液漏,則做經典鼻中隔帶蒂黏膜瓣(圖3),操作與對照組相同。
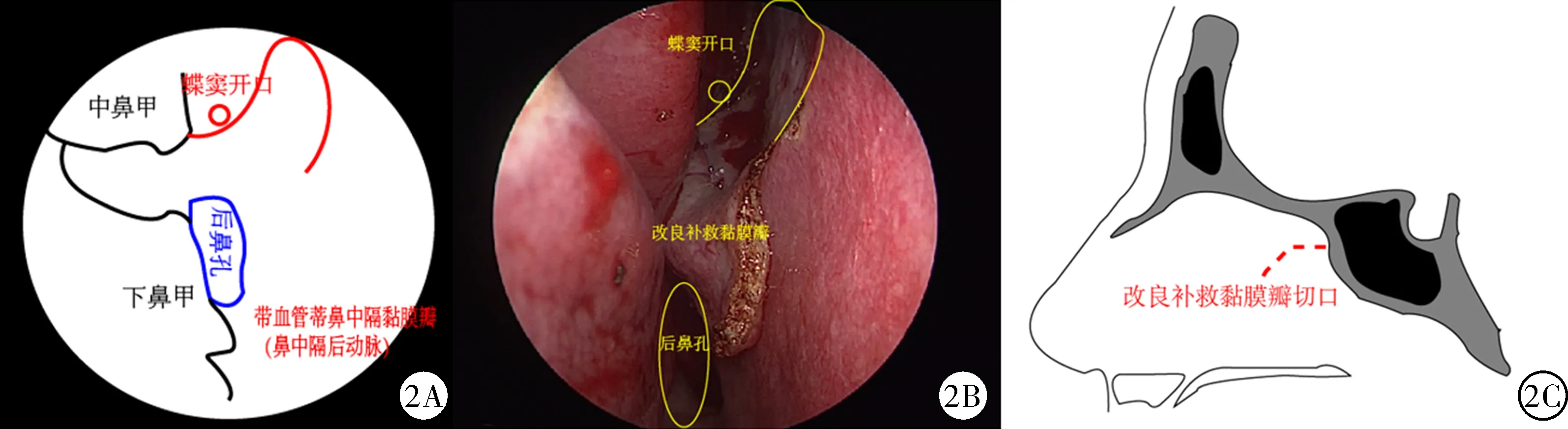
圖2 神經內鏡下經鼻蝶入路垂體腺瘤切除術改良補救黏膜瓣:2A為冠狀位示意圖;2B為術中圖片;2C為矢狀位示意圖
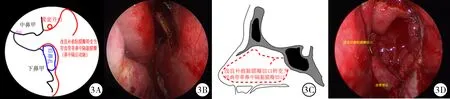
圖3 神經內鏡下經鼻蝶入路垂體腺瘤切除術改良補救黏膜瓣轉變為經典帶血管蒂鼻中隔轉移黏膜瓣:3A為冠狀位示意圖;3B為術中圖片;3C為矢狀位示意圖;3D為鞍底重建時黏膜瓣覆蓋效果
1.5 術后觀察 觀察和隨訪患者有無重大手術并發癥、死亡、磨除鞍底前耗時、術中腦脊液漏修補成功率、術后嗅覺功能(分為正常、減退、喪失三級,嗅覺減退和喪失定義為障礙)、腫瘤全切除率。
2 結果
28例患者接受神經內鏡下經鼻蝶入路垂體腺瘤切除術,手術順利,圍術期無頸內動脈破裂等重大并發癥,隨訪期無死亡病例。2組病例在磨除鞍底前耗時、術中腦脊液漏發生率、術后嗅覺功能、腫瘤全切除率,見表1。
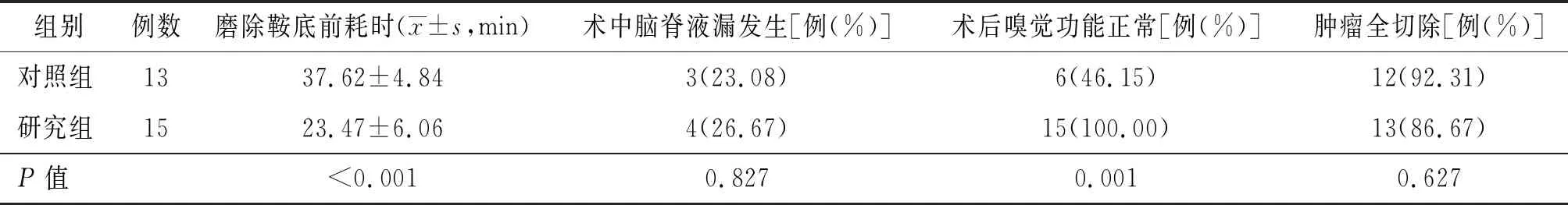
表1 2組患者手術結果比較
2.1 磨除鞍底前耗時 研究組16~35 min(23.47±6.06)min;對照組25~45 min(37.62±4.84)min,2組比較,差異有統計學意義,P<0.05。
2.2 術中腦脊液漏發生率及修補成功率 研究組術中發生腦脊液漏4例,腫瘤切除后,按照前述方法制作鼻中隔帶蒂轉移黏膜瓣、鞍底重建,術后未發現腦脊液漏及顱內感染病例;對照組術中發生腦脊液漏3例,腫瘤切除后,常規進行腦脊液漏修補,1例中流量腦脊液漏患者術后第4天打噴嚏后出現腦脊液漏,給予腰大池引流1周后治愈,無術后顱內感染病例。2組比較,差異無統計學意義,P>0.05。
2.3 術后嗅覺功能 研究組15例患者術后嗅覺均正常;對照組13例患者中,4例嗅覺減退,2例嗅覺完全喪失,共6例術后嗅覺功能障礙。2組比較,差異有統計學意義,P<0.05。
2.4 腫瘤全切除率 研究組腫瘤全切除率為86.67%,另2例腫瘤未全切除,其中1例患者為Knosp四級腫瘤,另1例為復發腫瘤,且質地堅韌;對照組腫瘤全切除率為92.31%,另1例患者因Knosp三級且質地堅韌未能全切除。2組比較,差異無統計學意義,P>0.05。
3 討論
神經內鏡經鼻蝶入路因手術創傷小、暴露充分、腫瘤切除率高,已成為垂體腺瘤治療的主要手段[6-9],腦脊液漏是該手術的主要并發癥之一[10-11],帶蒂鼻中隔黏膜瓣技術出現之前,多采用多層重建技術修補鞍底,但術后腦脊液漏發生率可達10%左右[2],甚至達20%~30%[12],隨著新技術的發展,各種修補方法不斷出現。
Hirsch[13]于1952年首次成功使用鼻腔黏膜瓣修補腦脊液漏,效果良好。2006年Hadad[1]首次報道了阿根廷和美國兩家醫院同時期使用鼻中隔后動脈作為血管蒂,制作大面積的鼻中隔黏膜瓣進行顱底重建,取得了良好手術效果,也為當代內鏡顱底外科奠定了堅實的基礎,大大擴展了內鏡顱底手術的應用范圍[14]。同時期,Esposito等[15]報道了膠原蛋白海綿+鞍內鈦網支撐+生物蛋白膠+腰大池外引流的分級修補方案;Esposito等[16]報道了鼻甲移植進行顱底重建方案; Leng等[17]使用墊片密封技術修補鞍底漏口,均取得了相應的手術效果; Kitano等[18]和Ahn等[19]使用鞍底硬膜縫合技術進行鞍底重建,也取得了相應的手術療效。
各種修補方案各有優缺點[20-22],膠原蛋白海綿+鞍內鈦網支撐+生物蛋白膠+腰大池外引流的分級修補方案的優點是鞍內鈦網支撐牢固,但放置過程中可能損傷海綿竇及其內部血管神經,術后鈦網可能移位,且鈦網為異物,易發生感染。鼻甲移植顱底重建取材方便、創傷小,但鼻甲黏膜沒有血液供應,鼻甲骨質支撐不足。墊片密封技術顱底修補的優點是封閉牢固,但密封顱底的過程中需要用力,可能推擠和壓迫海綿竇內神經血管,造成不可預料的損傷。鞍底硬膜縫合技術可將高流量腦脊液漏轉變為中、低流量腦脊液漏,但操作耗時、縫針易損傷周圍重要結構。
Hadad等[1]提出的帶血管蒂鼻中隔轉移黏膜瓣,供血動脈為鼻中隔后動脈,其為上頜動脈-蝶腭動脈的分支,走行位置固定、血液供應充分,黏膜瓣覆蓋范圍廣泛,可修補前后方向從額竇后緣至斜坡、左右方向雙側眶紙板之間的巨大顱底缺損,在內鏡下鼻腔內部直接獲取,無須另做手術切口,取材方便,如手術需要,甚至可擴展到鼻底和鼻腔外側壁,形成更為廣泛的黏膜瓣。由于黏膜瓣巨大,供體區域黏膜瓣剝離廣泛,術后不良反應大,如嗅覺減退、鼻腔粘連、結痂、鼻部感覺不適等(圖4A)。由于手術初期即制作黏膜,對于術中未發生腦脊液漏的患者,造成了不必要的損傷。為解決這一問題,2011年Rivera-Serrano等[3]提出了補救黏膜瓣概念,即手術初期做黏膜瓣后方和上方切口,下方和前方切口暫時不做,黏膜瓣部分下翻,如術中發生腦脊液漏,則制作標準黏膜,若術中未發生腦脊液漏,則將黏膜瓣復位。這種方法的缺點在于:黏膜瓣上緣切口必須較長,否則黏膜瓣無法下翻,而較長的上部切口還是會影響嗅覺;即使上緣切口直到皮膚-黏膜交界處,黏膜瓣活動度仍然較差,犁骨及斜坡底部暴露不足;部分翻折的黏膜瓣影響手術通道空間,導致進出鏡頭和器械不便(圖4B)。
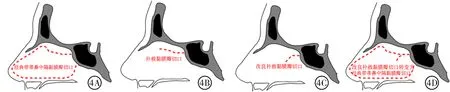
圖4 神經內鏡下經鼻蝶入路垂體腺瘤切除術改良補救黏膜瓣轉變為經典帶血管蒂鼻中隔轉移黏膜瓣:4A為Hadad經典帶蒂鼻中隔黏膜瓣;4B為Rivera-Serrano補救黏膜瓣;4C為本研究提出的改良補救黏膜瓣;4D為改良補救黏膜瓣轉變為經典帶蒂鼻中隔黏膜瓣
鑒于這種情況,本研究設計了改良補救黏膜瓣,黏膜瓣上緣切口只做鼻中隔后部,然后向下加做弧形切口,優點是:弧形切口前下端距離鼻腔頂部約2.5 cm,足以下翻黏膜瓣、暴露犁骨和斜坡底部;不影響補救黏膜瓣血液供應;下拉小黏膜瓣置于后鼻孔,不影響手術通道空間和正常手術操作;小黏膜瓣上方切口較短,不會影響嗅覺功能;若術中未發生腦脊液漏,則將小黏膜瓣直接復位,若術中發生腦脊液漏,則制作經典鼻中隔黏膜瓣,小黏膜瓣前緣切口處于黏膜瓣后外側,不會影響黏膜瓣的整體作用(圖4C、圖4D)。
綜上所述,神經內鏡經鼻蝶入路垂體腺瘤手術中采用改良補救黏膜瓣技術,安全、可靠,縮短手術時間的同時,更好地保護嗅覺,減少了鼻腔術后并發癥的發生。

